Стронгилоидоз (Strongyloidiasis) — это паразитарное заболевание, вызываемое круглым гельминтом Strongyloides stercoralis, или кишечной угрицей. Паразит проникает в организм человека из почвы или пищи и вызывает выраженные аллергические реакции и расстройства пищеварения. Заболевание может протекать десятилетиями с периодами обострений и ремиссий.
Стронгилоидоз [14]
Первые описания стронгилоидоза встречаются в XIX веке: болезнь обнаружили у французских солдат, оккупировавших Вьетнам.
Краткая характеристика возбудителя
- Домен — Эукариоты
- Царство — Животные
- Тип — Круглые черви (Nemathelmintes)
- Класс — Chromadorea
- Отряд — Рабдитида (Rhabditida)
- Семейство — Strongyloididae
- Род — Стронгилоиды (Strongyloides)
- Вид — Кишечная угрица (Strongyloides stercoralis)
Редкие виды, патогенные для человека: S. fuelleborni (fülleborni) subsp. fuelleborni и S. fuelleborni subsp. kellyi.
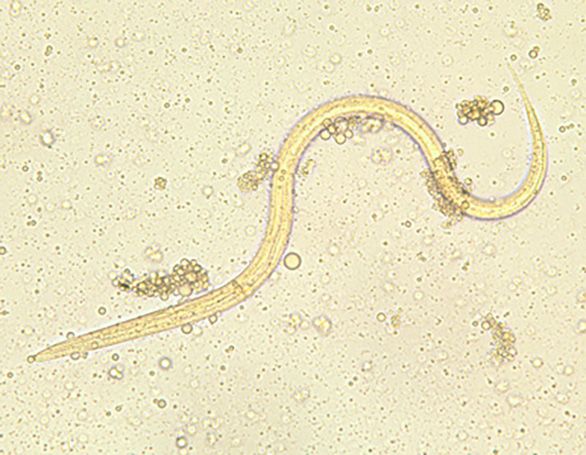
S. stercoralis [4]
Черви раздельнополы. У взрослых особей нитевидное полупрозрачное тело, размер самок — примерно 2,2 × 0,04 мм (свободноживущие чуть меньше), самцов — 0,7 × 0,05 мм.
Возможны три варианта развития паразита:
- в организме человека паразитируют половозрелые особи, а личинки попадают в окружающую среду и развиваются в ней;
- в окружающей среде живут половозрелые особи и личинки, т. е. жизнь паразита идёт без хозяина;
- в организме человека живут и половозрелые особи, и личинки, которые превращаются в половозрелых особей.
Кишечная угрица — это один из немногих видов паразитических червей, которому для развития не требуется промежуточный хозяин. Они умеют жить и развиваться до половозрелого состояния как в организме человека, так и в окружающей среде.
Жизненный цикл стронгилоиды
Свободноживущие самки после оплодотворения откладывают яйца, из которых выходят рабдитные личинки, которые превращаются в половозрелые формы или в филяриевидных личинок. После проникновения через кожу или с пищей филяриевидные личинки с током крови и лимфы попадают в сердце, а затем в лёгкие, где несколько раз линяют и превращаются во взрослых паразитов. Размер филяриевидных личинок составляет 0,5 × 0,017 мм, продолжительность жизни — около 12 дней.
Далее паразиты мигрируют в бронхи, трахею и, поднимаясь выше, заглатываются, оказываясь в двенадцатипёрстной и подвздошной кишках. Здесь они созревают в течение 17 дней, после чего самки внедряются в слизистую оболочку кишечника (примечательно, что они живут между клетками, не проникая глубже через мембрану) и в среднем через 28 дней начинают выделять яйца. Самцы же, не умея внедряться и откладывать яйца, погибают, т. е. паразитических самцов не существует.
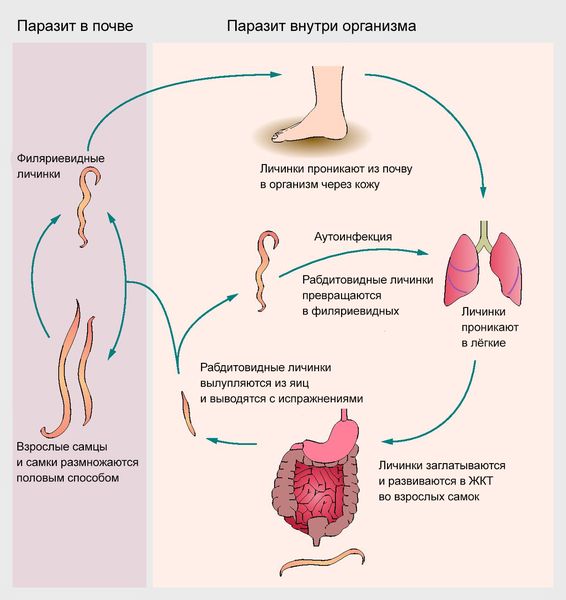
Жизненный цикл стронгилоиды
В день самка выделяет около 40 яиц, размер которых — 0,05 × 0,03 мм. Из них в кишечнике выходят рабдитовидные личинки — свободноживущие паразиты, размерами 0,25 × 0,016 мм, с заострённым задним концом. В норме они выделяются с калом в окружающую среду. Попав в почву при благоприятных условиях (высокой влажности и температуре не ниже 25 °С), рабдитовидные личинки несколько раз линяют, разделяются по полу и образуют свободноживущие поколения червей. Самки после оплодотворения откладывают яйца, из которых выходят новые рабдитовидные личинки, и цикл повторяется.
При наступлении неблагоприятных условий личинки линяют. Через несколько дней из них образуются филяриевидные личинки, которые могут активно перемещаться в почве и заражать человека. При высушивании или промерзании почвы личинки погибают.
Есть и другой, более неблагоприятный для человека вариант: при запорах, снижении иммунитета (например, при СПИДе, лучевой терапии или приёме цитостатиков) вышедшие из яиц в кишечнике рабдитовидные личинки могут, не покидая кишечник, превратиться в филяриевидных личинок. Они пробуравливают стенки различных отделов кишечника, попадают в венозные и лимфатические сосуды и далее проходят обычный цикл развития до половозрелых паразитов. Причём в некоторых случаях личинки могут попасть и в другие органы, например в печень, почки, лёгкие и лимфоузлы. Таким образом, благодаря аутоинвазии (самозаражению) паразит может жить в организме человека неопределённо долго: до 50 лет и больше, 65 лет — зарегистрированный рекорд .
Жизненный цикл Strongyloides fuelleborni сходен с Strongyloides stercoralis, но при такой инвазии с фекалиями выделяются не личинки, а яйца, поэтому принято считать, что самозаражение невозможно .
Распространённость стронгилоидоза
По оценкам Всемирной организации здравоохранения (ВОЗ), стронгилоидоз встречается в 70 странах с общей численностью больных не менее 600 млн человек . Но диагностика заболевания сложна и не везде доступна, поэтому истинная распространённость стронгилоидоза может быть гораздо шире.
Заболевание распространено в тропических и субтропических регионах (там может быть заражено до 40 % населения), а также в Восточной Европе и Средиземноморских странах. Из-за активной миграции населения и туризма болезнь может встретиться в любой точке планеты, стронгилоиды отсутствуют только в Антарктиде. Заражение S. fuelleborni subsp. fuelleborni встречаются преимущественно в странах Африки к югу от Сахары, единичные случаи зарегистрированы в Юго-Восточной Азии. S. fuelleborni subsp. kellyi обитает в Папуа — Новой Гвинее, о других очагах не известно.
В России заболеваемость стронгилоидозом меньше 1 случая на 100 тыс. населения (возможно, реальная заболеваемость выше). Местное заражение чаще выявляют в Краснодарском крае и Ростовской области .
Как можно заразиться стронгилоидозом
Главный источник заражения — это больной человек, который выделяет личинки паразита с калом всё время болезни. Дополнительными, более редкими, источниками паразита могут быть кошки (но прямых доказательств этого нет), собаки и некоторые приматы.
Источником инвазии может быть и почва, в которой живут и размножаются свободноживущие паразиты.
Таким образом, можно выделить следующие пути заражения:
- Контактный через почву — это основной путь заражения. Личинки проникают через неповреждённую кожу при хождении или лежании на земле, чаще это бывает нежная кожа межпальцевых промежутков, боковой поверхности ступней, бёдер и ягодиц.
- Алиментарный — при употреблении пищи, загрязнённой личинками паразита. Фрукты и овощи с неповреждённой оболочкой, как правило, безопасны, так как на их поверхности плохо задерживаются и быстро погибают рабдитовидные личинки. Но если оболочка повреждена, личинки могут до четырёх дней жить в мякоти и развиваться до инвазионных форм.
- Водный — употребление воды, загрязнённой личинками паразита.
- Кишечное самозаражение — из неинвазивных личинок образуются инвазионные, и процесс многократно повторяется (аутоинфекция).
Редкие пути передачи:
- половой (у гомосексуалистов);
- трансплацентарный, т. е. от матери к плоду, но это не доказано;
- при кормлении грудным молоком.
Условия, предрасполагающие к заражению:
- Проживание в тёплых странах с достаточной влажностью, преимущественно в тропиках и субтропиках. В последнее время случаи заражения выявляют и в умеренном климате, например в Краснодарском крае, Ростовской области и Приамурье. По некоторым данным, стронгилоиды встречаются летом и в остальных регионах РФ, а также в соседних странах — Украине, Белоруссии, Молдове, на Кавказе и в Средней Азии .
- Ходьба босиком по земле.
- Частый контакт с почвой.
- Проживание в сельской местности.
- Бедность и плохие санитарные условия.
- Употребление загрязнённой пищи — плохая помывка и несоблюдение правил гигиены.
- Частый контакт с фекалиями людей и собак.
- Работа в паразитологической лаборатории.
- Психические заболевания (умственная отсталость).
- Нарко- и алкозависимость.
Стронгилоидозом могут заразиться практически все люди. Иммунитет развивается у большинства переболевших, но он не предохраняет от нового заражения и аутоинвазии.
Сезонность заболевания в тёплых странах отсутствует, в переходных зонах стронгилоидоз чаще встречается весной, летом и осенью .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы стронгилоидоза
Точно установить инкубационный период сложно, так как у большинства заражённых длительное время нет симптомов.
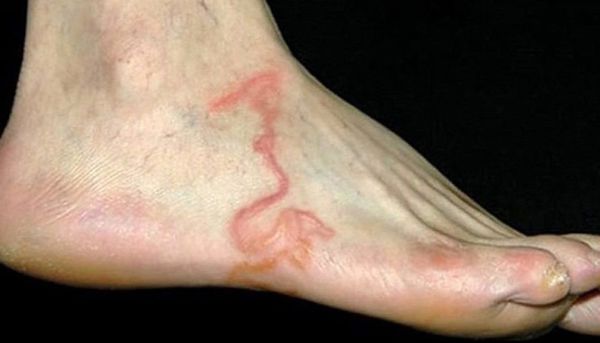
Острое начало отмечают не более 30 % больных . В таких случаях на коже в месте внедрения личинок появляются зудящие аллергические высыпания по типу крапивницы. По ходу движения личинки под кожей возникает линейный дерматит — аллергическая реакция, которая развивается в течение часа после внедрения паразита. Поражённый участок кожи может быть до 10–30 см длиной и 0,5–2 см шириной, он медленно перемещается, причём его головной конец более яркий, а задний бледнеет. Эти высыпания проходят в течение нескольких дней или недель.
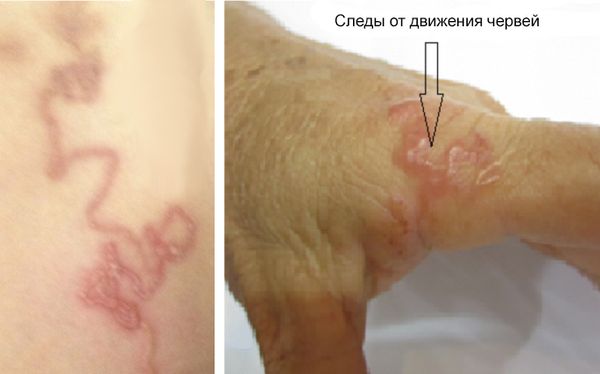
Высыпания по ходу движения личинки [13]
При движении личинка обходит труднодоступные или опасные для неё места: рубцы, холодные участки или инъекции лекарств. Иногда линия дерматита прерывается и вновь появляется чуть дальше — личинка уходит вглубь тканей. В среднем она продвигается со скоростью около 10 см в час. Следы от движения личинки чаще возникают в острую фазу болезни, но иногда (возможно, у ослабленных пациентов) мигрирующие в коже личинки периодически видны на протяжении десятилетий. Такие проявления называют larva migrans — мигрирующие личинки или larva currens — блуждающие личинки.
В острый период также может возникать недомогание, слабость, раздражительность, головная боль различной локализации, повышение температуры до 38–39 °С. Может появиться кашель, сухой или с кровянистой мокротой, першение в горле, одышка и боли в грудной клетке.
Через пару недель после заражения могут появиться боли в животе, диарея или запор, нарушения аппетита, повышенное слюноотделение, тошнота и рвота. Может увеличиться печень и селезёнка. Такие симптомы могут сохраняться до 1–2 месяцев.
Через 2–3 месяца симптомы ослабевают и состояние может стать относительно благополучным (симптомов нет или они слабо выражены) или хроническим с обострениями и ремиссией. В этот период запоры чередуются с диареей, может болеть живот (чаще верх живота), возникает чувство переполнения желудка после еды, тошнота, изжога и метеоризм, снижается вес, извращается аппетит и вкус — снижается чувствительность к сладкому, солёному и горькому. Стул чаще кашицеобразный, со слизью, примесями крови и непереваренных остатков пищи, но могут быть и запоры. Может нарушиться работа билиарного тракта, что проявляется болью в правом подреберье, горечью во рту, пожелтением кожи и слизистых оболочек. На этом фоне развивается астено-невротический синдром — постоянное недомогание, слабость, раздражительность, человеку тяжело длительно выполнять интенсивную работу, нарушается сон. Периодически возникает беспричинный зуд и высыпания.
При длительной болезни нарушается процессы переваривание пищи и всасывания питательных веществ, снижается количество циркулирующих белков в плазме крови, развиваются периферические отёки, может развиться кахексия — крайне сильное истощение. В редких случаях возникает псевдополипоз толстого кишечника — образования стенки кишечника, напоминающие полипы.
При несоблюдении правил интимной гигиены личинки могут задерживаться в перианальных складках, и развивается непроходящий рецидивирующий дерматит промежности и ягодиц, иногда внутренней поверхности бёдер.
В 10 % случаев из-за повышенной активности бронхов развивается астматический статус .
При тяжёлом течении появляется гнилостный запах кала, присоединяются бактериальные кишечные осложнения. Развиваются язвенные поражения кишечника, которые проявляются сильными болями и кишечными кровотечениями.
Особенно тяжёло стронгилоидоз протекает у больных со СПИДом и онкологическими заболеваниями, а также при приёме лекарств, снижающих иммунитет — цитостатиков и глюкокортикоидов. В этих случаях в организме развивается огромное количество личинок (гиперинфекция), проникающих во все органы и ткани (диссеминация возбудителя), в том числе в головной мозг, что в 90 % случаев заканчивается гибелью пациента .
Признаки гиперинфекции и диссеминации стронгилоид:
- боли в животе, рвота и диарея;
- отёк, непроходимость и язвенные поражения кишечника;
- кишечное кровотечение с перитонитом и сепсисом;
- кашель, кровохарканье, одышка и развитие пневмонита (воспаления альвеол и мелких бронхиол);
- диффузные инфильтраты и уплотнения лёгочной ткани на рентгене;
- асептический менингит (т. е. не связанный с бактериальной инфекцией);
- периферические отёки и асцит (нарушение секреции антидиуретического гормона, потеря белка);
- нормальный уровень эозинофилов;
- рецидивирующая аллергическая сыпь на различных участках тела.
Стронгилоидоз у беременных
При стронгилоидозе чаще возникает сходный с токсикозом синдром, который проявляется тошнотой, слабостью, болями в верхней части живота и снижением артериального давления. Может развиться прогрессирующая гипохромная анемия, диарея, нарушиться переваривание пищи, что приведёт к задержке развития и гипотрофии плода (хроническому нарушению питания, которое сопровождается недостаточным приростом массы тела).
Каких-либо убедительных исследований, указывающих на проникновение личинок стронгилоид через плаценту и специфическое действие на плод, нет, но ребёнок может заразиться в послеродовом периоде, в том числе через молоко матери.
В связи с физиологическим снижением иммунитета при беременности повышается риск развития диссеминированных форм и тяжёлого течения болезни.
Стронгилоидоз у детей
Отличительные признаки болезни у детей — выраженное нарушение настроения, плаксивость и раздражительность. Часто развивается диарея, нарушается аппетит, появляются аллергические высыпания. Нарушение всасывания питательных веществ и микроэлементов, а также потребление их паразитами ведёт к задержке физического и умственного развития, дистрофическим изменениям органов. Стронгилоидоз — это частая причина нефротического синдрома в тропических странах.
У младенцев, инфицированных S. fuelleborni subsp. kellyi, может возникать тяжёлое, часто фатальное, системное заболевание. Оно протекает с поражением тонкого кишечника и потерей белка, что иногда проявляется перитонеальным асцитом (синдромом опухшего живота) .
Патогенез стронгилоидоза
Входные ворота для стронгилоид — это кожа и слизистые оболочки желудочно-кишечного тракта. На коже в месте внедрения возникают аллергические реакции. Далее возможны два пути распространения личинок. В основном с током крови и лимфы они попадают в сердце и далее в лёгкие, где несколько раз линяют и превращаются во взрослых паразитов. Затем личинки мигрируют в бронхи, трахею и, поднимаясь выше, заглатываются, оказываясь в двенадцатипёрстной и подвздошной кишках. Здесь они созревают, после чего самки внедряются в слизистую оболочку кишечника (кишечник при этом воспаляется, иногда образуются эрозии) и начинают выделять яйца.
В более редких случаях личинки пробуравливают стенки внутренних органов и соединительную ткань и так же попадают в тонкий кишечник. В некоторых случаях кишечная фаза может длиться много лет вообще без каких-либо проявлений.
На ранних стадиях при миграции паразита происходит механическое повреждение тканей и аллергизация организма из-за самих гельминтов и продуктов их жизнедеятельности. При миграции личинки и находящиеся на их поверхности бактерии могут попасть в различные органы: кожу, печень, почки, лёгкие и лимфатические узлы. Здесь на фоне токсико-аллергического воспаления формируются мелкие нагноения (микроабсцессы), гранулёмы (воспалительные узелки с большим количеством эозинофилов) и дистрофические изменения. При проникновении в лимфатические сосуды воспаляется подслизистый слой — возникает гранулематозный лимфангиит.
При СПИДе и приёме лекарств, подавляющих иммунитет (цитостатиков и глюкокортикоидов), личинки, не встречая сопротивления, распространяются по всему организму — такую стадию называют диссеминированной. В таких случаях возможны тяжёлые последствия — развитие менингита, миокардита, нефрита и других серьёзных заболеваний .
Классификация и стадии развития стронгилоидоза
В Международной классификации болезней (МКБ-10) стронгилоидоз включён в группу В65—В83 Гельминтозы и кодируется как В78.
Выделяют следующие формы стронгилоидоза:
- В78.0 Кишечный стронгилоидоз.
- В78.1 Кожный стронгилоидоз.
- В78.7 Диссеминированный стронгилоидоз.
- В78.9 Стронгилоидоз неуточнённый.
По времени развития:
- острый (ранняя миграционная фаза);
- хронический (более трёх месяцев).
По степени тяжести:
- бессимптомный — явных симптомов нет, но могут быть изменения в результатах анализов;
- лёгкий — слабо выраженное недомогание и расстройства пищеварения, кратковременные аллергические реакции, отсутствие осложнений;
- среднетяжёлый — умеренное недомогание, длительные рецидивирующие аллергические реакции, значительные расстройства пищеварения, но осложнений, как правило, нет;
- тяжёлый — выраженная интоксикация, тяжёлые расстройства пищеварения вплоть до кахексии, аллергические реакции (могут быть как сильными, так и отсутствовать), нарушение работы нескольких органов, всегда есть осложнения .
Осложнения стронгилоидоза
- перфоративный перитонит, вызванный язвенными поражениями кишечника (резкие боли и напряжение мышц живота, вынужденная поза, сильная интоксикация, тошнота, рвота, лихорадка, в крови повышены нейтрофилы);
- аппендицит (тошнота, рвота, боли в животе, чаще справа внизу, иногда диарея, повышение температуры тела, нейтрофильный лейкоцитоз крови);
- паренхиматозная дистрофия печени и гранулематозный гепатит (пожелтение кожи и склер, потемнение мочи, осветление кала, зуд, слабость, боли в правом подреберье, увеличение печени, повышение билирубина и ферментов печени);
- некротический панкреатит (боли в животе, отдающие в спину, тошнота, рвота, повышение температуры, пожелтение кожи);
- нефротический синдром (слабость, снижение аппетита, отёки, большая потеря белка с мочой);
- менингит и абсцесс головного мозга (сильная лихорадка, мучительные головные боли, нарушение координации, судороги, тошнота и рвота, менингеальные симптомы, например тугоподвижность затылочных мышц);
- бронхиальная астма (затруднение дыхания, удушье, кашель и хрипы со свистом на выдохе) .
Осложнения часто встречаются у пациентов с ослабленным иммунитетом и реже у здоровых людей.
Диагностика стронгилоидоза
Врач может заподозрить стронгилоидоз, если пациент недавно посещал тёплые страны и у него есть выраженные аллергические реакции, линейные высыпания, расстройство пищеварения и повышенный уровень эозинофилов в периферической крови. Но без специфических лабораторных анализов точно поставить диагноз невозможно.
Скрининговое обследование на стронгилоидоз рекомендовано (при наличии показаний):
- пациентам, принимающим или планирующим начать приём иммуносупрессивной терапии (подавляющей иммунитет);
- имеющим тропический спастический парапарез — медленно прогрессирующее заболевание спинного мозга, вызванное Т-лимфотропным вирусом человека 1-го типа (HTLV-1);
- страдающим онкологическими заболеваниями крови;
- при планировании трансплантации органов;
- при постоянном необъяснимом повышенном уровне эозинофилов;
- людям, часто посещающими тропические страны, особенно с низкой санитарной культурой населения.
Лабораторная и инструментальная диагностика
- Клинический анализ крови. В острую фазу сильно повышается уровень лейкоцитов за счёт эозинофилов — до 60–80 %, снижается количество тромбоцитов и повышается СОЭ. При диссеминированном процессе при СПИДе количество эозинофилов может быть в норме. При длительном течении уровень эозинофилов снижается, но у 75 % больных остаётся умеренно повышенным, может развиваться нормохромная анемия — снижение общего количества эритроцитов с цветовым показателем 0,86—1,1 . При стойко повышенном уровне эозинофилов необходимо дальнейшее обследование на стронгилоидоз, даже если человек не посещал тёплые страны.
- Биохимический анализ крови. Повышен IgE, билирубин, печёночные трансаминазы, снижен общий белок и альбумин.
- Рентгенография органов грудной клетки. В остром периоде наблюдаются «летучие» инфильтраты, т. е. меняющие локализацию за период от нескольких дней до недели.
- Выявление личинок стронгилоид в кале (с 3–4-й недели от момента заражения) или дуоденальном содержимом при микроскопии — самый предпочтительный метод диагностики. Чтобы получить дуоденальное содержимое, проводят дуоденальное зондирование (из двенадцатиперстной кишки). В некоторых случаях при массивной инвазии личинки выявляют также в моче и мокроте (бронхоальвеолярном лаваже), при нативном мазке кала (без окраски). Однократный отрицательный результат при обследовании ещё не означает отсутствие стронгилоидоза: вероятность ошибки составляет 70 %, если проведён только анализ кала или дуоденального содержимого, поэтому для исключения болезни нужна комплексная диагностика .
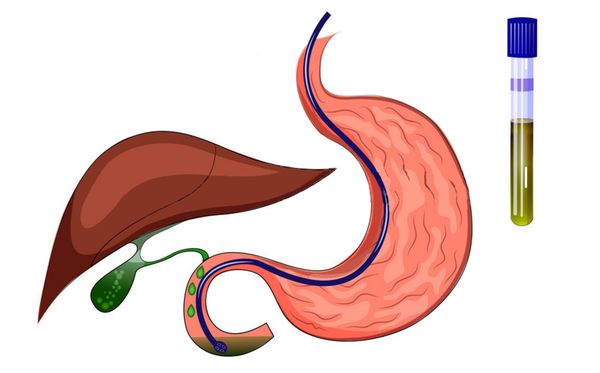
Дуоденальное зондирование
- ИФА крови — выявление антител класса G к паразиту. Тест очень чувствителен, но может давать ложноположительные результаты при заражении другими паразитами: аскаридами, шистосомами и филяриями. Кроме того, по нему сложно отличить настоящую инвазию от перенесённой в прошлом, в среднем у большинства людей тест становится отрицательным через шесть месяцев после излечения.
- ПЦР-диагностика — перспективный метод выявления ДНК паразита, но отсутствуют стандарты диагностики, в исследованиях сильно различается чувствительность. Метод слабо распространён.
- Инструментальные исследования — УЗИ, ФГДС, МРТ. Применяют при подозрении на поражение отдельных органов .
Дифференциальная диагностика
Стронгилоидоз важно отличать от следующих заболеваний:
- Острые кишечные инфекции (дизентерия, сальмонеллёз, диарея путешественников, амёбиаз, йерсиниоз и др.). При стронгилоидозе чаще возникают аллергические проявления, заболевание протекает длительнее, склонно становиться хроническим, присутствует первоначальное поражение бронхов и лёгких, увеличивается печень и селезёнка, есть повреждение кожи и астеноневротические проявления (слабость, нервозность, быстрая физическая и умственная истощаемость), извращается вкус, повышается уровень эозинофилов.
- Другие виды Larva migrans (мигрирующей личинки), например анкилостомоз, — паразит медленно мигрирует под кожей, есть струпья, редко встречаются перианальные поражения и высокий уровень эозинофилов.
- Неинфекционные заболевания кишечника (СРК, колит, холецистит, панкреатит, гастродуоденит и др.).
- Лекарственные поражения (после приёма НПВС и др.).
Лечение стронгилоидоза
При неосложнённом течении можно лечиться дома. Осложнённые, генерализованные и диссеминированные формы, а также заражение на фоне тяжёлого иммунодефицита лечат в стационаре инфекционного профиля.
Без лечения, приёма специальных лекарств, стронгилоидоз сам по себе не проходит.
В качестве этиотропного лечения, т. е. направленного на возбудителя, при любой форме болезни, даже бессимптомной, применяются:
- Альбендазол короткими курсами (но есть данные о его низкой эффективности). По данным ВОЗ, его можно применять детям от года и беременным со 2-го триместра при клинической необходимости .
- Ивермектин короткими курсами с возможными повторами (в РФ не зарегистрирован). Возможно лечение детей от 2 лет и весом более 15 кг, в крайних случаях можно принимать беременным. При выборе препарата у людей из эндемичных регионов должна быть исключена инфекция лоаоз, так как есть риск развития тяжёлого энцефалита.
Больным с иммунодефицитом проводят более длительное (до двух недель), а также профилактическое лечение после основного курса в половинной дозе — препараты нужно принимать раз в месяц в течение нескольких месяцев.
В качестве симптоматического и патогенетического лечения применяются:
- антигистаминные препараты против аллергических реакций;
- пробиотики для улучшения кишечной флоры;
- ферментные и желчегонные препараты для улучшения пищеварения.
Противопоказан приём глюкокортикоидов: они снижают иммунитет, что даёт стронгилоидам преимущество.
После окончания лечения наблюдают за стиханием симптомов болезни, т. е. пациенту нужно посетить врача и рассказать о своём состоянии. Сразу после лечения и через месяц оценивают уровень эозинофилов и сдают трёхкратный анализ кала на личинки с интервалом в 1–2 дня. Быть уверенным в полном излечении можно только при отсутствии жалоб, нормальном уровне эозинофилов и отсутствии личинок в трёхкратном анализе кала.
Диспансерное наблюдение длится шесть месяцев, в течение которых нужно несколько раз сдать кал на личинки стронгилоидов.
Реабилитация
При бессимптомном течении реабилитация не нужна. При наличии симптомов и осложнений может потребоваться наблюдение гастроэнтеролога, нефролога, невролога или пульмонолога с длительной коррекцией развившихся нарушений .
Прогноз. Профилактика
При своевременном выявлении и лечении неосложнённых форм прогноз благоприятный. При осложнённых формах, иммунодефиците и несвоевременном лечении прогноз серьёзный: нарушается работа нескольких органов и человек может погибнуть.
Профилактика стронгилоидоза
Специфической профилактики, т. е. вакцины, не существует, хотя отдельные группы исследователей Всемирной организации здравоохранения отмечают, что при приёме Ивермектина для лечения других паразитарных заболеваний снижается и распространённость стронгилоидоза.
Неспецифическая профилактика:
- своевременная диагностика и лечение больных;
- соблюдение правил гигиены при контакте с больными (ношение перчаток, халатов, тщательное мытьё рук после контакта с фекалиями);
- недопущение распространения личинок стронгилоид в окружающей среде (обустройство уборных, удобрение огородов только обезвреженными нечистотами — после компостирования);
- работа с землёй только в прорезиненных перчатках;
- тщательное мытьё зелени и овощей перед употреблением;
- хождение по почве только в обуви, использование стульев или циновок для сидения или лежания на пляжах и земле без одежды, особенно в тёплых странах и регионах (например, на побережье Краснодарского края и в Абхазии) .
Список литературы
- Главный государственный санитарный врач РФ. Профилактика инфекционных болезней: санитарно-эпидемиологические правила СП 3.3686–21. — М., 2021.
- Паразитарные болезни человека (протозоозы и гельминтозы) / под ред. В. П. Сергиева, Ю. В. Лобзина, С. С. Козлова. — СПб.: Фолиант, 2016. — С. 373–382.
- Бронштейн А. М., Малышев Н. А. Гельминтозы человека. — М.: Руспринт, 2010. – 109 с.
- Strongyloides // CDC. — 2018. ссылка
- Передающиеся через почву гельминтозы // Всемирная организация здравоохранения. — 2023. ссылка
- Abanyie F. A., Gray E. B., Delli Carpini K. W. et al. Donor-derived Strongyloides stercoralis infection in solid organ transplant recipients in the United States, 2009–2013 // Am J Transplant. — 2015. — № 5. — Р. 1369–1375.ссылка
- Бронштейн А. М., Федянина Л. В., Малышев Н. А. и др. Острый и хронический стронгилоидоз у российских туристов, посетивших Тайланд, Черноморское побережье Краснодарского края и Абхазии: проблемы диагностики и лечения. Анализ случаев и обзор литературы // Эпидемиология и инфекционных болезней. — 2017. — № 3. — С. 156–161.
- Всемирная гастроэнтерологическая организация. Ведение стронгилоидоза: глобальные практические рекомендации. — 2018.
- Schär F., Trostdorf U., Giardina F. et al. Strongyloides stercoralis: global distribution and risk factors // PLoS Negl Trop Dis. — 2013. — № 7.ссылка
- Page W., Judd J., Bradbury R. S. The Unique Life Cycle of Strongyloides stercoralis and Implications for Public Health Action // Trop Med Infect Dis. — 2018. — № 2.ссылка
- Шехтман М. М., Козинова О. В. Гельминтозы у беременных // Гинекология. — 2008. — № 5. — С. 49.
- Токмалаев А. К., Кожевникова Г. М., Завойкин В. Д. и др. Стронгилоидоз в клинической практике: вопросы диагностики и лечения (краткий обзор и клинические наблюдения) // Инфекция и иммунитет. — 2020. — № 4. — С. 664–670.
- Van De N., Minh P. N., Duyet L. V., Mas-Coma S. Strongyloidiasis in northern Vietnam: epidemiology, clinical characteristics and molecular diagnosis of the causal agent // Parasites & Vectors. — 2019. — № 1.ссылка
- Tam V. V. Strongyloidiasis: Causes, symptoms, and ways to prevent it // Vinmec Healthcare System. [Электронный ресурс]. Дата обращения: 07.02.2022.
Взаимосвязь стронгилоидоза с другими инфекциями
Исследования показали, что страдающие стронгилоидозом люди часто болеют другими инфекционными заболеваниями. В первую очередь это связано с ослаблением иммунной системы, которая подвергается дополнительной нагрузке из-за постоянного воздействия паразитов. Рассмотрим некоторые из наиболее частых инфекционных заболеваний, которые могут сопровождать стронгилоидоз.
| Инфекции | Взаимодействие со стронгилоидозом |
|---|---|
| Бактериальные инфекции | Ослабление иммунной защиты при стронгилоидозе способствует проникновению и размножению патогенных бактерий, что может привести к более тяжелым формам бактериальных заболеваний, таких как пневмония или сепсис. |
| Вирусные инфекции | Пациенты могут страдать от частых вирусных заболеваний, таких как грипп или герпес, которые способны осложнять течение стронгилоидоза и усиливать негативные эффекты на организм. |
| Грибковые инфекции | Иммунодефицит, вызванный стронгилоидозом, создает благоприятные условия для развития грибковых инфекций, таких как кандидоз, которые могут значительно ухудшать общее состояние здоровья пациента. |
| Другие гельминтозы | Совместное присутствие нескольких видов паразитов в организме может вызвать взаимные усиливающие эффекты, что усложняет диагностику и лечение болезней и увеличивает риск развития тяжелых осложнений. |
Таким образом, стронгилоидоз не только сам по себе является серьезным заболеванием, но и повышает вероятность и тяжесть других инфекционных болезней. Адекватное понимание этого взаимодействия является важным аспектом для обеспечения эффективного лечения и профилактики осложнений у пациентов, страдающих стронгилоидозом.
Видео по теме:
Вопрос-ответ:
Что такое стронгилоидоз и каковы его основные симптомы?
Стронгилоидоз — это заболевание, вызванное паразитическими червями рода Strongyloides. Основными симптомами являются кожные высыпания, зуд, абдоминальная боль, диарея, потеря веса и сильная усталость. У некоторых людей могут проявляться аллергические реакции и даже осложнения со стороны легких или других органов.
Как можно заразиться стронгилоидозом?
Основной путь заражения стронгилоидозом — контакт с зараженной почвой. Личинки червей проникают через кожу, обычно стопы, и затем мигрируют в различные органы, включая легкие и кишечник. Заражение может произойти при ходьбе босиком, работе в саду без перчаток или употреблении загрязненной пищи или воды.
Какие методы диагностики используются для стронгилоидоза?
Диагностика стронгилоидоза включает в себя лабораторное исследование кала на наличие яиц и личинок паразитов. Иногда требуются серологические тесты, которые могут выявить антитела к Strongyloides. В некоторых случаях может понадобиться анализ мокроты или биопсия тканей для подтверждения диагноза.
Какое лечение наиболее эффективно при стронгилоидозе?
Лечение стронгилоидоза обычно включает прием противогельминтных препаратов, таких как ивермектин или тиабендазол. Курсы лечения могут варьироваться в зависимости от тяжести заболевания и реакции пациента на медикаменты. Важно проходить полный курс лечения и проводить контрольные анализы, чтобы убедиться в полном избавлении от паразитов. В тяжелых случаях может понадобиться госпитализация и дополнительная терапия для устранения осложнений.