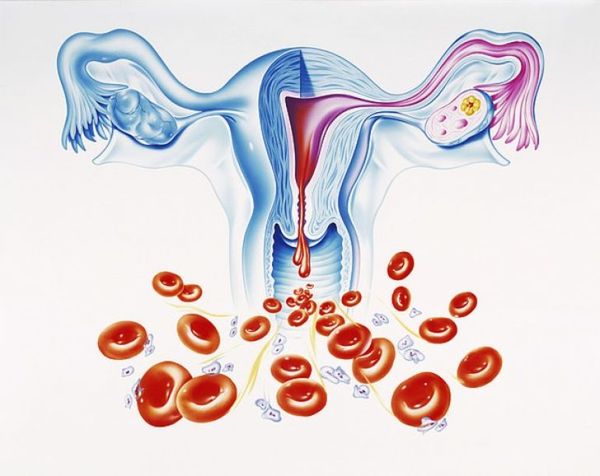
Синдром Уотерхауса — Фридериксена (Waterhouse — Friderichsen syndrome) — это острая надпочечниковая недостаточность, которая развивается при двустороннем кровоизлиянии в надпочечники. Может возникать на фоне сепсиса. Проявляется слабостью, головокружением, рвотой, диареей, низким давлением, обмороками и судорогами .
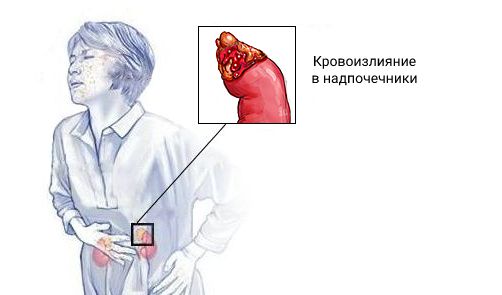
Синдром Уотерхауса — Фридериксена
Заболевание ещё называют гипоадреналовым кризом, острым гипокортицизмом, кризом надпочечниковой недостаточности и аддисоническим кризом .
Синдром Уотерхауса — Фридериксена — это редкое состояние, которое чаще развивается у детей. Среди всех заболевших 90 % — дети до 9 лет, 70 % — до 2 лет .
Причины синдрома Уотерхауса — Фридериксена
- Бактериальная инфекция. Менингококковая инфекция — это самая распространённая причина кровоизлияния в надпочечники, но к этому состоянию могут привести и другие бактерии: стрептококки, которые вызывают пневмонию, гемофильная и кишечная палочки, золотистый стафилококк, гемолитический стрептококк группы А, гонококк, бледная трепонема и другие микробы .
- Вирусы: цитомегаловирус, парвовирус, вирус ветряной оспы и Эпштейна — Барр .
- Приём антикоагулянтов — препаратов, которые препятствуют свёртыванию крови .
- Генетические заболевания: антифосфолипидный синдром, гемофилия, болезнь Шенлейн — Геноха, системная красная волчанка, узелковый периартериит .
- Травма надпочечников .
- Ожоги .
- Адреналэктомия — удаление надпочечников .
- Операция — осложнение после хирургического лечения, например эндопротезирования .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома Уотерхауса — Фридериксена
К первым проявлениям синдрома Уотерхауса — Фридериксена относятся:
- слабость и упадок сил;
- головокружение;
- ухудшение аппетита;
- снижение артериального давления;
- чаще увеличение и реже замедление частоты сердечных сокращений;
- угнетение рефлексов;
- уменьшение объёма мочи .
При заболевании резко снижается давление, кожа становится бледной и синюшной. Уменьшение уровня кортизола и глюкозы проявляется потерей сознания и судорогами . Присоединяются рвота и диарея, приводящие к обезвоживанию и коме .
Если синдром Уотерхауса — Фридериксена развился на фоне менингококковой инфекции, на туловище, ногах и слизистых оболочках может появиться петехиальная сыпь. Петехии — это красные пятна размером меньше 2 мм. Они могут объединяться в кровоизлияния покрупнее: пурпуру и экхимозы (больше 2 и 3 мм). Чем ниже уровень тромбоцитов, тем чаще возникают крупные кровоизлияния .
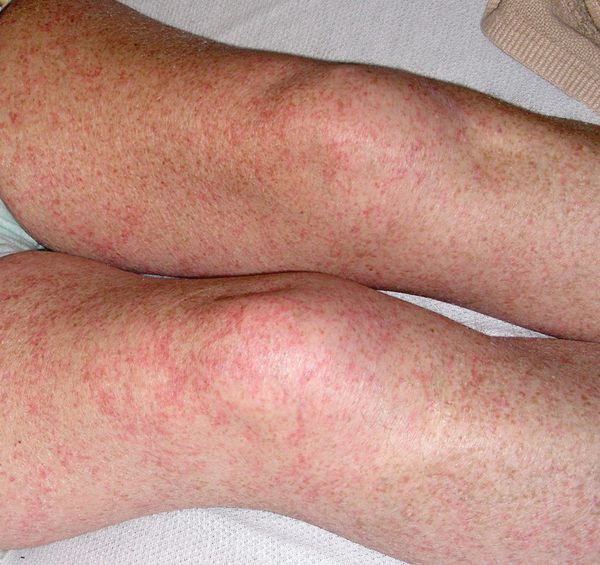
Петехиальная сыпь [25]
Патогенез синдрома Уотерхауса — Фридериксена
К развитию синдрома Уотерхауса — Фридериксена приводят:
- нарушение работы надпочечников;
- интоксикация из-за острой инфекции.
Эти процессы отягощают друг друга. Из-за прекращения работы надпочечников нарушается выработка глюко- и минералокортикоидных гормонов, которые участвуют в белковом, углеводном, жировом и водно-электролитном обмене. При нехватке этих гормонов нарушается обмен веществ, что приводит к сбою в работе всех клеток. Ионы натрия и хлориды при этом выводятся с мочой, хуже всасываются в кишечнике, что приводит к обезвоживанию — так возникает порочный круг заболевания.
Нарушения электролитного баланса проявляются сильной рвотой и частым жидким стулом, у новорождённых — срыгиваниями . Уменьшение объёма крови из-за резкой потери жидкости приводит к шоку.
Также в организме нарушается обмена калия: он плохо выводится с мочой, повышается его уровень в крови, клетках и жидкости между ними. Из-за избытка калия в миокарде сердце начинает хуже сокращаться и не может адекватно реагировать на повышенную нагрузку.
При синдроме Уотерхауса — Фридериксена также нарушается углеводный обмен, в частности снижается уровень глюкозы в крови. Если это происходит резко, то развивается гипогликемическая кома .
Классификация и стадии развития синдрома Уотерхауса — Фридериксена
Общепринятой классификации синдрома Уотерхауса — Фридериксена не существует.
В Международной классификации болезней (МКБ-10) он кодируется как:
- E35.1 — синдром Уотерхауса — Фридериксена;
- А39.1 — менингококковая инфекция .
Осложнения синдрома Уотерхауса — Фридериксена
Синдром Уотерхауса — Фридериксена сам по себе является осложнением инфекций и ожогов, следствием удаления надпочечников, побочным эффектом приёма антикоагулянтов и осложнением операций.
При заболевании резко ухудшается работа надпочечников и развивается сосудистый коллапс. Без своевременной медицинской помощи наступает кома и смерть .
Диагностика синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена собирают анамнез, проводят осмотр, применяют лабораторные и инструментальные методы диагностики.
Сбор анамнеза
По возможности врач постарается выяснить историю болезни: наличие заболеваний надпочечников, ДВС-синдрома (нарушения свёртываемости крови), острой инфекции, ожогов и перенесённой операции.
При синдроме Уотерхауса — Фридериксена пациенты часто жалуются на головные боли, тошноту, боли в животе, диарею и сильную рвоту, возможно с кровью.
Осмотр
Состояние обычно тяжёлое, возникает заторможенность, ступор и бред.
При осмотре врач обратит внимание на положительные менингеальные симптомы, характерные для синдрома:
- поза «легавой собаки» — больной лежит на боку, ноги согнуты в коленях и подтянуты к животу, голова запрокинута назад;
- ригидность затылочных мышц — при попытке пригнуть голову к груди мышцы сопротивляются и не дают этого сделать;
- симптом Кернига — ногу, согнутую под прямым углом в коленном и тазобедренном суставе, невозможно разогнуть в колене .
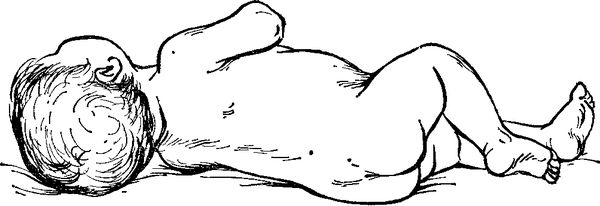
Поза «легавой собаки»
Тоны сердца глухие, пульс едва прощупывается. Развиваются судороги и очаговые неврологические симптомы. Кожа бледная, может появиться сыпь, руки и ноги холодные, давление сильно снижено, вплоть до коллапса, сердцебиение учащается, может прекратиться выделение мочи .
Лабораторная диагностика
Проводится анализ на базальные уровни гормонов коры надпочечников. Кровь нужно сдавать с 6 до 9 утра, так как именно в это время вырабатывается больше всего гормонов. Анализ назначают строго до начала лечения глюкокортикоидами: Гидрокортизоном, Дексаметазоном, Преднизолоном .
У взрослых диагноз подтверждают при уровне адренокортикотропного гормона (АКТГ) > 300 нг/л и кортизоле < 140 нмоль/л . У детей — при АКТГ > 150 пг/мл и кортизоле < 150 нмоль/л . Уровень кортизола, равный 150–500 нмоль/л, считается сомнительным и может быть признаком начала заболевания. При кортизоле больше 500 нмоль/л — надпочечниковая недостаточность у ребёнка исключена.
Также проводятся другие анализы:
- Общий анализ крови — при синдроме Уотерхауса — Фридериксена сильно увеличены лейкоциты со сдвигом лейкоцитарной формулы влево, повышены эозинофилы.
- Коагулограмма (исследование системы свёртывания крови) — снижен протромбиновый индекс, повышено активированное частичное тромбопластиновое время и международное нормализованное отношение (АЧТВ и МНО).
- Анализ крови на электролиты — калий повышен, натрий снижен.
- Анализ на глюкозу — уровень глюкозы в крови понижен .
Инструментальная диагностика
- Электрокардиография (ЭКГ) — на кардиограмме видны изменения, характерные для высокого уровня калия в крови.
- Рентген органов грудной клетки — видны очагово-инфильтративные изменения в лёгких.
- Ультразвуковое исследование почек и надпочечников (УЗИ) — наличие кровоизлияний в надпочечники.
- Компьютерная томография или магнитно-резонансная томография (КТ или МРТ) — может проводиться при стабильном состоянии, чтобы выявить причину кровоизлияния в надпочечники, например очаг инфекции в головном мозге, грудной клетке или брюшной полости, туберкулёз, опухоли и метастазы. КТ надпочечников при инфильтративном процессе не всегда информативна .
Дифференциальная диагностика
Синдром Уотерхауса — Фридериксена следует отличать от септического шока. Эту форму сепсиса можно предположить, если давление остаётся низким, несмотря на введение вазопрессоров .
Также симптомы острой надпочечниковой недостаточности бывают схожи с гиповолемическим шоком. Эти два состояния легко спутать, особенно если нет бактериальной инфекции.
Лечение синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена больного нужно немедленно госпитализировать в реанимационное отделение.
Лечение начинают сразу, не дожидаясь результатов анализов. Если пациент находится в бессознательном состоянии, устанавливают катетер для введения лекарств, мочевой катетер для выведения мочи и желудочный зонд для промывания желудка.
При острой надпочечниковой недостаточности внутривенно вводят 0,9%-й раствор натрия хлорида или 5%-й раствор глюкозы. В первые сутки потребуется не меньше четырёх литров жидкости. Восполнение потерянной при рвоте и диарее жидкости поможет предотвратить развитие гиповолемического шока .
Лечение проводят под контролем артериального и центрального венозного давления, объёма мочи и хрипов в лёгких. Также каждые два часа проверяют уровень калия, натрия и глюкозы.
При неукротимой рвоте в начале лечения и повторно при очень низком артериальном давлении внутривенно вводят 10%-й раствор хлорида натрия. При необходимости используют плазму крови и её заменители.
Из-за нарушенной работы надпочечников в крови повышен калий и снижен натрий. Поэтому нельзя применять диуретики, калийсодержащие и гипотонические растворы.
Чтобы заместить выработку гормонов надпочечников, вводят Гидрокортизон. Препарат применяют немедленно, а затем через каждые шесть часов. При острой надпочечниковой недостаточности используют Гидрокортизон натрия гемисукцинат, его можно вводить внутривенно и внутримышечно. Другой препарат — Гидрокортизон ацетат — действует медленнее, поэтому не подходит для неотложной помощи .
Если нет Гидрокортизона, например при транспортировке пациента в специализированный стационар, можно использовать Дексаметазон или Преднизолон. Но это временное лечение, затем нужно перейти на Гидрокортизон .
Гидрокортизон применяют до тех пор, пока пациент не будет выведен из коллапса и систолическое артериальное давление не повысится до 100 мм рт. ст. На 2–3-и сутки лечения при стабилизации состояния дозировку постепенно снижают.
При уменьшении дозы Гидрокортизона добавляют Флудрокортизон(Кортинефф): при низких дозах Гидрокортизон перестаёт оказывать минералокортикоидный эффект, т. е. замедлять выделение натрия и воды из организма, а также усиленно выводить калий с мочой.
При лихорадке применяют антибиотики. Исключение — лихорадка на фоне обезвоживания .
Прогноз. Профилактика
Прогноз зависит от тяжести заболевания. При двухстороннем поражении надпочечников около 15 % пациентов погибает, но при своевременной диагностике и адекватном лечении даже с таким диагнозом можно выздороветь. Около половины смертей связаны с поздним обращением за медицинской помощью .
Профилактика синдрому Уотерхауса — Фридериксена
Всем пациентам с заболеваниями надпочечников рекомендуется носить идентификационный браслет или кулон, где будет указан диагноз и препараты, которые нужно ввести. Также желательно иметь под рукой инъекции глюкокортикостероидов для неотложных ситуаций.
Пациентам с болезнями надпочечников нужно не реже раза в год посещать эндокринолога. Это важно для оценки адекватности дозировки заместительной гормональной терапии .
Список литературы
- Эндокринология: национальное руководство / под ред. И. И. Дедова, Г. А. Мельниченко. — М.: ГЭОТАР-Медиа, 2016. — С. 871–878.
- Гайворонский И. В. Нормальная анатомия человека. Том 1. — 2-е издание, исправленное и дополненное. — СПб.: СпецЛит, 2001. — 560 с.
- Karki B. R., Sedhai Y. R., Bokhari S. R. A. Waterhouse — Friderichsen Syndrome // StatPearls Publishing. — 2022. ссылка
- Harsch I. A. Fast Clinical, but Long-Term, Biochemical Remission after Waterhouse-Friderichsen Syndrome // Case Rep Endocrinol. — 2021. ссылка
- Knight B. Sudden unexpected death from adrenal haemorrhage // Forensic Sci Int. — 1980. — № 3. — Р. 227–229. ссылка
- Vicho R., Jiménez P. Waterhouse — Friderichsen syndrome secondary to Escherichia coli septicaemia // International Journal of Intensive Care. — 2004. — № 3. — Р. 133–135.
- Shulman D. I., Palmert M. R., Kemp S. F. Adrenal Insufficiency: Still a Cause of Morbidity and Death in Childhood // Pediatrics. — 2007. — № 2. — P. e484–e494.ссылка
- Pode-Shakked B., Sadeh-Vered T., Kidron D. et al. Waterhouse Friderichsen syndrome complicating fulminant Enterobacter cloacae sepsis in a preterm infant: the unresolved issue of corticosteroids // Fetal Pediatr Pathol. — 2014. — № 2. — Р. 104–108. ссылка
- Vella A., Nippoldt T. B., Morris J. C. Adrenal hemorrhage: a 25-year experience at the Mayo Clinic // Mayo Clin Proc. — 2001. — № 2. — Р. 161–168. ссылка
- Международная статистическая классификация болезней и связанных со здоровьем проблем. — 10-й пересмотр (МКБ-10). — Женева, 1992. — 698 с.
- Bizzarri C., Olivini N., Pedicelli S. et al. Congenital primary adrenal insufficiency and selective aldosterone defects presenting as salt-wasting in infancy: a single center 10-year experience // Ital J Pediatr. — 2016. — № 1. — Р. 73. ссылка
- Espinosa G., Santos E., Cervera R. et al. Adrenal involvement in the antiphospholipid syndrome: clinical and immunologic characteristics of 86 patients // Medicine (Baltimore). — 2003. — № 2. — Р. 106–118. ссылка
- Guarner J., Paddock C. D., Bartlett J., Zaki S. R. Adrenal gland hemorrhage in patients with fatal bacterial infections // Mod Pathol. — 2008. — № 9. — Р. 1113–1120. ссылка
- Rao R. H., Vagnucci A. H., Amico J. A. Bilateral massive adrenal hemorrhage: early recognition and treatment // Ann Intern Med. — 1989. — № 3. — Р. 227–235. ссылка
- Tormos L. M., Schandl C. A. The significance of adrenal hemorrhage: undiagnosed Waterhouse — Friderichsen syndrome, a case series // J Forensic Sci. — 2013. — № 4. — Р. 1071–1074. ссылка
- Heitz A. F. N., Hofstee H. M. A., Gelinck L. B. S., Puylaert J. B. A rare case of Waterhouse- Friderichsen syndrome during primary Varicella zoster infection // Neth J Med. — 2017. — № 8. — Р. 351–353.ссылка
- Rosenberger L. H., Smith P. W., Sawyer R. G. et al. Bilateral adrenal hemorrhage: the unrecognized cause of hemodynamic collapse associated with heparin-induced thrombocytopenia // Crit Care Med. — 2011. — № 4. — Р. 833–888. ссылка
- Ketha S., Smithedajkul P., Vella A. et al. Adrenal haemorrhage due to heparin-induced thrombocytopenia // Thromb Haemost. — 2013. — № 4. — Р. 669–675. ссылка
- Хващевская Г. М., Громова Ю. М., Лихачева С. Н. Клинический случай синдрома Уотерхауза — Фридериксена у пациента с долевой пневмонией // Медицинский журнал. — 2013. — № 3. — С. 148–153.
- Российская ассоциация эндокринологов. Первичная надпочечниковая недостаточность: клинические рекомендации. — М., 2021. — 72 с.
- Российская ассоциация эндокринологов. Первичная надпочечниковая недостаточность: клинические рекомендации. — М., 2016. — 22 с.
- Национальное научное общество инфекционистов. Менингококковая инфекция у взрослых: клинические рекомендации. — М., 2020. — 69 с.
- Иванов Д. О., Мавропуло Т. К. Клинические рекомендации по ведению и терапии новорождённых с заболеваниями надпочечников: проект. — 2016. — C. 18.
- Филиппова Ю. А., Образцов И. В., Бабаджанова Г. Ю. Диагностические аспекты синдрома Уотерхауса — Фридериксена // StudNet. — 2021. — № 5.
- Wan A. Y., Piliang M. Petechial Rash on the Thighs in an Immunosuppressed Patient // Cutis. — 2020. — № 6.
Видео по теме:
Вопрос-ответ:
Что такое синдром Уотерхауса — Фридериксена и как он проявляется?
Синдром Уотерхауса — Фридериксена, также известный как аддисонический криз, представляет собой острое и тяжелое состояние, которое возникает из-за внезапного недостатка кортикостероидных гормонов (гормонов коры надпочечников). Основные симптомы включают внезапное начало резкой гипотонии (сильного снижения артериального давления), сильные боли в животе и груди, рвоту, диарею, резкое снижение уровня сознания, что может приводить к коме. Синдром может развиваться на фоне инфекций, стрессовых ситуаций или травм и требует немедленной медицинской помощи.
Какие причины могут вызвать аддисонический криз?
Причины аддисонического криза разнообразны, но главным триггером является недостаточное производство кортикостероидов корой надпочечников. Это состояние может быть вызвано инфекциями, такими как менингококковая инфекция, которая может поражать надпочечники. Также криз может быть спровоцирован физическим или эмоциональным стрессом, травмами, хирургическими вмешательствами, резкой отменой длительного приема стероидных препаратов или другими заболеваниями, влияющими на функцию надпочечников.
Какие методы диагностики используются при синдроме Уотерхауса — Фридериксена?
Диагностика синдрома Уотерхауса — Фридериксена включает несколько этапов. В первую очередь врач собирает анамнез и симптомы пациента. Лабораторные исследования могут включать анализы крови для определения уровня кортизола и адренокортикотропного гормона (АКТГ). Также могут быть проведены тесты на электролиты, чтобы выявить нарушения в уровне натрия и калия в крови, которые часто сопровождают это состояние. Важную роль играет визуализация надпочечников с помощью ультразвука, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) для выявления возможных повреждений.
Какое лечение применяется при аддисоническом кризе?
Лечение аддисонического криза комплексное и включает немедленную госпитализацию пациента. Основное направление терапии — заместительная гормональная терапия, которая включает введение кортикостероидов, таких как гидрокортизон. Дополнительно проводится инфузионная терапия для восстановления кровяного объема и электролитного баланса. Параллельно могут быть назначены антибиотики для борьбы с инфекциями, особенно если криз вызван бактериальной инфекцией. Постоянный мониторинг жизненных показателей пациента является критически важным для своевременной коррекции терапии.
Можно ли предотвратить аддисонический криз и как это сделать?
Предотвращение аддисонического криза возможно при своевременной диагностике и лечении недостаточности надпочечников. Пациенты, у которых установлен диагноз хронической недостаточности коры надпочечников, должны регулярно принимать замещающую гормональную терапию и следовать рекомендациям врача. Важно избегать резкой отмены стероидных препаратов и обязательно сообщать врачу о любых стрессовых ситуациях или планируемых оперативных вмешательствах, чтобы корректировать дозировку гормонов. Также пациентам рекомендуется носить медицинский браслет или карточку с информацией о своем состоянии на случай экстренных ситуаций.
Какие основные симптомы синдрома Уотерхауса — Фридериксена (аддисонического криза) и как их можно распознать?
Синдром Уотерхауса — Фридериксена, также известный как аддисонический криз, характеризуется быстрым и опасным для жизни течением. Основные симптомы включают сильную боль в животе, низкое артериальное давление, слабость и утомляемость, рвоту и диарею. Также может наблюдаться резкое снижение уровня сахара в крови (гипогликемия), что приводит к спутанности сознания и даже к потере сознания. Возникает нарушение кровообращения, которое может вылиться в состояние шока. Быстрое распознавание этих симптомов и немедленная медицинская помощь жизненно необходимы, так как без своевременного лечения это состояние может привести к смерти.