Рак языка и полости рта (сancer of the tongue and mouth) — это злокачественная опухоль, развивающаяся на слизистой оболочке передних 2/3 языка, дна полости рта, щёк, нёба и дёсен. Опухоль на корне языка относится уже к группе злокачественных новообразований ротоглотки.
Рак языка
Синонимы: карцинома слизистой оболочки полости рта.
Чаще всего рак слизистой оболочки полости рта проявляется в виде безболезненной незаживающей язвы или уплотнения. Из-за этого опухоль часто путают с травмой слизистой оболочки и не обращают на неё внимания, считая, что всё пройдёт самостоятельно. По статистике, 65 % пациентов обращаются к врачу только на III–IV стадии рака .
Распространённость
97 % злокачественных опухолей полости рта представлены плоскоклеточным ороговевающим раком, происходящим из эпителиальных клеток, которые покрывают слизистую оболочку ротовой полости . В 3 % рак полости рта представлен злокачественными опухолями малых слюнных желёз. Кроме карциномы (рака), есть и другие злокачественные опухоли полости рта: саркома, меланома и лимфома.
Плоскоклеточный рак языка
Наиболее часто, примерно в 52 % случаев, рак полости рта локализуется на подвижной части языка. Дно полости рта поражается в 20 % случаев, слизистая оболочка щёк — в 7 % случаев. Поражение остальных отделов полости рта встречается реже: частота рака твёрдого нёба — 4 %, альвеолярного отростка нижней и верхней челюсти челюсти — 6 и 4 %, мягкого нёба — 5 %, передних нёбных дужек — 2 % .
Мужчины болеют примерно в 3,5 раза чаще женщин. Средний возраст заболевших составляет 61 год .
Причины рака языка и полости рта
Алкоголь и табак. 75 % всех злокачественных опухолей слизистой оболочки полости рта связаны с употреблением алкоголя и табака, в том числе бездымного (т. е. жевательного) . По данным исследования, курение более 40 сигарет в день в 7 раз повышает риск развития рака полости рта, а потребление более 800 г крепких спиртных напитков в неделю — в 6 раз. У мужчин, которые курят более 40 сигарет в день и выпивают более 800 г крепких спиртных напитков в неделю, риск развития рака полости рта выше в 38 раз по сравнению с некурящими и непьющими людьми . Жевание ореха бетеля, характерное для жителей стран Восточной Азии и Индии, также относится к факторам риска развития рака полости рта .
Хроническое воспаление. При пародонтите риск развития рака полости рта повышается в 2–5 раз. Считается, что это связано с различиями в составе микробиоты (совокупности микроорганизмов) полости рта .
Хронические травмы слизистой оболочки от острых краёв зубов или пломб, неправильно подобранных протезов или имплантов. Также травма может появиться из-за поведенческих привычек, например прикусывания слизистой оболочки .
Эпителиальные поражения полости рта, которые могут стать злокачественными:
- красный плоский лишай — вероятность озлокачествления от 0 до 12,5 %, по данным разных авторов;
- лейкоплакия — вероятность перехода в рак 2–3 % в год;
- эритроплакия — встречается крайне редко, однако риск озлокачествления доходит до 85 %;
- подслизистый фиброз — злокачественный потенциал 9 % .
Вирус папилломы человека (ВПЧ). Это распространённый вирус, который не причиняет вреда большинству людей и проходит самостоятельно. В то же время он может вызвать изменения, приводящие к раку. Более 90 % опухолей, связанных с ВПЧ, вызваны 16-м типом вируса . ВПЧ-ассоциированный рак более характерен для злокачественных поражений ротоглотки.
Пищевые привычки. К таким привычкам относится недостаток микронутриентов (особенно витамина А) из-за низкого потребления фруктов и овощей, а также употреблением слишком горячей и пряной пищи . Пищевые привычки вызывают рак полости рта в 10–15 % случаев.
Некоторые наследственные заболевания: пигментная ксеродерма, синдром Ли — Фраумени, системная красная волчанка, склеродермия и атаксия-телеангиэктазия. При этих болезнях риск развития рака, в том числе полости рта, выше из-за нарушения механизмов восстановления ДНК .
Кислоты, щёлочи и другие химические вещества в виде паров и аэрозолей, например на химическом предприятии. Они повышают риск развития злокачественных новообразований языка и полости рта.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рака языка и полости рта
Слизистую оболочку полости рта можно осмотреть самостоятельного. Это позволяет выявить рак на ранних стадиях без дополнительной диагностики.
Рак слизистой оболочки полости рта имеет три формы роста:
- Экзофитный — больший компонент опухоли растёт над слизистой оболочкой, выглядит как бляшкообразный, грибовидный нарост с чёткими границами.
- Эндофитный — опухоль распространяется вглубь без чётких границ, выглядит как язва или уплотнение.
- Смешанная форма.
![Экзофитный и эндофитный рост опухоли [24, 27] Экзофитный и эндофитный рост опухоли [24, 27]](https://mompnd.ru/posts/wp-content/uploads/rak-jazyka-i-polosti-rta-simptomy-i-lechenie_1.jpeg)
Экзофитный и эндофитный рост опухоли [24, 27]
Возможные симптомы рака слизистой оболочки полости рта:
- Непроходящее красное, розовато-красное или белое пятно, язва или узловое образование на слизистой оболочке каменистой плотности. При контакте, например при чистке зубов, эти изменения могут кровоточить.
- Постоянная боль в горле, боль при глотании, не связанная с простудой. Жжение и болезненность в поражённой области. Редко может беспокоить боль в ухе.
- Нарушение подвижности языка, если опухоль располагается в этой области, и связанное с этим изменение речи.
- Проблемы с глотанием, попёрхивание, если опухоль находится рядом с корнем языка.
- Увеличение лимфоузлов на шее.
- Необъяснимые кровотечения из языка вне травм и прикусывания.
- Онемение во рту, которое не проходит (встречается нечасто).
Перечисленные симптомы могут быть вызваны и другими заболеваниями, поэтому нужно проконсультироваться с врачом.
Как заявляет Всемирная организация здравоохранения (ВОЗ), если поражение в полости рта не проходит в течение двух недель после того, как устранили местные причины раздражения, нужно сделать биопсию .
Патогенез рака языка и полости рта
Рак слизистой оболочки полости рта возникает из-за мутаций ДНК, влияющих на несколько различных генов. Часто мутации возникают спонтанно, в то же время факторы риска изменяют соотношение между мутагенными сигналами и врождёнными защитными механизмами.
Есть гены, которые регулируют клеточный цикл от момента её образования путём деления материнской клетки до собственного деления или гибели:
- Протоонкогены — это нормальные гены клеток, которые отвечают за размножение. В зрелых клетках они, как правило, неактивны, но под воздействием разных факторов могут активироваться и превратиться в онкогены, которые вызывают бесконтрольное деление клеток.
- Антионкогены — гены, которые подавляют размножение клеток.
Если соотношение этих генов нарушается, клетки начинают бесконтрольно делиться, что приводит к образованию злокачественного новообразования .
Когда генетические поломки накапливаются, клетки становятся автономными и проникают через базальную мембрану эпителия. Затем опухолевые клетки с током крови и лимфы перемещаются в другие ткани и органы, т. е. дают метастазы. Для рака языка на первом этапе наиболее характерно поражение лимфоузлов шеи, на втором этапе — метастазирование в отдалённые органы (лёгкие и печень, редко кости и др.).
Этапы развития опухоли
Особенности развития рака полости рта в зависимости от причин
Различные вещества повреждают различные гены. По сути, под раком слизистой оболочки полости рта подразумевают разнородную группу плоскоклеточного рака, развившегося в одной анатомической области по разным причинам. Изучение генетики злокачественных опухолей полости рта позволит предсказывать поведение опухоли и осуществлять таргетную терапию, которая воздействует только на клетки опухоли без повреждения здоровых клеток организма.
Отличительной особенностью опухолей, связанных с курением, является высокая мутационная нагрузка. Это значит, что на ткани регулярно воздействует большое количество канцерогенов, включая специфические для табака нитрозамины, полициклические ароматические углеводороды и летучие органические соединения. Кроме этого, из-за воздействия табачного дыма на организм в целом могут появиться множественные очаги поражения в пределах пищевода, желудка, печени и поджелудочной железы, реже в двенадцатиперстной кишке.
В хроническом воспалении наибольшую роль оказывают бактерии Fusobacterium nucleatum и Porphyromonas gingivalis. Они способствуют тому, что клетка, пройдя весь свой цикл, не умирает, как это должно происходить в норме, а продолжает размножаться .
ВПЧ интегрирует свой геном ДНК в ядро клетки-хозяина, и клетки начинают вырабатывать онкопротеины E6 и E7. В результате нарушается процесс запрограммированной гибели клеток, который необходим для восстановления ДНК хозяина. Клетки, которые вырабатывают E6, становятся генетически нестабильными. Белок E7 нарушает клеточный цикл и приводит к размножению клеток и их злокачественной трансформации .
Классификация и стадии развития рака языка и полости рта
На данный момент применяется 8-е издание классификации стадий развития злокачественных опухолей (TNM) в редакции Американского объединённого комитета по изучению злокачественных опухолей .
| Стадия | Распространение |
|---|---|
| I стадия | • опухоль до 2 см в наибольшем измерении |
| II стадия | • опухоль ≤ 2 см, глубина инвазии (проникновения) 5–10 мм; • или опухоль ≤ 4 см и глубина инвазии ≤ 10 мм |
| III стадия | • опухоль > 4 см или глубина инвазии 10–20 мм; • или метастазы в одном лимфоузле на стороне опухоли ≤ 3 см в наибольшем измерении, ENE отсутствует, т. е. метастаз не распространяется за капсулу лимфатического узла |
| IVА стадия | • опухоль прорастает только в прилежащие ткани (например, кортикальный слой кости, гайморову пазуху или кожу лица); • или большая опухоль с двусторонним поражением языка и/или глубиной инвазии > 20 мм; • или метастазы в одном лимфоузле на стороне опухоли ≤ 3 см и ENE+; • или метастазы в одном лимфоузле на стороне опухоли 3–6 см в наибольшем измерении и ENE отсутствует; • или метастазы в нескольких лимфоузлах шеи на стороне опухоли до 6 см в наибольшем измерении и ENE отсутствует; • или метастазы в лимфоузлах шеи с обеих сторон либо с противоположной стороны до 6 см в наибольшем измерении и ENE отсутствует |
| IVB стадия | • опухоль распространяется на жевательный аппарат, крыловидные отростки основной кости или основания черепа и/или охватывает сонную артерию; • или метастазы в лимфоузлах > 6 см в наибольшем измерении и ENE отсутствует; • или метастазы в одном лимфоузле на стороне опухоли и ENE+; • или множественные метастазы в лимфоузлах на стороне опухоли, с противоположной стороны или с обеих сторон с ENE+; • или единственный метастаз любых размеров с противоположной стороны от опухоли и ENE+ |
| IVC стадия | • наличие отдалённых метастазов |
Осложнения рака языка и полости рта
Образование в области языка может нарушать его подвижность. Если у человека не будет двигаться язык, он не сможет нормально сформировать пищевой комок и проглотить его.
Если опухоль распространяется на область височно-нижнечелюстного сустава, человеку труднее открывать рот и сложнее пережёвывать пищу. В запущенных формах человек вообще не может открыть рот, даже чтобы выпить воду. В этом случае потребуется установить гастростому (искусственный вход в полость желудка через переднюю брюшную стенку).
При распространённом процессе, который затрагивает надгортанник, слюна вместо пищевода будет попадать в трахею и приведёт к пневмонии. В этом случае может потребоваться трехеостома (искусственно созданное отверстие в трахее, которое позволяет пациенту дышать).
Злокачественная опухоль способна как прорастать в кровеносные сосуды, так и образовывать новые сосуды. Поэтому при распаде большой опухоли может возникнуть кровотечение.
Неспецифические осложнения рака слизистой оболочки полости рта:
- Анорексия — отсутствие аппетита. Это состояние часто сопровождает хронические заболевания на поздней стадии. Важно понимать, что отсутствие аппетита может быть вызвано не только самой опухолью, но и сопутствующими состояниями: изменением вкуса, наличием тошноты, сухостью в полости рта, расстройством пищеварения, усталостью, депрессией и хроническим болевым синдромом. Сопутствующие состояния могут быть связаны как с самим раком так и с его лечением. Для коррекции анорексии важно понимать, почему она возникла. Например, если причина в депрессии, то нужна будет помощь психолога или психиатра .
- Кахексия — общее похудание и истощение. Основная роль в развитии кахексии принадлежит полипептидам и цитокинам. Они запускают в организме различные изменения, приводящие к гиперметаболизму (повышенному расходу энергии в состоянии покоя), который характерен для онкологического процесса. При кахесии, кроме общего истощения, иногда наблюдается депрессия и расстройство пищеварения, вызванное снижением сократительной активности мышц желудка.
- Анемия — низкий уровень гемоглобина (меньше 120 г/л) или его снижение более чем на 20 г/л от исходного значения. Может быть обусловлена как наличием самой опухоли, так и её лечением .
В запущенном периоде опухоль разрушает окружающие ткани: преддверие рта, кости, кожу и мышцы с последующим некрозом (омертвением) тканей.
Диагностика рака языка и полости рта
При обнаружении незаживающей язвы или уплотнения на слизистой оболочке полости рта нужно обратиться к стоматологу, парадонтологу, специалисту по патологии слизистой оболочки полости рта или оториноларингологу. Если жалобы беспокоят белее двух недель, лучше сразу идти к онкологу, который специализируется на опухолях головы и шеи.
Осмотр
Диагностика начинается с клинического осмотра полости рта, который состоит из визуального осмотра и пальпации (прощупывания). Тщательное клиническое обследование позволяет выявить до 99 % случаев рака языка и полости рта .
Инструментальная диагностика
- Фиброларингоскопия (ФЛС). Это обследование гортани и глотки с помощью гибкого эндоскопа с видеокамерой на конце. Обычно проводится, если опухоль распространяется на корень языка. Но, в зависимости от выраженности рвотного рефлекса у пациента и его анатомических особенностей, опытный ЛОР-онколог в большинстве случаев может рассмотреть опухоль и без ФЛС.
- Биопсия. При этом исследовании берут небольшие образцы ткани опухоли, чтобы установить её морфологическую структуру. Биопсию нужно проводить при всех подозрительных поражениях. Это наиболее информативный метод диагностики рака любой локализации.
- УЗИ языка. Позволяет определить, насколько глубоко проникла опухоль. Если есть техническая возможность, это исследование нужно выполнять всем пациентам со злокачественными новообразованиями языка.
- КТ и/или МРТ поражённой области с внутривенным контрастированием. Выполняется, чтобы оценить первичную распространённость опухоли, глубину её проникновения, наличие инвазии в кости нижней или верхней челюсти, основание черепа или в окружающие мягкие ткани. Если нет противопоказаний, МРТ рекомендуется при планировании лучевой или химиолучевой терапии.
- УЗИ лимфоузлов шеи с пункцией изменённых лимфоузлов. Исследование показывает, затрагивает ли опухолевый процесс регионарные лимфоузлы.
- УЗИ органов брюшной полости и забрюшинного пространства. Позволяет исключить метастазы в этих областях.
- Рентгенография органов грудной клетки или КТ. Проводится, чтобы выявить отдалённые метастазы и заболевания, которые могут повлиять на тактику лечения: туберкулёз, саркоидоз, пневмонию, рак лёгкого и т. д.
- ПЭТ/КТ с флудезоксиглюкозой. В некоторых случаях это исследование рекомендуется пациентам с III–IV стадиями, чтобы исключить отдалённые метастазы. Также оно может проводиться по индивидуальным показаниям .
Лабораторная диагностика
Иммуногистохимическое исследование белка p16. Повышение его уровня указывает на предраковые изменения, связанные с ВПЧ-инфекцией. Этот анализ позволяет выявить рак на ранней стадии .
Дифференциальная диагностика
Рак полости рта нужно отличать от доброкачественных опухолей языка (фибромы, миомы, липомы, гемангиомы, лимфангиомы), одной из форм первичного сифилиса, туберкулёзной язвы, лейкоплакии и эритроплакии.
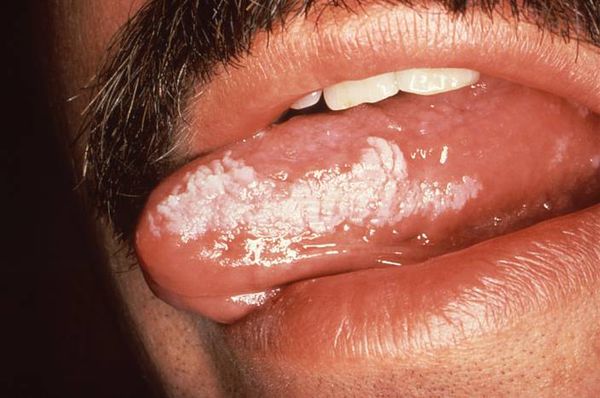
Лейкоплакия языка [29]
Лечение рака языка и полости рта
Основным методом лечения рака слизистой оболочки полости рта остаётся хирургический. Также может применяться лекарственное лечение, лучевая терапия или их комбинация.
Первичный рак рекомендуется удалять единым блоком вместе с лимфоузлами на шее. Это позволяет снизить риск рецидива. Объём лимфодиссекции зависит от размеров опухоли и наличия метастазов в лимфоузлах шеи.
При наличии неблагоприятных факторов прогноза после операции назначается лучевая или химиолучевая терапия. К таким факторам относят:
- III–IV стадию;
- метастазы в одном или нескольких лимфоузлах;
- прорастание опухоли за капсулу лимфоузла;
- периневральную инвазию (распространение опухолевых клеток на нервы);
- опухолевые эмболы в лимфатических сосудах.
Если есть абсолютные противопоказания к оперативному вмешательству или пациент отказывается от операции:
- при I и II стадиях рекомендуется провести дистанционную лучевую терапию или брахитерапию в самостоятельном варианте, при которой источник излучения располагается как можно ближе к опухоли или непосредственно в ней;
- при III и IV стадиях выполняется химиолучевое лечение.
Лечение опухоли, которую нельзя удалить хирургическим путём
Хирургическое лечение не целесообразно в следующих случаях:
- стадия Т4b (опухоль прорастает в крылонёбную ямку, боковую стенку глотки или основание черепа; или затрагивает внутреннюю сонную артерию);
- опухоль распространилась из регионарных лимфоузлов на кожу, такое встречается при запущённых формах;
- опухоль распространилась на структуры средостения, предпозвоночную фасцию или шейные позвонки.
При изначально неоперабельном процессе выбор метода лечения зависит от общего состояния пациента . Может проводиться один из вариантов лечения:
- Химиолучевая терапия или индукционная полихимиотерапия с последующим проведением дистанционной лучевой или химиолучевой терапии. Далее решается вопрос о хирургическом лечении.
- Дистанционная лучевая терапия +/– конкурентная химиотерапия (в зависимости от общего состояния).
- Паллиативная дистанционная лучевая терапия, или монохимиотерапия, или паллиативная помощь .
Прогноз. Профилактика
Прогноз заболевания определяется стадией. Общая 5-летняя выживаемость составляет 85 % для I стадии, 75 % для II стадии, 60 % для III стадии, 30 % для IV стадии. При распространённых стадиях прогноз неблагоприятный .
Профилактика рака языка и полости рта
Чтобы предотвратить развитие рака слизистой полости рта, необходимо:
- отказаться от вредных привычек: курения, приёма алкоголя, жевания бетеля;
- устранить причины, травмирующие слизистую оболочку полости рта: острые края зубов или пломб, неправильно подобранные зубные протезы или импланты;
- соблюдать гигиену полости рта;
- регулярно самостоятельно осматривать ротовую полость;
- проходить профилактические осмотры у стоматолога, своевременно лечить периодонтит.
Когда канцерогенный процесс уже начался, основой вторичной профилактики является своевременное обследование и раннее лечение предраковых заболеваний полости рта и рака на ранних стадиях.
Несмотря на то, что всё больше людей узнают о раке полости рта, процент пациентов, которые обращаются за медицинской помощью с запущенным заболеванием, за последние 40 лет существенно не изменился.
Рак языка и полости рта может возникнуть у любого человека, но чаще он развивается под воздействием факторов риска. Большинство этих факторов возможно устранить, поэтому рак полости рта можно рассматривать как заболевание, которое можно предотвратить .
Список литературы
- Каприн А. Д., Старинский В. В., Шахзадова А. О. Состояние онкологической помощи населению России в 2020 году. — М.: МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2021. — 239 с.
- El-Naggar A. K., Chan J. K. C., Grandis J. R. et al. WHO Classification of Head and Neck Tumours. — 4th ed. — Lyon, France: IARC Publications, 2017.
- Chattopadhyay I., Verma M., Panda M. Role of oral microbiome signatures in diagnosis and prognosis of oral cancer // Technol Cancer Res Treat. — 2019. — № 18.ссылка
- Chaturvedi P., Singhvi H. R., Malik A. The role of chronic mucosal trauma in oral cancer: а review of literature // Indian J. Med. Paediatr. Oncol. — 2017. — Vol. 38, № 1. — Р. 44–50.ссылка
- Joseph B. Oral Cancer: Prevention and Detection // Med. Princ. Pract. — 2002. — Vol. 11(Suppl. 1). — Р. 32–35. ссылка
- Marur S., D’Souza G., Westra W. H., Forastiere A. A. HPV-associated head and neck cancer: a virus-related cancer epidemic // Lancet Oncol. — 2010. — Vol. 11, № 8. — Р. 781–789.ссылка
- Maymone M. B., Greer R. O., Kesecker J. et al. Premalignant and Malignant Mucosal lesions: Clinical and Pathological Findings Part II. Premalignant and malignant mucosal lesions // J. Am. Acad. Dermatol. — 2018. — Vol. 81, № 1. — Р. 59–71.ссылка
- Petridou E., Zavras A. I., Lefatzis D. et al. The role of diet and specific micronutrients in the etiology of oral carcinoma // Cancer. — 2002. — Vol. 94, № 11. — Р. 2981–2988. ссылка
- Rajaram P., Chandra P., Ticku S., Pallavi B. K. et al. Epidermal growth factor receptor. Role in human cancer // Indian J Dent Res. — 2017. — Vol. 28, № 6. — Р. 687–694.ссылка
- Reibel J. Prognosis of Oral Pre-malignant Lesions: Significance of Clinical, Histopathological, and Molecular Biological Characteristics // Crit. Rev. Oral Biol. Med.— 2003. — Vol. 14. № 1. — Р. 47–62.ссылка
- Robledo-Sierra J., Ben-Amy D. P., Varoni E. et al. World Workshop on Oral Medicine VII: Targeting the oral microbiome Part 2: Current knowledge on malignant and potentially malignant oral disorders // Oral Dis. — 2019. — Vol. 25, Suppl 1. — Р. 28–48.ссылка
- Scully C., Bagan J. Oral Squamous Cell Carcinoma Overview // Oral Oncol. — 2009. — Vol. 45. № 4–5. — Р. 301–308.ссылка
- Hecht S. S., Hatsukami D. K. Smokeless tobacco and cigarette smoking: chemical mechanisms and cancer prevention // Nat Rev Cancer. — 2022. — Vol. 22, № 3. — Р. 143–155. ссылка
- Van Der Waal I. Oral potentially malignant disorders: Is malignant transformation predictable and preventable? Med. Oral Patol // Oral Cir. Bucal. — 2014. — Vol. 19, № 4. — Р. e386–e390. ссылка
- Whitmore S. E., Lamont R. J. Oral Bacteria and Cancer // PLOS Pathog. — 2014. — Vol. 10, № 3. ссылка
- Wiest T., Schwarz E., Enders C. et al. Involvement of intact HPV16 E6/E7 gene expression in head and neck cancers with unaltered p53 status and perturbed pRb cell cycle control // Oncogene. — 2002. — Vol. 21, № 10. — Р. 1510–1517. ссылка
- Ассоциация онкологов России. Российское общество специалистов по опухолям головы и шеи. Федерация специалистов по лечению заболеваний головы и шеи. Злокачественные новообразования полости рта: клинические рекомендации. — 2020. — 59 с.
- Всемирная организация здравоохранения. Европейское региональное бюро. Табак и здоровье полости рта: информационный бюллетень. — 2018. — 4 с.ссылка
- Blot W. J., McLaughlin J. K., Winn D. M. et al. Smoking and drinking in relation to oral and pharyngeal cancer // Cancer Research. — 1988. — Vol. 48, № 11. — Р. 3282–3287.ссылка
- Заридзе А. Г. Табак — основная причина рака. — М.: Има-пресс, 2012. – 208 с.
- Сытов А. В., Зузов С. А., Кукош М. Ю. и др. Практические рекомендации по лечению синдрома анорексии-кахексии у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO. — 2021. — Т. 11, № 3s2. — С. 123–127.
- Орлова Р. В., Гладков О. А., Кутукова С. И. и др. Практические рекомендации по лечению анемии при злокачественных новообразованиях // Злокачественные опухоли: Практические рекомендации RUSSCO. — 2021. — Т. 11, № 3s2. — С. 17–24.
- Abati S., Bramati C., Bondi S. et al. Oral Cancer and Precancer: А Narrative Review on the Relevance of Early Diagnosis // Int J Environ Res Public Health. — 2020. — Vol. 17, № 24.ссылка
- Bagan J., Sarrion G., Jimenez Y. Oral cancer. Clinical features // Oral Oncology. — 2010. — Vol. 46, № 6. — P. 414–417. ссылка
- Республиканский центр развития здравоохранения МЗ РК. Злокачественные новообразования полости рта: клинические протоколы. — 2018.
- Пачес А. И. Опухоли головы и шеи. — 4-е изд. — М.: Медицина, 2001. — 480 с.
- Luna-Ortiz K., Carmona-Luna T., Cano-Valdez A. M. et al. Adenoid cystic carcinoma of the tongue — clinicopathological study and survival analysis // Head Neck Oncol. — 2009. — № 1. — Р. 15.ссылка
- Kuky M. L. Oral Mucosa. Week 10. — 2019.
- Hennessy B. J. Stomatitis // MSD Manuals. — 2022.
Реабилитация и поддержка пациентов
Процесс восстановления после лечения онкологических заболеваний полости рта и языка требует комплексного подхода и тщательного планирования. Важно не только устранить физические проявления болезни, но и обеспечить пациентам психологическую и социальную поддержку. Налаживание режима питания, восстановление речевых функций и адаптация к новым условиям жизни играют ключевую роль в возвращении к полноценной жизни.
Физическая реабилитация
Большинство пациентов, перенесших онкологическую операцию в полости рта, нуждаются в восстановлении физической активности и нормализации функций органов. Специалисты помогают разработать индивидуальные программы упражнений, направленные на улучшение мышечного тонуса, гибкости и координации движений. Сюда могут входить упражнения для шеи, лица и верхних конечностей, которые помогают в восстановлении моторики и улучшении общего физического состояния.
Восстановление речевой функции
Одним из важнейших аспектов реабилитации является возвращение способности к речи. Логопеды разрабатывают специальные упражнения и методики, которые помогают пациентам заново научиться произносить звуки и слова. Постепенная работа с логопедом позволяет улучшить дикцию и уменьшить дефекты речи, вызванные хирургическим вмешательством или другими методами лечения.
Питание и диетотерапия
Послеоперационные и постлучевые диеты играют важную роль в реабилитации. Диетологи формируют специальные рационы, учитывающие потребности организма в витаминах, минералах и необходимых микроэлементах. Задача – обеспечить достаточное питание при минимальной нагрузке на травмированные участки ротовой полости. Более того, пациенты получают советы по изменению текстуры пищи и способам её потребления для минимизации дискомфорта.
Психологическая и социальная поддержка
Психологические аспекты реабилитации имеют не меньшее значение, чем физическое восстановление. Пациенты часто сталкиваются с тревогами, депрессией и изменениями в самооценке. Психологи и психотерапевты помогают пациентам и их семьям справляться с эмоциональным стрессом, разрабатывать стратегии адаптации к изменившимся условиям. Групповая терапия и участие в поддерживающих сообществах также способствуют положительному настрою и ощущению поддержки.
Адаптация и социальная интеграция
Восстановление после заболевания подразумевает возвращение к привычным социальным ролям и обязанностям. Специализированные программы адаптации помогают пациентам снова интегрироваться в общество, находить работу, восстанавливать утраченные связи и активно участвовать в социальной жизни. Руководства по правовым вопросам и социальной защите также обеспечивают дополнительную помощь в процессе реабилитации.
В итоге, успешное восстановление после лечения рака полости рта и языка достигается благодаря комплексному подходу, включающему физическую реабилитацию, восстановление речевых функций, правильное питание и мощную психологическую поддержку. Только такой всесторонний уход позволяет пациентам вернуться к полноценной и активной жизни.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы рака языка и полости рта?
Основные симптомы рака языка и полости рта включают в себя появления язвочек или уплотнений, которые не заживают в течение нескольких недель. Могут также наблюдаться боли в области рта, затруднения при глотании, изменения в голосе, ощущение онемения или покалывания в некоторых областях рта, увеличение лимфатических узлов на шее. Если вы заметили у себя какие-либо из этих симптомов, рекомендуется обратиться к врачу для обследования.
Какие факторы повышают риск развития рака языка и полости рта?
Существует несколько факторов, которые могут повысить риск развития рака языка и полости рта. К таким факторам относятся курение и употребление алкоголя, особенно в сочетании. Также риск увеличивает инфекция вируса папилломы человека (ВПЧ), длительное воздействие ультрафиолетового излучения, особенно на губы, а также плохая гигиена полости рта. Генетическая предрасположенность к онкологическим заболеваниям также играет определенную роль. Важно избегать этих факторов риска и регулярно проходить медицинские осмотры.
Как проводится диагностика рака языка и полости рта?
Диагностика рака языка и полости рта начинается с осмотра ротовой полости и шеи специалистом. Если врач подозревает наличие злокачественного образования, могут быть назначены дополнительные исследования, такие как биопсия, при которой берется образец ткани для микроскопического исследования. Также могут быть проведены визуализационные методы, такие как МРТ (магнитно-резонансная томография), КТ (компьютерная томография), ультразвуковое исследование или ПЭТ (позитронно-эмиссионная томография) для оценки распространения опухоли и метастазов.
Какие методы лечения используются при раке языка и полости рта?
Лечение рака языка и полости рта зависит от стадии заболевания, местоположения опухоли и общего состояния пациента. Основные методы лечения включают хирургическое вмешательство для удаления опухоли, лучевую терапию и химиотерапию. В некоторых случаях может применяться комбинация этих методов. Хирургическое лечение часто включает удаление части языка или других пораженных тканей, а также реконструктивные операции. Лучевая терапия может быть использована как основное лечение или дополнительно после хирургии для уничтожения оставшихся раковых клеток. Химиотерапия применяется для уничтожения опухолевых клеток или уменьшения размеров опухоли перед хирургическим вмешательством. Лечение может также включать иммунотерапию или таргетную терапию в зависимости от конкретных характеристик опухоли. Важно проконсультироваться с врачом, чтобы выбрать наиболее подходящий метод лечения.