Полип толстой кишки (Colon polyp) — это патологическое разрастание железистой ткани на слизистой оболочке толстой кишки в виде объёмного образования.
Полип толстой кишки
Вместо термина «полип» врачи стали чаще использовать сочетание «эпителиальное образование», которое указывает на его клеточное строение (гистологическую принадлежность).
При полипах толстой кишки нет таких симптомов, которые бы точно указывали на это заболевание. Может появиться боль в животе неопределённого характера и патологические примеси в кале в виде крови и слизи.
Полипы толстой кишки являются доброкачественными образованиями, но со временем они могут перерождаться в злокачественные. Для профилактики колоректального рака их нужно своевременно выявлять и удалять.
Распространённость
Заболеваемость увеличивается с возрастом, обычно полипы толстой кишки развиваются после 40 лет, но могут возникать и раньше, если есть генетическая предрасположенность. Например, при семейном аденоматозном полипозе толстой кишки (FAP) полипы можно обнаружить уже в подростковом возрасте, в случае наследственного неполипозного колоректального рака (HNPCC) полипы развиваются в 20–40 лет.
Полипы толстой кишки чаще встречаются в популяции стран запада, к которым относится и Россия. В США патологию выявляют у 30 % людей старше 50 лет .
Факторы риска развития полипов кишечника
- Возраст старше 50 лет.
- Мужской пол. Полипы чаще возникают у мужчин (52,9 %), чем у женщин (36,5 %).
- Отягощённая наследственность по колоректальному раку. Если у близких родственников когда-либо устанавливали диагноз «рак толстой кишки», то первую колоноскопию рекомендуется выполнить на 10 лет раньше возраста, в котором обнаружили рак у родственника. Это позволит своевременно выявить и удалить полип, тем самым предотвратить развитие злокачественной опухоли в будущем.
- Преобладание в рационе красного мяса (говядины, свинины, баранины) или продуктов из мяса, полученных путём засолки, вяления, ферментации, копчения или других способов консервирования.
- Употребление алкоголя, курение.
- Ожирение и низкая физическая активность.
Наличие таких заболеваний, как болезнь Крона, неспецифический язвенный колит, семейный аденоматозный полипоз толстой кишки, синдром Линча и сахарный диабет 2-го типа, также могут увеличивать вероятность появления полипов и колоректального рака .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы полипа толстой кишки
Клиническая картина при полипах толстой кишки зависит от таких факторов, как размеры, количество, локализация и гистологическое строение. Одиночные и мелкие, в том числе и множественные полипы, могут ничем не проявляться и быть случайной находкой при колоноскопии. Из-за крупных полипов сужается просвет кишки, что затрудняет нормальное продвижение каловых масс. В этом случае у больных появляются жалобы: боли в животе неопределённого характера, чаще периодические, неустойчивый стул с преобладанием поноса, вздутие живота, общее недомогание, потеря веса.
Полип прямой кишки может выпадать из анального канала при акте дефекации. Иногда полипы кровоточат. Длительное, но малое по объёму кровотечение из полипа больной может не заметить, оно будет проявляться развитием анемии. При обильном кровотечении (50 мл и более) с калом выделяется алая кровь и/или её сгустки. Такая ситуация расценивается как острая хирургическая патология и требует срочного медицинского вмешательства .
Патогенез полипа толстой кишки
Согласно одной из принятых теорий развития опухолей, эпителий желудочно-кишечного тракта, как и любая другая часть организма, в процессе жизнедеятельности подвергается воздействию вредных факторов окружающей среды. Из-за этого возникает хроническое воспаление.
Хронический воспалительный процесс в слизистой оболочке кишечника повреждает ДНК клеток, в результате чего в клетках накапливаются генетические мутации. При этом мутации обычно возникают в участках ДНК, ответственных за выживаемость и рост клетки.
Генетические мутации увеличивают активность онкогенов, стимулирующих деление клеток, и снижают активность генов, которые подавляют избыточный рост клеток. Из-за этого патологические популяции клеток разрастаются .
Группы гиперпролифелирующих, т. е. быстро разрастающихся, незрелых клеток с генетическими мутациями, которые не способны прорастать за стенку органа и метастазировать, располагаются на слизистой оболочке кишки и образуют доброкачественные опухоли — полипы .
Классификация и стадии развития полипа толстой кишки
Классификация полипов толстой кишки по количеству:
- одиночные;
- множественные: групповые, рассеянные;
- диффузный (семейный) полипоз.
Если полипов более 10, необходимо пройти генетическое консультирование, чтобы исключить наследственные формы полипоза. При одиночных полипах индекс малигнизации (озлокачествления) в среднем составляет 1–3 %, а при семейном аденоматозе — 80–100 % .
Парижская классификация делит все эпителиальные образования желудочно-кишечного тракта по форме:
- Полиповидные:
- 0-Ip — выступающие, на ножке;
- 0-Is — выступающие, на широком основании.
- Неполиповидные:
- 0-IIa — поверхностные приподнятые;
- 0-IIb — плоские;
- 0-IIc — поверхностные, углублённые;
- 0-IIIc — язва .
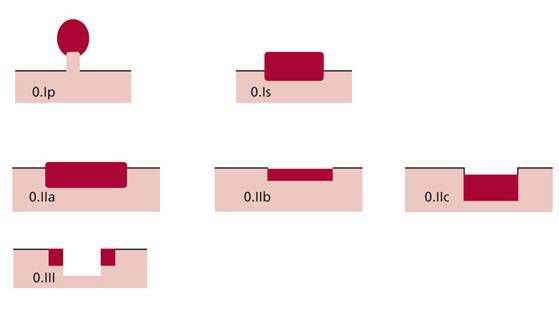
Парижская классификация эпителиальных образований желудочно-кишечного тракта
Парижская классификация в описании эпителиальных образований толстой кишки позволяет оценивать риск озлокачествления и планировать оптимальный метод удаления:
- Типы 0-Ip и 0-Is характеризуется ростом преимущественно в просвет органа и отличаются наличием «ножки». Удаление образований этого типа может сопровождаться обильным кровотечением из питающего артериального сосуда.
- Доброкачественные образования второго типа (0-II) чаще перерождаются в рак, но в большинстве случаев их можно удалить эндоскопически.
- У образований третьего типа (0-III) выявляются явные признаки злокачественного перерождения и роста опухоли в глубоких слоях стенки кишки, в этом случае лечение должно быть хирургическим.
- Неполиповидные поверхностные образования (0-IIa и 0-IIc) размером более 1 см с преимущественным ростом по поверхности слизистой кишки называются латерально распространяющимися опухолями — laterally spreading tumor (LST). В зависимости от типа поверхности различают гранулярный (зернистый) и негранулярный типы LST, частота их обнаружения 0,8–5,2 %. На стадии доброкачественного процесса они могут не иметь клинических проявлений. Часто перерождаются в рак. Удаляются, как правило, эндоскопическим методом.
По микроскопическому типу строения ткани, составляющей полип:
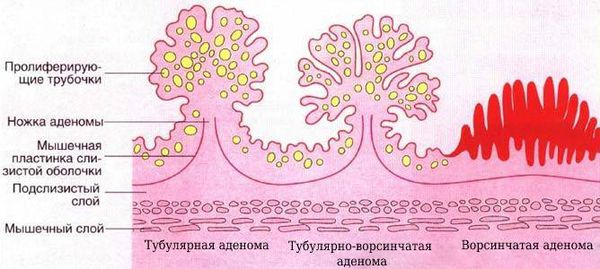
1. Аденомы. Выделяют три гистологических вида:
- Тубулярная аденома. Это опухоль, содержащая не менее 80 % железистой ткани. При этом железистая ткань опухоли будет состоять из ветвящихся и значительно извитых трубочек, более длинных, чем в обычной слизистой оболочке. Индекс малигнизации таких полипов составляет 0,7 %.
- Тубулярно-ворсинчатая аденома. Содержит в себе как железистую ткань, так и большое количество ворсин. У аденом этого типа до 25 % клеток с предраковыми изменениями (дисплазией).
- Ворсинчатая аденома. Это опухоль, которая на 80 % состоит из тонких пальцевидных выростов соединительной ткани слизистой оболочки, покрытой эпителием. Также в состав ворсинчатой аденомы входят бокаловидные клетки, вырабатывающие слизь в большом количестве. Поэтому такая аденома часто сопровождается примесью слизи в кале. У ворсинчатых аденом самый высокий потенциал малигнизации — 40–41 %.
Аденомы
2. Зубчатые образования. Их так называют из-за характерной «пилообразной» структуры желёз. У зубчатых образований небольшие размеры, они протекают бессимптомно. Выявляются при скрининговой колоноскопии или во время обследования по поводу других заболеваний. Выделяют три основные категории:
- Гиперпластические полипы. Из всех зубчатых образований они встречаются чаще всего. Считается, что хотя бы один такой полип присутствует в кишечнике 25 % взрослых людей. Обычно локализуется в прямой кишке и левом отделе толстого кишечника. Гиперпластические полипы не представляют опасности в плане малигнизации и не требуют специального лечения.
- Традиционные зубчатые аденомы (TSA). Как правило, у них есть ножка разной степени выраженности. Чаще всего локализуются в левых отделах толстой кишки. По визуальной эндоскопической картине напоминают аденоматозные полипы. Встречаются редко: среди всех полиповидных образований толстой кишки составляют менее 1 %. Считается, что до 5 % случаев спорадического (не связанного с наследственностью) рака толстой кишки развиваются из полипов такого строения.
- Зубчатые полипы на широком основании (сидячая зубчатая аденома) (SSA/P). Обнаруживаются в правых отделах толстого кишечника, частота встречаемости варьирует от 1 до 9 % всех полипов толстой кишки. Эти образования чаще диагностируются у женщин в возрасте 50–65 лет. До 15 % спорадического рака толстой кишки происходят из зубчатых полипов на широком основании .
3. Ювенильные (гамартоматические) образования. Это врождённые новообразования, которые представляют собой разрастание железистого эпителия и подлежащей соединительной ткани. Встречаются у детей и подростков. Клинически проявляются неустойчивым стулом со склонностью к диарее и периодически возникающими неприятными ощущениями в животе. С течением времени клиническая картина прогрессирует, присоединяется общая слабость и плохой аппетит. Часто течение болезни осложняется толстокишечным кровотечением различной интенсивности. Ювенильные образования обычно не становятся злокачественными.
4. Фиброзные полипы. Представляют собой соединительнотканные образования с большим количеством расширенных сосудов в строме (ткани под эпителием). Они возникают из-за активного воспалительного процесса и обычно не озлокачествляются .
Осложнения полипа толстой кишки
Основным осложнением полипа толстой кишки является озлокачествление. Подавляющее число отечественных и зарубежных авторов полагают, что чаще всего рак толстой кишки развивается из аденом, поэтому аденоматозные полипы считаются самыми опасными в плане малигнизации .
Количество клеток с предраковыми изменениями зависит от размера аденомы: чем больше размер полипа, тем выше вероятность развития в нём злокачественного процесса. Также имеет значение нарушение местного клеточного иммунитета, накопление мутаций в клетках и др. Генетические мутации и показатели местного иммунитета тканей не проявляются клинически, их можно исследовать только в лабораториях.
Когда полип перерождается в рак, пациент может не заметить никаких изменений, но иногда симптомы нарастают:
- Увеличивается количество патологических примесей в стуле (кровь, слизь).
- Дискомфорт в животе и боли становятся постоянными.
- Появляется чувство неполного опорожнения кишечника, запоры, общая слабость, быстрая утомляемость и необъяснимая потеря веса.
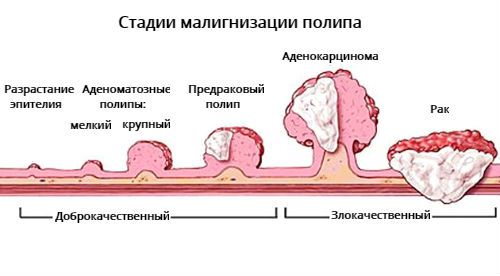
Стадии малигнизации полипа
Предраковый полип отличается от аденокарциномы в полипе и инвазивного рака. В процессе развития аденомы в ней могут появиться клетки с первой, второй и третьей степенью дисплазии, так образуется предраковый полип. При прогрессии дисплазии образуется аденокарцинома, её клетки начинают прорастать через ножку аденомы или стенку кишки т. е. развивается стадия инвазивного рака.
К другим осложнениям можно отнести полную или частичную кишечную непроходимость с появлением запора, вздутия живота, рвоты и других симптомов.
Диагностика полипа толстой кишки
Основными методами диагностики полипа толстой кишки являются анализ кала на скрытую кровь и колоноскопия.
Определение скрытой крови в кале. Исследование выполняется в рамках скрининга колоректального рака и диспансеризации населения в целом. Это наиболее безопасный и простой лабораторный метод диагностики полипов толстой кишки, который основан на определении гемоглобина в кале. Даже минимальные концентрации гемоглобина могут указывать на скрытое, клинически не проявляющееся кровотечение из желудочно-кишечного тракта.
При использовании этого метода диагностируется примерно каждый третий полип менее 1,0 см и каждый второй более 1,0 см. В 80 % случаев отрицательный результат говорит о том, что скрытого кровотечения действительно нет .
Так как тест может давать ложноположительные и ложноотрицательные результаты, его может оказаться недостаточно для установки диагноза. Чтобы подтвердить или опровергнуть диагноз, нужно провести колоноскопию.
Колоноскопия. Это наиболее информативный метод диагностики полипов толстой кишки. Её рекомендуется делать всем в 45 лет, а если есть факторы риска (полипоз, колоректальный рак у родственников) — раньше. Это инструментальный метод, при котором врач в реальном времени осматривает слизистую оболочку толстой кишки c помощью гибкого эндоскопа. Во время колоноскопии можно детально рассмотреть патологическое образование, взять материал для гистологического исследования или полностью удалить новообразование.
Колоноскопия
Исследование выполняется после тщательной очистки кишки от содержимого. За 3–5 дней до исследования необходимо соблюдать диету с низким содержанием клетчатки. Это значит, что нужно исключить продукты растительного происхождения: фрукты, ягоды, овощи, зелень, злаковые, отруби. Также нужно применять слабительные препараты. Желательно использовать препараты большого или малого объёма (4 или 2 литра раствора) на основе полиэтиленгликоля. Схема приёма может быть двухэтапной или одноэтапной:
- При двухэтапной схеме доза препарата делится на две части, и пациент принимает их по очереди: вечером накануне исследования и утром в день проведения, например по 2 литра раствора большого объёма или по 1 литру малого объёма.
- Утренняя одноэтапная схема заключается в последовательном приёме всей дозы раствора препарата в день исследования.
В 95 % случаев одной из этих схем достаточно, чтобы очистить слизистую кишки. Стоит лишь учитывать, что двухэтапная схема переносится пациентами легче, так как за один раз нужно принять меньший объём препарата.
К осложнениям колоноскопии относятся кровотечение и перфорация, т. е. нарушение целостности кишки. Однако они возникают крайне редко: у бессимптомных больных, проходящих скрининговую колоноскопию, осложнения отмечаются в 0,007-0,008 % случаев .
Современные технологии, используемые в эндоскопии, позволяют проводить осмотр слизистой в различных спектрах освещения, с цифровой обработкой изображения и оптическим увеличением. За счёт этого во время исследования удаётся определить гистологическое строение полипа с точностью в 85,5 % .
Сигмоскопия — исследование, при котором врач осматривает не всю кишку, как при колоноскопии, а только её начальные отделы: прямую и сигмовидную кишку. Имеет такую же точность, как и колоноскопия. Этот метод применяется редко из-за широкого распространения колоноскопии.
Если нет возможности провести колоноскопию, то могут применяться другие методы диагностики:
- КТ-колонография — рентгенологический метод исследования толстой кишки, который позволяет выявить объёмные образования. Чтобы подготовиться к исследованию, нужно очистить кишку от содержимого клизмами или слабительными до чистой воды. При КТ-колонографии просвет кишки заполняется воздухом или углекислым газом, проводится компьютерная томография с последующей обработкой полученных снимков .
- Ирригоскопия — рентгенологическое исследование толстой кишки, которое выполняют после очищения кишки с последующим ректальным введением контрастного вещества и воздуха (двойное контрастирование). Этот метод позволяет выявить 60–80 % полипов менее 1,0 см и 75–90 % полипов более 1,0 см. Недостатки рентгенологических методов: низкая выявляемость образований менее 1 см, лучевая нагрузка и невозможность взятия биопсии .
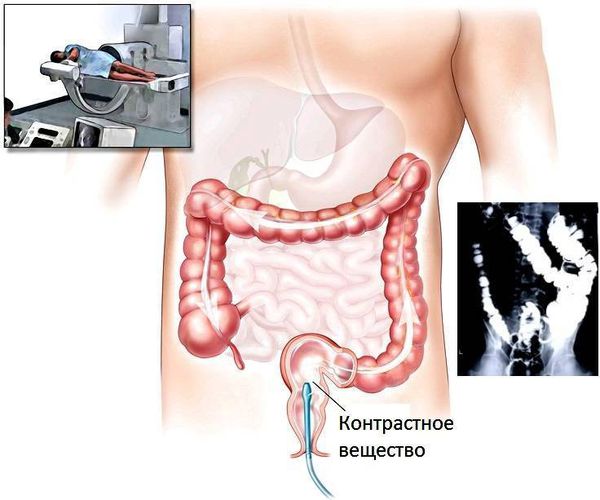
Ирригоскопия
- Капсульная эндоскопия толстой кишки — это метод диагностики патологии тонкой и толстой кишки с помощью устройства в виде капсулы, которое пациент принимает внутрь через рот. Проходя через все отделы желудочно-кишечного тракта, устройство ведёт непрерывную видеозапись. В дальнейшем врач-эндоскопист просматривает и интерпретирует эту запись .
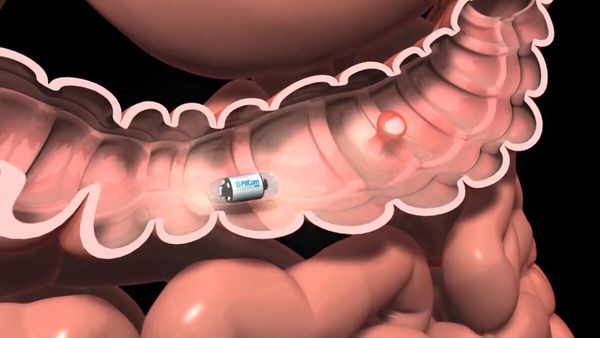
Капсульная эндоскопия толстой кишки
Лечение полипа толстой кишки
Лечение полипов толстой кишки только хирургическое. Методов лекарственной терапии не разработано.
Чтобы предотвратить развитие колоректального рака, все полипы толстой кишки необходимо удалять. Исключение составляют мелкие гиперпластические полипы в прямой кишке и дистальном отделе сигмовидной кишки (рядом с прямой кишкой).
Метод удаления полипов зависит от технического оснащения клиники, подготовки медицинского персонала и особенностей клинического течения заболевания. Эндоскопическая полипэктомия — наиболее рациональный и безопасный метод удаления эпителиальных новообразований толстой кишки. Когда возможности гибкой эндоскопии были не так обширны, полипы удаляли хирургически: вскрывали брюшную полость и кишку, удаляли полип, после чего ушивали разрезы.
Методика удаления полипов зависит от внешнего вида, размеров и гистологического строения:
- Полипы размером до 9 мм плоского и плоско-приподнятого типов (0-Is, 0-IIa, 0-IIb по Парижской классификации) можно безопасно удалить во время осмотра с помощью эндоскопической петли без применения электрического тока и коагуляции.
- Если размеры полипа от 10 до 19 мм, то его тоже удаляют петлёй, но предварительно вводят жидкость в подслизистый слой, а также применяют электрический ток. Это позволяет минимизировать риски повреждения стенки кишки и избежать осложнений.
- Полипы на ноже удаляют с помощью петли и электрического тока. Если размер головки полипа больше 20 мм или ножка толще 10 мм, то для профилактики кровотечения необходимо предварительно обработать зону резекции (иссечения). Для этого выполняется инъекция раствора адреналина или используются устройства для механического гемостаза, такие как лигатуры (петли, затягиваемые на ножке полипа) и эндоскопические клипсы.
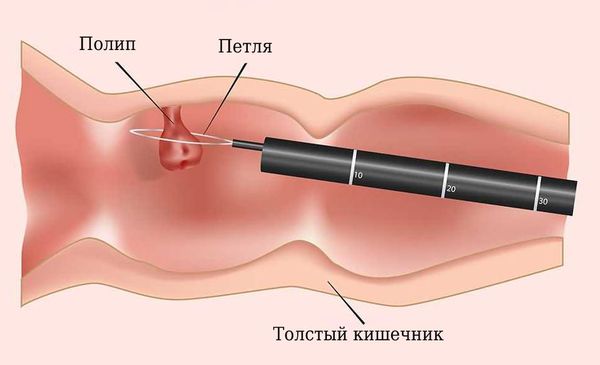
Удаление полипа на ножке с помощью петли
- Резекция участка слизистой оболочки (EMR) вместе с патологическим образованием используется для удаления эпителиальных образований стелющегося типа роста. Образование нужно удалить в пределах здоровых тканей с минимально возможным количеством её фрагментов.
- Если не исключается наличие раковых клеток в образовании, то его удаляют единым блоком в пределах здоровых тканей методом диссекции в подслизистом слое. Это нужно, чтобы точно оценить края резекции, степень распространения злокачественного процесса в подслизистый слой и вовлечённость в процесс лимфатических и кровеносных сосудов. Эти факторы помогают оценить радикальность выполненной операции, определить прогноз и дальнейшую тактику ведения пациента.
Все удалённые полипы, независимо от размеров, необходимо извлечь для гистологического исследования.
Рецидивы полипов после удаления могут возникнуть, если размер удалённого полипа более 40 мм, если в процесс вовлечён илеоцекальный клапан, разделяющий тонкую и толстую кишку, или ранее были неудачные попытки резекции.
Осложнения полипэктомии
Во время или после удаления полипов толстой кишки могут быть осложнения: внутреннее кровотечение и перфорация стенки кишки. В зависимости от времени возникновения, тяжести проявлений и общего состояния пациента применяют эндоскопический, лапароскопически-ассистированный или открытый хирургический метод лечения осложнений . Например, при кровотечении во время процедуры рекомендуется сделать эндоскопическую коагуляцию петлёй или щипцами, наложить клипсу на кровоточащий сосуд.
Прогноз. Профилактика
Прогноз при полипах толстой кишки будет благоприятным, если их вовремя диагностировать и удалить. Без лечения полип может вызвать колоректальный рак.
Полипы толстой кишки растут медленно: обычно рак развивается примерно через 10 лет после образования небольшого полипа толстой кишки. Но если у пациента есть предрасположенность к наследственному неполипозному колоректальному раку, то озлокачествление происходит быстрее.
Риск развития рака также зависит от типа полипа, гистологии и связи с синдромами полипоза. Спорадический полип толстой кишки размером 1 см может стать злокачественным с вероятностью около 8 % через 10 лет после образования и 24 % через 20 лет. При семейном аденоматозном полипозе рак неизбежно развивается через 10–20 лет после первоначального появления полипов .
Полипэктомия не устраняет факторы риска образования новых полипов кишки, но снижает риски возникновения колоректального рака.
Профилактика развития полипов толстой кишки
Первичная профилактика. Чтобы предотвратить развитие полипов толстой кишки, рекомендуется вести здоровый образ жизни:
- употреблять в пищу продукты с достаточным количеством витаминов и клетчатки;
- исключить из рациона красное мясо и консервированные продукты;
- отказаться от алкоголя и курения;
- быть физически активным.
Также важно проходить скрининг на выявление злокачественных новообразований толстого кишечника:
- в возрасте от 40 до 64 лет включительно нужно делать анализ кала на скрытую кровь раз в 2 года;
- в возрасте от 65 до 75 лет включительно — 1 раз в год;
- если есть показания, необходимо пройти колоноскопию.
Пациенты с генетической предрасположенностью к наследственному неполипозному колоректальному раку должны проходить обследование на полипы толстой кишки каждые 1–2 года.
Вторичная профилактика проводится, чтобы как можно раньше диагностировать рецидив и выявить вновь образовавшиеся полипы. Персональные рекомендации могут давать врачи-эндоскописты, онкологи или гастроэнтерологи, но только лечащий врач знает всё о течении заболевания и сопутствующих патологиях конкретного больного, поэтому именно он определяет стратегию наблюдения пациента и время выполнения последующей колоноскопии.
Специальные программы лечения и наблюдения за пациентами с синдромами наследственного полипоза имеют свои особенности. Например, больным с семейным аденоматозным полипозом толстой кишки в большинстве случаев показано хирургическое лечение с удалением всей толстой кишки. Эндоскопическая полипэктомия возможна только при ослабленной форме полипоза (до 20 полипов) с последующим динамическим наблюдением .
Список литературы
- Ривкин В. Л. и др. Полипы и полипоз толстой кишки. — М.: Медпрактика-М, 2005. — 151 с.
- He X., Wu K., Ogino S. et al. Association Between Risk Factors for Colorectal Cancer and Risk of Serrated Polyps and Conventional Adenomas // Gastroenterology. — 2018. — Vol. 155, № 2. — Р. 355–373.ссылка
- Черкасов М. Ф., Помазков А. А., Глущенков В. А. и др. Колопроктология: учебное пособие. — Ростов-на-Дону: Полиграфыч-Дон, 2016. — 476 с.
- Кит О. И., Водолажский Д. И. Молекулярная биология колоректального рака в клинической практике // Молекулярная биология. — 2015. — Т. 49, № 4. — С. 531–540.
- Гуцол Л. О., Егорова И. Э., Непомнящих С. Ф., Минакина Л. Н., Ясько М. В. Репарация неспаренных оснований и петель делеции/вставки ДНК у эукариот // Бюллетень ВСНЦ СО РАМН. — 2016. — Т. 1, № 3 (109), Ч. 1. — С.72–76.
- Peng L., Weigl K., Boakye D., Brenner H. Risk Scores for Predicting Advanced Colorectal Neoplasia in the Average-risk Population: A Systematic Review and Meta-analysis // Am J Gastroenterol. — 2018. — Vol. 113, № 12. — Р. 1788–1800.ссылка
- The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach, and colon: November 30 to December 1, 2002 // Gastrointest Endosc. — 2003. — Vol. 58, № 6. — S3–43.ссылка
- Kim S. Y., Kim T. I. Serrated neoplasia pathway as an alternative route of colorectal cancer carcinogenesis // Intest Res. — 2018. — Vol. 16 , № 3. — Р. 358–365. ссылка
- Лаптева Е. А., Козлова И. В., Мялина Ю. Н., Пахомова А. Л. Полипы толстой кишки: эпидемиология, факторы риска, критерии диагностики, тактики ведения // Саратовский научно-медицинский журнал. — 2013. — Т. 9, № 2. — С. 252–259.
- Никипелова Е. А., Кит О. И., Шапошников А. В. и др. Колоканцерогенез: онкоиммунология локальных изменений // Злокачественные опухоли. — 2016. — № 4 (спецвыпуск). — С. 81–86.
- Давыдов М. И., Ганцев Ш. Х. и др. Онкология: учебник. — М.: ГЭОТАР-Медиа, 2020. — 920 с.
- Shi Y., Li Z., Zheng W. et al. Changes of immunocytic phenotypes and functions from human colorectal adenomatous stage to cancerous stage: Update // Immunobiology. — 2015. — Vol. 220, № 10. — Р. 1186–1196.ссылка
- Михайлова Е. И., Тимашова В. Р. Иммунохимический тест в неинвазивной диагностике полипов толстой кишки // Новости хирургии. — 2009. — Т. 17, № 1. — С. 62–69.
- Хомутова Е. Ю. Возможности виртуальной мультиспиральной компьютерно-томографической колоноскопии в диагностике патологии толстой кишки // Вестник рентгенологии и радиологии. — 2012. — № 5. — С. 34–39.
- Аманкулов Ж. М., Кыдыралиева М. О., Ашимбеков С. Ж. и др. Методы ранней диагностики колоректального рака // Современные исследования в гуманитарных и естественнонаучных отраслях. — 2019. — С. 14–21.
- Spada C., Hassan C., Bellini D., Burling D. et al. Imaging alternatives to colonoscopy: CT colonography and colon capsule. European Society of Gastrointestinal Endoscopy (ESGE) and European Society of Gastrointestinal and Abdominal Radiology (ESGAR) Guideline – Update 2020 // Endoscopy. — 2020. — Vol. 52, № 12. — Р. 1127–1141.ссылка
- Hassan C., East J., Radaelli F., Spada C. et al. Bowel preparation for colonoscopy: European Society of Gastrointestinal Endoscopy (ESGE) Guideline — Update 2019 // Endoscopy. — 2019. — Vol. 51, № 8. — Р. 775–794. ссылка
- Vermeer N. C., Snijders H. S., Holman F. A. et al. Colorectal cancer screening: Systematic review of screen-related morbidity and mortality // Cancer Treat Rev. — 2017. — № 54. — Р. 87–98.ссылка
- Wiessner J. R., Brown H., Haller B. et al. Near focus NBI endoscopy plus acetic acid for optical polyp characterization in the colorectum — A proof of principle study // Scand J Gastroenterol. — 2019. — Vol. 54, № 3. — Р. 377–383.ссылка
- Ferlitsch M., Moss A., Hassan C. et al. Colorectal polypectomy and endoscopic mucosal resection (EMR): European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline // Endoscopy. — 2017. — Vol. 49, № 3. — Р. 270–297. ссылка
- Hassan C., Antonelli G., Dumonceau J. M. et al. Post-polypectomy colonoscopy surveillance: European Society of Gastrointestinal Endoscopy (ESGE) Guideline — Update 2020 // Endoscopy. — 2020. — Vol. 52, № 8. — Р. 687–700.ссылка
- Ассоциация колопроктологов России. Клинические рекомендации по диагностике и лечению взрослых пациентов с семейным аденоматозом толстой кишки. — М., 2013. — 16 с.
- Enders G. H., El-Deiry W. S. Colonic Polyps // Мedscape. — 2020.
- Meseeha M., Attia M. Colon Polyps // StatPearls Publishing. — 2021.ссылка
Методы скрининга и раннего обнаружения
Ранняя диагностика играет ключевую роль в успешном лечении полипов толстой кишки. Современные подходы к выявлению включают в себя различные методики, направленные на обнаружение изменений в органах пищеварительной системы ещё на этапе их зарождения.
Одним из наиболее распространенных методов является анализ кала на скрытую кровь. Незначительное количество гемоглобина в образцах может свидетельствовать о наличии полипов или других патологий. Этот процесс неинвазивен и может проводиться в домашних условиях, что значительно облегчает соблюдение рекомендаций по ежегодному обследованию.
Другим эффективным способом является эндоскопическое исследование. Используя колоноскопию, специалисты получают возможность визуально осмотреть внутреннюю поверхность кишечника и непосредственно удалить обнаруженные новообразования. Процедура имеет высокую точность и позволяет не только диагностировать, но и проводить терапевтические манипуляции.
Сигмоидоскопия представляет собой ещё один инструмент в арсенале гастроэнтерологов. Данный метод позволяет детально изучить нижние отделы толстой кишки, что особенно полезно для первичного выявления полипов в этой области. Хотя сигмоидоскопия менее инвазивна, её точность при выявлении изменений ограничена области исследования.
Среди новейших технологий стоит выделить капсульную эндоскопию. Пациент проглатывает небольшую капсулу, оснащенную миниатюрной камерой, которая делает снимки по мере прохождения через кишечник. Этот метод исключает необходимость в анестезии и приносит минимум дискомфорта, что делает его весьма привлекательным для пациентов.
Мультиспиральная компьютерная томография, или виртуальная колоноскопия, также используется для скрининга полипов. Данный метод основывается на создании трёхмерных изображений кишечника, что позволяет получить подробную картину состояния органа без непосредственного проникновения внутрь. Преимуществом данной методики является отсутствие боли и относительная быстрота проведения исследования.
Необходимо отметить значимость генетических тестов в контексте профилактики. С помощью анализа ДНК-материала можно оценить предрасположенность к развитию полипов толстой кишки, что даёт возможность своевременно предпринимать профилактические меры.
Таким образом, разнообразие методов скрининга и диагностических подходов позволяет своевременно выявлять полипы и минимизировать риски развития осложнений. Регулярная проверка и раннее обращение за медицинской помощью – залог успешного результативного лечения и долгосрочного здоровья.
Видео по теме:
Вопрос-ответ:
Какие симптомы могут указывать на наличие полипов в толстой кишке?
Полипы в толстой кишке часто развиваются без выраженных симптомов, особенно на ранних стадиях. Однако некоторые люди могут испытывать различные проявления, такие как кровь в стуле, изменения в характере стула (например, диарея или запоры), боли или дискомфорт в животе, а также анемия, вызванная хронической скрытой кровопотерей. Важно отметить, что подобные симптомы могут быть связаны и с другими заболеваниями кишечника, поэтому при их появлении следует обратиться к врачу для точной диагностики.
Какие методы диагностики используются для выявления полипов толстой кишки?
Для диагностики полипов толстой кишки используются несколько методов. Колоноскопия считается наиболее информативным методом, позволяющим не только обнаружить полипы, но и удалить их в процессе обследования. Также применяются ректороманоскопия для исследования нижних отделов кишечника, виртуальная колоноскопия (компьютерная томография) и анализ кала на скрытую кровь, который может указать на наличие кровотечения в кишечнике. Выбор метода диагностики зависит от клинической картины и рекомендаций врача.
Какое лечение требуется при обнаружении полипов в толстой кишке?
Основное лечение при обнаружении полипов в толстой кишке – это их удаление. Во время колоноскопии врач может провести полипэктомию, используя специальные инструменты. После удаления полипа проводится его гистологическое исследование для определения природы образования и исключения злокачественности. В некоторых случаях, если полипы многочисленные или крупные, может потребоваться хирургическое вмешательство. Также важна регулярная последующая колоноскопия для раннего выявления возможных новых полипов.
Есть ли риск перерождения полипов в рак и как его можно снизить?
Да, существует риск перерождения полипов в толстой кишке в рак, особенно если речь идет о аденоматозных полипах. Для снижения этого риска важно вовремя удалять полипы и регулярно проходить контрольные колоноскопии, особенно если у пациента есть семейная предрасположенность к раку кишечника или другие факторы риска. Здоровый образ жизни, включающий сбалансированное питание, физическую активность и отказ от вредных привычек, также может помочь снизить риск развития полипов и их злокачественного перерождения.
Как часто нужно проходить обследование на наличие полипов толстой кишки?
Частота обследований на наличие полипов толстой кишки зависит от индивидуальных факторов риска. Если у пациента были обнаружены полипы, то регулярность последующих колоноскопий определяется врачом, обычно через 3-5 лет. Лица с высоким риском, включая наличие семейного анамнеза рака кишечника или воспалительных заболеваний кишечника, могут нуждаться в более частых обследованиях. Профилактическая колоноскопия рекомендуется всем людям старше 50 лет, даже при отсутствии симптомов, с повторением каждые 10 лет при нормальных результатах и отсутствии дополнительных факторов риска.