Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
- Срочно наберите 103 и вызовите скорую. Во время звонка сообщите оператору, что есть подозрение на инсульт, укажите пол и возраст пациента.
- Посмотрите на часы и зафиксируйте время начала симптомов. Эта информация будет важна для врачей.
- Помогите пациенту занять безопасное положение: лечь на бок, слегка приподняв голову (можно положить под голову валик из одежды).
- Обеспечьте поступление свежего воздуха. Расстегните одежду, развяжите галстук, откройте окно.
- Не давайте пациенту никаких лекарств! Разные типы инсульта сложно отличить, но лечатся они совершенно по-разному: например, при геморрагическом инсульте с разрывом сосуда аспирин сильно навредит.
- Не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушена функции глотания, и он подавится. При попытке встать из-за нарушения координации пациент может упасть снова и получить травму.
- До приезда скорой внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать врачам о симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой. Это важно для определения тактики лечения.
- При сохранности речи до приезда скорой постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие лекарства принимает. Если есть возможность, соберите документы с заключениями других врачей. Эта информация сэкономит медикам время.
- В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады. Обсудите это решение с оператором экстренных служб.
В Российской Федерации ежегодно переносят инсульт более 450 000 человек .
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
- Закупорка сосудов (ишемия, инфаркт), которая приводит к размягчению участка мозгового вещества вследствие уменьшения кровоснабжения. Причиной такой закупорки могут быть образование тромбов на атеросклеротической бляшке (тромбоз), попадание тромбов, которые образовались в другом органе (эмболия), расслоение (диссекция) церебральных артерий, артериит (воспаление стенок артерий).
- Кровоизлияние (геморрагический инсульт) при разрыве мозгового сосуда с пропитыванием излившейся кровью части мозгового вещества.
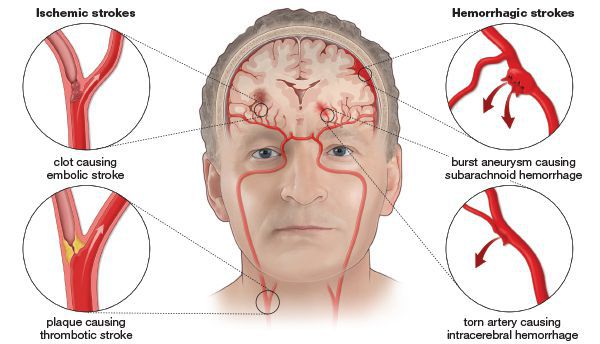
Закупорка и разрыв сосудов головного мозга
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
Причины инсульта
Причины возникновения ишемического инсульта:
- атеросклероз — чаще всего развивается после 60 лет;
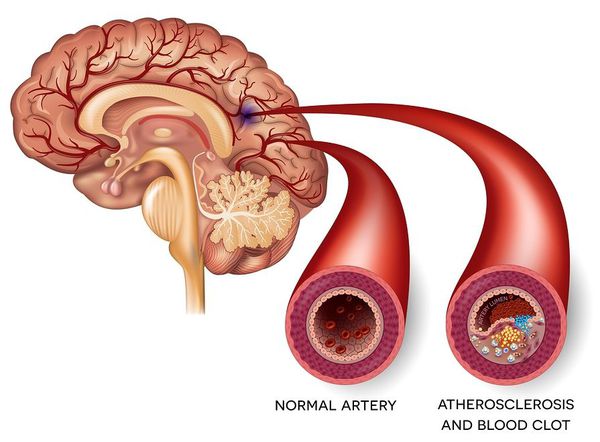
Мозговой атеросклероз
- гипертоническая болезнь — частый этиологический фактор при инсультах, при гипертонической болезни инсульты развиваются в стадии артериосклеротических изменений;
- изменения коагулирующих свойств крови (гиперпротромбинемия), которые способствуют развитию тромбозов;
- мерцательная аритмия — самая частая причина тромбоэмболии церебральных артерий;
- нарушение проходимости вен головного мозга — редкая причина возникновения ишемического инсульта.
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы ишемического инсульта
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
Как распознать инсульт у человека
Первые признаки инсульта:
- Человек не может выполнить просьбу улыбнуться, поскольку мимика лица нарушена. Его улыбка будет кривой, одна сторона опущена.
- Речь невнятная, размытая, может даже показаться, что с вами пытается разговаривать пьяный.
- Затруднительно поднять руки на один уровень. По тому, какая рука находится ниже, можно определить поражённую сторону.
- У человека с инсультом не получится высунуть язык. Он будет западать.
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
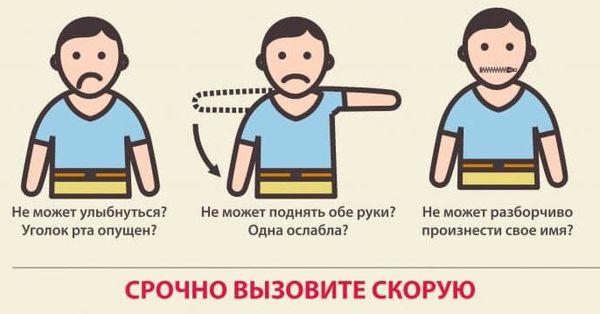
Первые симптомы инсульта
Изменения глаз:
- один зрачок расширен;
- глазные яблоки двигаются хаотично;
- зрачки не реагируют на движение;
- больной ощущает сдавливание глаз, окружающие предметы и люди могут казаться раздвоенными.
Также при инсульте могут наблюдаться и другие симптомы:
- Головокружение из-за поражения вестибулярных центров нервной системы.
- Нарушение зрения: двоение предметов, сужение или выпадение полей зрения.
- Онемение конечностей с одной стороны.
- Слабость в половине тела.
- Нарушение глотания и речи. Так, больной начинает невнятно выговаривать слова, заикаться, а в некоторых случаях и вовсе не может ничего сказать.
- Изменение походки и нарушение координации. В этом состоянии больному тяжело даже самостоятельно встать.
- Во время потери сознания могут появляться судороги.
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
В отличие от ишемического инсульта, возникающего из-за нарушения тока крови по какой-либо мозговой артерии, геморрагический инсульт развивается в результате разрыва кровеносного сосуда. Эти виды инсульта различаются по проявлениям и требуют различной лечебной стратегии. Самые яркие симптомы геморрагического инсульта — внезапная сильная головная боль. Этот вид инсульта встречается в 20 % случаев всех инсультов .
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
- транзиторную ишемическую атаку — полное восстановление происходит в течение 24 часов;
- малый инсульт — клинические симптомы исчезают в течение трёх недель, то есть когда завершается цикл патогенетических изменений в очаге ишемии;
- завершившийся инсульт — сохранение симптомов более трёх недель .
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
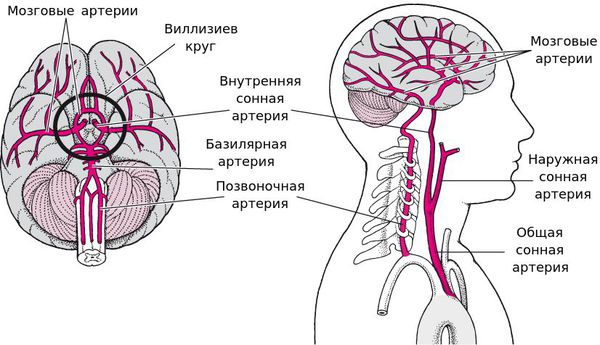
Сосуды головного мозга
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
- полным или частичным расстройством речи (афазией);
- параличом мышц одной половины тела (гемиплегией);
- снижением чувствительности одной половины тела (гемигипестезией);
- невозможностью содружественного движения глаз в горизонтальном направлении (парезом взора) контрлатерально.
В случае закупорки верхних ветвей СМА возникает расстройство речи (афазия) вследствие поражения двигательного центра мозга (центр Брока) с гемипарезом конечностей преимущественно руки и мимической мускулатуры нижней половины лица с противоположной стороны от поражённого полушария головного мозга.

Парез мимических мышц лица с одной стороны
Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
- слабость конечностей (гемипарез) с противоположной стороны, при этом в ноге слабость больше, чем в руке;
- симптом Робинсона (безусловный хватательный рефлекс), увеличение пирамидного тонуса мышц, апраксия контрлатерально (нарушение движений по своей цели — например, больной подносит стакан с водой не ко рту, а к уху);
- нарушение волевого импульса (абулию);
- потерю способности ходить или стоять (абазию);
- назойливое повторение фразы, действия или эмоции (персеверацию);
- недержание мочи.
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
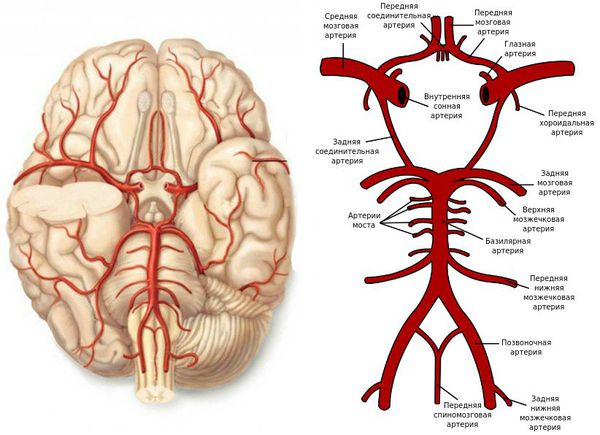
Передняя мозговая артерия и другие артерии внутри черепа
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
- альтернирующий гемипарез или гемиплегия;
- верхнеквадрантная двухсторонняя слепота в половине полей зрения,
- амнезия;
- дислексия (проблемы с чтением) без дисграфии (навыки письма в норме);
- амнестическая афазия (в том числе и цветовая);
- парез (паралич) глазодвигательного нерва на своей стороне;
- непроизвольные движения и атаксия (несогласованные движения при отсутствии мышечной слабости) на противоположной от очага поражения стороне.
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Процесс стенозирования или закупорки ствола основной БА проявляется двухсторонней очаговой неврологической симптоматикой в виде тетраплегии, парезом взора в горизонтальной плоскости, мозговой комой или дэкортикальным синдромом. Такая же клиника будет и при окклюзии двух позвоночных артерий и при поражении доминирующей позвоночной артерии, если через неё шло основное кровоснабжение мозговых структур. Окклюзия основной артерии вызывает смерть от дисфункции дыхательного центра в стволе ГМ.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом (неконтролируемыми колебательными движениями глаз), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
- острая спинная боль, на фоне которой появляется слабость конечностей, нарушается их чувствительность;
- перестают естественно функционировать некоторые внутренние органы, чаще всего проявляется сбоем дефекации, мочеиспускания;
- паралич рук и ног, а также ощущение боли в них.
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
- внезапная потеря сознания;
- лицо приобретает багровый цвет;
- дыхание громкое, слышны хрипы;
- напряжённый пульс, увеличено давление;
- сужение зрачков и их вялая реакция на свет;
- снижение мышечного тонуса;
- недержание мочи.
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
- полное отсутствие какой-либо реакции при попытках приведения человека в чувства;
- снижение температура тела;
- отсутствует реакция зрачков.
Патогенез ишемического инсульта
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
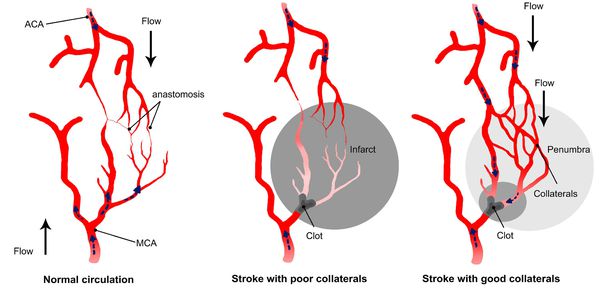
Коллатеральное кровообращение
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы.
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
- снижении мозгового кровотока;
- глутаматной эксайтотоксичности (цитотоксическое действие возбуждающих медиаторы глутамата и аспартата);
- внутриклеточном накоплении кальция;
- активации внутриклеточных ферментов;
- повышении синтеза NO и развитии оксидантного стресса;
- экспрессии генов раннего реагирования;
- отдалённых последствиях ишемии (реакция местного воспаления, микроваскулярные нарушения, повреждение гематоэнцефалического барьера):
- апоптозе (генетически запрограммированной клеточной гибели).
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
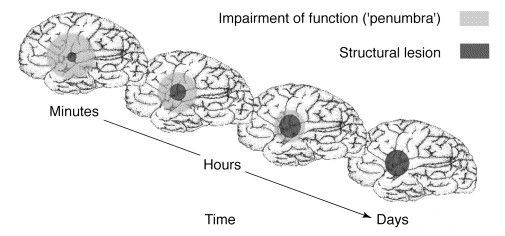
Формирование зоны инфаркта
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
- инфаркт мозга (ИМ), вызванный тромбозом прецеребральных артерий;
- ИМ, вызванный эмболией прецеребральных артерий;
- ИМ, вызванный неуточнённой закупоркой или стенозом прецеребральных артерий;
- ИМ, вызванный тромбозом мозговых артерий;
- ИМ, вызванный эмболией мозговых артерий;
- ИМ, вызванный неуточнённой закупоркой или стенозом мозговых артерий;
- ИМ, вызванный тромбозом вен мозга, непиогенный;
- другой ИМ;
- ИМ неуточнённый.
По локализации инсульта выделяют:
- поражение внутренней сонной артерии;
- поражение позвоночных артерий и их ветвей, основной артерии и ветви;
- средней мозговой артерии;
- передней мозговой артерии;
- задней мозговой артерии.
По стороне поражения:
- правой половине головного мозга — страдают преимущественно двигательные функции,нарушение движения в левых конечностях;
- в левой половине головного мозга — характерны проблемы с логикой, речью, заторможенность, нарушение движения в правых конечностях.
По характеру поражения:
- лёгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение трёх недель;
- средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания;
- тяжёлый инсульт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом.
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
- Тромбоэмболия лёгочной артерии — тяжелейшее осложнение инсульта. С целью профилактики, больному надевают ортопедические компрессионные чулки или применяют специальные устройства для пневмокомпресси ног.
- Пневмония. Профилактика этого осложнения направлена на поддержание свободного состояния верхних дыхательных путей, уход за полостью рта, поворачивание больного каждые два часа во избежание застоя в лёгких, своевременное назначение антибиотиков.
- Пролежни — серьёзная проблема для больных, переносящих инсульт. Профилактику пролежней необходимо начинать с первых дней заболевания. Для этого необходимо следить за чистотой белья, устранять складки на постельном белье, обрабатывать тело комфортным спиртом, присыпать тальком складки кожи, подкладывать круги под крестец и пятки. Профилактика пролежней требует поворота больного с интервалом не реже 2-3 часов.
- Контрактура — ограничение движения в суставе. Профилактику контрактур начинают при первой возможности, выполняя пассивные движения парализованными конечностями. Во избежание развития мышечных контрактур при наличии гемипареза или гемиплегии парализованные конечности укладывают в положении, противоположном обычной позе Вернике-Манна .
- Потеря памяти или проблемы с мышлением. Многие люди, перенесшие инсульт, испытывают потерю памяти, у других возникают трудности с мышлением, проблемы с речью, в том числе с её пониманием, чтением или письмом.
- Эмоциональные проблемы. Людям, перенесшим инсульт, труднее контролировать свои эмоции или у них может развиться депрессия и изменения в поведении .
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в остром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
- Первые тромболитики — это природные вещества, которые переводят плазмаген в плазмин, тем самым вызывают активное кровотечение. Выделяют эти ингредиенты из крови. Данную группу лекарств используют редко, так как возможно сильное кровотечение. К этому поколению относят: Фибринолизин, Стрептокиназа, Урокиназа, Стрептодеказа, Тромбофлюкс.
- Второе поколение — это вещества, полученные на основе достижений генной инженерии с помощью бактерий. Это поколение лекарств хорошо изучено, у них практически отсутствуют побочные эффекты. Действуют непосредственно на тромбы. К этому поколению относят: Алтеплаза, Актилизе, Проурокиназа, Гемаз. Пуролаза, Метализе.
- Третье поколение — эти препараты способны быстро находить тромб и более продолжительно на него воздействовать. Максимально эффективны в первые три часа: Ретеплаза, Тенектеплаза, Ланотеплаза, Антистреплаза, Антистрептолаза.
- Четвёртое поколение — эти препараты находятся в разработке, отличаются быстрым и интенсивным воздействием на тромб. Недостаточно изучены.
- Пятое поколение — это совмещение натуральных и рекомбинантных активных веществ.
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты (гепарин и непрямые антикоагулянты) назначают только тогда, когда предписания врача заведомо будут выполняться, и есть возможность следить за свёртываемостью крови .
Антикоагулянты
Антикоагулянты препятствуют образованию нитей фибрина и тромбообразованию, способствуют прекращению роста уже образовавшихся тромбов, а также воздействию на тромбы эндогенных фибринолитических ферментов .
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
- Антагонисты витамина К: фениндион (фенилин), варфарин (варфарекс), аценокумарол (синкумар);
- Гепарин и его производные: гепарин, антитромбин III, далтепарин (фрагмин), эноксапарин (анфибра, гемапаксан, клексан, эниксум), надропарин (фраксипарин), парнапарин (флюксум), сулодексид (ангиофлюкс, вессел дуэ ф), бемипарин (цибор);
- Прямые ингибиторы тромбина: бивалирудин (ангиокс), дабигатрана этексилат (прадакса);
- Селективные ингибиторы фактора Х: апиксабан (эликвис), фондапаринукс (арикстра), ривароксабан (ксарелто).
Антиагреганты
Назначение антиагрегантов позволяет улучшить прохождение жидкости в тканях мозга и предотвратить развитие острого нарушения кровоснабжения головного мозга .
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
- аспирин, индобуфен, трифлюза (прекращают действие циклооксигеназы-1, ЦОГ-1);
- тиклопидин, клопидогрел, празугрел, тикагрелор, кангрелор (прекращают работу рецептора АДФ Р2Y12 на тромбоцитарных мембранах);
- абциксимаб, монофрам, эптифибатид, тирофибан; ксимелофибан, орбофибан, сибрафибан, лотрафибан и другие (антагонисты гликопротеинов (GP) Iib/IIIa);
- дипиридамол и трифлюзал (ингибиторы цАМФ фосфодиэстеразы);
- илопрост (усилитель аденилатциклазы);
- ифетробан, сулотробан и другие (подавляют рецептор ТХА2/PGH2);
- атопаксар, ворапаксар (противодействуют рецептору AR (protease activated receptors) тромбина).
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
В недавнем исследовании было выявлено, что пациенты, которые принимали тирофибан (агграстат), лучше восстанавливались после инсульта без непроходимости крупных или средних сосудов головы, чем те, кто принимал аспирин .
Хирургическое лечение
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
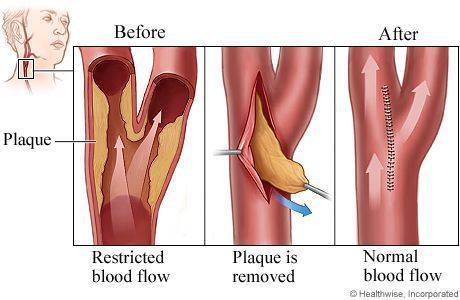
Удаление атеросклеротических бляшек
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
- профилактику постинсультных осложнений;
- профилактику повторных инсультов.
Основные принципы реабилитации после инсульта:
- раннее начало реабилитационных мероприятий;
- систематичность и длительность, что возможно при хорошо организованном поэтапном построении реабилитации;
- включение в реабилитационный процесс специалистов различных профилей, индивидуализация реабилитационных программ;
- активное участие в реабилитационном процессе самого больного, его близких и родных.
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
- методы кинезотерапии (пассивную и активную гимнастику, обучение ходьбе и навыкам самообслуживания);
- коррекцию нарушения двигательной функции с помощью биологической обратной связи и электростимуляцию с помощью обратной связи;
- методы преодоления спастичности и лечение артропатий.
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
- 1-й вариант — больной с полным восстановлением нарушенных функций выписывается на амбулаторное долечивание или переводится в санаторий;
- 2-й вариант — больной с выраженным двигательным дефицитом, к концу острого периода ещё самостоятельно не передвигающийся или передвигающийся с большим трудом, нуждающийся в посторонней помощи при самообслуживании, переводится в реабилитационное отделение той больницы, куда он был доставлен машиной скорой помощи;
- 3-й вариант — больные с умеренным и лёгким двигательным дефектом, самостоятельно передвигающиеся в пределах больницы, элементарно обслуживающие себя, переводятся в реабилитационный центр. В реабилитационный центр переводятся также больные, которые за время пребывания в реабилитационном отделении больницы (2-й вариант) научились самостоятельно ходить и элементарно обслуживать себя в быту.
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме “дневного стационара” при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
- частые приступы стенокардии;
- сердечная недостаточность;
- высокое и плохо снижаемое артериальное давление;
- хронические лёгочные заболевания: бронхиальная астма с частыми приступами, обструктивный бронхит;
- тяжёлые формы сахарного диабета;
- рак;
- острые воспалительные заболевания;
- некоторые болезни и патологии опорно-двигательного аппарата: тяжёлые артриты и артрозы, ампутированные конечности.
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
- зоны поражения и объёма мозга, “выключенного” ишемическим процессом;
- наличия сопутствующих заболеваний, не позволяющих организму справиться с этим тяжёлым заболеванием.
По данным ВОЗ (Всемирной Организации Здравоохранения), от 20 до 50 % пациентов после инсульта умирают в течение первого месяца. Смертность зависит от типа инсульта, тяжести, возраста, сопутствующей патологии и эффективности лечения осложнений .
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, болезни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.
За дополнение статьи благодарим врача-невролога Маркова Сергея Анатольевича.
Список литературы
- Карлов В.А. Терапия нервных болезней. — М.: Медицина, 1987.
- Мартынов Ю.С. Нервные болезни. — М.: Медицина, 1988.
- Шмидт Е.В. Справочник по неврологии. — М.: Медицина, 1989.
- Ковалев Г.В. Ноотропные средства. — Волгоград: Нижне-Волжское книжное издательство, 1990.
- Самуэльс М. Неврология. — М.: Практика, 1997.
- Жулев Н.М., Яковлев Н.А., Кандыба Д.В., Сокуренко Г.Ю. Инсульт экстракраниального генеза. — СПб.: СПбМАПО, 2004.
- Thomas Truelsen, Stephen Begg, Colin Mathers. The global burden of cerebrovascular disease // WHO, Cerebrovascular disease, 2006.
- Интенсивная терапия больных с ишемическим инсультом // Департамент здравоохранения города Москвы, 2017.
- Ji Y. Chong. Общие сведения об инсульте // MSD, 2020.
- Stroke // Mayoclinic.org, 2020.
- Тактика врача-невролога: практическое руководство / под ред. М. А. Пирадова. — Москва: ГЭОТАР-Медиа, 2019. — 208 с.
- Anderson P. Tirofiban Superior to Aspirin in Stroke Without Large Occlusion // Medscape. — 2023.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы ишемического инсульта?
Основными симптомами ишемического инсульта являются внезапная слабость или онемение лица, руки или ноги, чаще всего с одной стороны тела. Другие возможные симптомы включают внезапные трудности с речью или пониманием речи, потерю равновесия или координации, резкую головную боль без явной причины и проблемы с зрением в одном или обоих глазах. Если вы заметили у себя или у кого-то из окружающих перечисленные симптомы, необходимо немедленно обратиться за медицинской помощью.
Как происходит диагностика ишемического инсульта?
Диагностика ишемического инсульта включает в себя несколько этапов. Врач обычно проводит физический осмотр и оценивает неврологические функции пациента. Для подтверждения диагноза применяются методы визуализации, такие как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Эти исследования помогают определить наличие и локализацию инсульта. Также могут быть проведены дополнительные анализы крови и ультразвуковые исследования, чтобы выявить причины и сопутствующие факторы.
В чем отличие ишемического инсульта от геморрагического?
Ишемический инсульт и геморрагический инсульт различаются по своей природе. Ишемический инсульт (инфаркт мозга) развивается вследствие блокады кровеносного сосуда, что приводит к недостаточности кровоснабжения определенной части мозга. Геморрагический инсульт, напротив, возникает из-за разрыва кровеносного сосуда и кровоизлияния в мозговую ткань. Эти два типа инсульта требуют различных подходов к лечению и имеют разные последствия, поэтому точная диагностика имеет критическое значение.
Какие методы лечения используются при ишемическом инсульте?
Лечение ишемического инсульта направлено на восстановление кровотока к поврежденной части мозга и минимизацию повреждений. Основные методы включают тромболитическую терапию, которая осуществляется с помощью препаратов, растворяющих тромб (например, тканевой активатор плазминогена – ТАП). Применение этой терапии особенно эффективно в первые часы после появления симптомов инсульта. Также могут назначаться антиагреганты и антикоагулянты для предотвращения повторных инсультов. В некоторых случаях может потребоваться хирургическое вмешательство для удаления тромба или восстановления кровоснабжения. В последующем важны реабилитационные мероприятия для восстановления утраченных функций.
Какие меры профилактики ишемического инсульта существуют?
Профилактика ишемического инсульта включает в себя управление факторами риска и изменение образа жизни. К основным мерам относятся: контроль артериального давления, поддержание здорового уровня холестерина и сахара в крови, отказ от курения, своевременное лечение сердечно-сосудистых заболеваний, регулярная физическая активность и здоровое питание. Людям с повышенным риском инсульта могут быть назначены препараты, снижающие риск образования тромбов, такие как антиагреганты и антикоагулянты. Регулярные медицинские осмотры и консультации врача также играют важную роль в профилактике данного заболевания.
Какие симптомы ишемического инсульта делают его распознавание наиболее простым?
Симптомы ишемического инсульта могут появляться внезапно и включают такие проявления, как внезапная слабость или онемение лица, руки или ноги, чаще всего на одной стороне тела. Среди других симптомов выделяют внезапное замедление или спутанность речи, трудности в понимании речи, внезапные проблемы с зрением на одном или обоих глазах, внезапное нарушение координации, равновесия или устойчивости, а также внезапные, сильные головные боли без видимой причины. Распознать инсульт можно с помощью простого теста: попросите человека улыбнуться, поднять обе руки или сказать простое предложение — любые затруднения с выполнением этих действий могут указывать на инсульт и требуют немедленного медицинского вмешательства.
Какие современные методы лечения ишемического инсульта применяются в больницах?
Современные методы лечения ишемического инсульта включают использование медикаментозной терапии и хирургического вмешательства. Одним из ключевых препаратов является тромболитик, который может растворять тромбы и восстанавливать кровоток, если введён в течение нескольких часов после начала симптомов. Антитромбоцитарные препараты, такие как аспирин, также часто применяются для предотвращения дальнейших образований тромбов. В некоторых случаях может потребоваться эндоваскулярное вмешательство, где хирурги выполняют механическое извлечение тромба из сосудов мозга с помощью специальных катетеров. Применяются и профилактические меры, такие как контроль артериального давления, уровень холестерина и изменение образа жизни, чтобы уменьшить риск повторного инсульта.