Эпикондилит (Epicondylitis) – это повреждение сухожилий в области локтевого сустава, которое проявляется болью. При этом нарушается работа локтевого сустава: человек не может свободно сгибать и разгибать руку, ограничивается подвижность кисти .
Эпикондилит
Заболевание относится к тендинопатиям (тендинитам, тендинозам) — поражению сухожилий, которое сопровождается болью, отёком и нарушением сгибания и разгибания сустава.
Раньше эпикондилит считался воспалительным заболеванием, но согласно современным представлениям, в его основе лежит не воспаление, а дегенерация ткани, т. е. её перестройка. Поэтому некоторые авторы используют термин «эпикондилёз» . Иногда болезнь называют тендинитом (тендинозом) локтевого сустава.
Если повреждено сухожилие с наружной стороны локтевого сустава, то это латеральный эпикондилит, или «локоть теннисиста». Если с внутренней стороны — это медиальный эпикондилит, или «локоть гольфиста» .
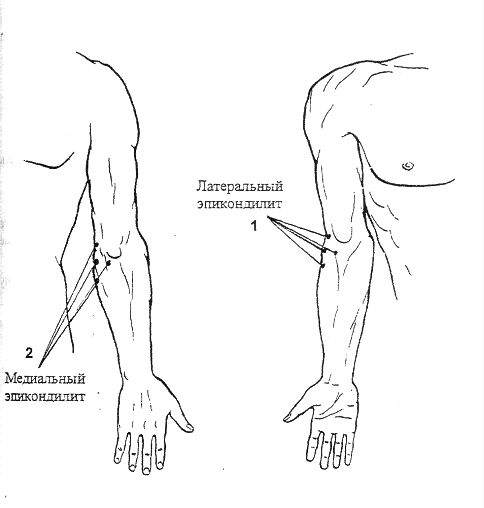
Латеральный и медиальный эпикондилит
Распространённость эпикондилита
Заболевание возникает у 1–3 % населения в возрасте 30–50 лет. Причём распространённость латерального эпикондилита выше (1–2 %), чем медиального (менее 1 %). Мужчины и женщины болеют одинаково часто .
Заболевание в основном возникает у спортсменов, которые играют в гольф, теннис, бейсбол или занимаются плаванием и фехтованием .
Причины эпикондилита
Считается, что причиной эпикондилита является хроническое перенапряжение мышц предплечья из-за однотипной, часто повторяющейся нагрузки. Но иногда болезнь развивается в результате прямой травмы в области локтевого сустава .
Латеральный эпикондилит может возникать:
- из-за частого разгибания предплечья и его супинации, т. е. вращения кнаружи (в положение ладонью вверх);
- сильного, резкого разгибания в локтевом суставе .
Повторяющееся разгибание в локтевом суставе характерно для игроков в теннис, а также для работников коммунальных газо- и водопроводных служб, поваров в детских садах и др.
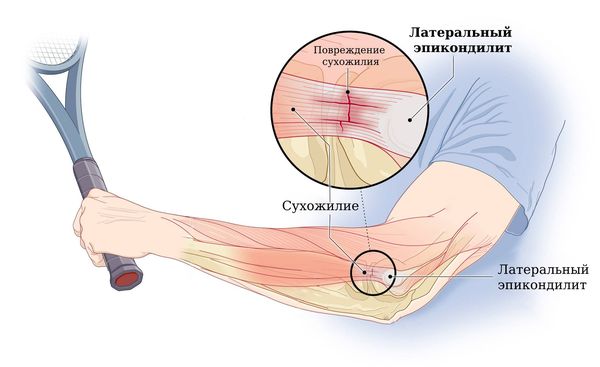
Латеральный эпикондилит («локоть теннисиста»)
Причины медиального эпикондилита:
- постоянное сгибание запястья и пронация предплечья, т. е. вращение кнутри (в положение ладонью вниз);
- действия, требующие постоянного хвата.
Такие движения характерны для игроков в гольф, плотников, мясников, людей, которые рубят дрова или работают с вибрирующими инструментами, так как это требует большого повторяющегося напряжения мышц рук .
Факторами риска латерального и медиального эпикондилита считаются ожирение и курение .
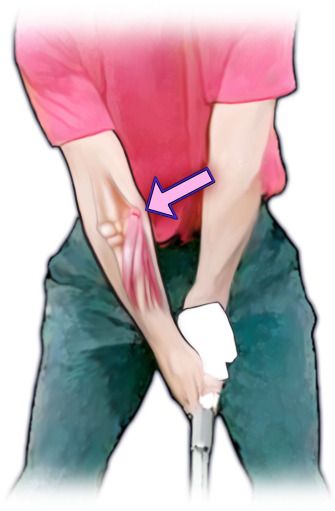
Медиальный эпикондилит («локоть гольфиста») [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы эпикондилита
При эпикондилите возникает боль или жжение в области локтевого сустава: в случае медиального эпикондилита боль появляется с внутренней стороны локтя, при латеральном — с наружной стороны. Кроме этого, снижается сила хвата и становится сложнее сгибать и разгибать сустав.
Симптомы усиливаются, если надавливать на сустав или нагружать мышцы предплечья: поднимать тяжести, заниматься спортом, работать за компьютером и т. д.
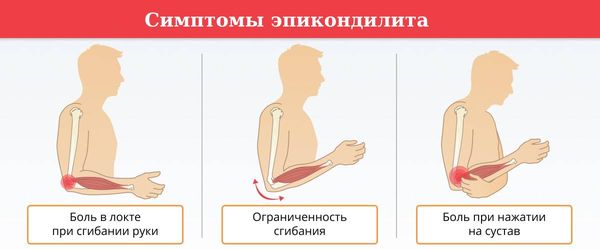
Симптомы эпикондилита
Патогенез эпикондилита
Строение и функции локтевого сустава и предплечья
Локтевой сустав образован тремя костями: плечевой, лучевой и локтевой. Они образуют плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы, заключённые в одну капсулу . На нижнем конце плечевой кости находятся два выступа — надмыщелка: медиальный и латеральный.
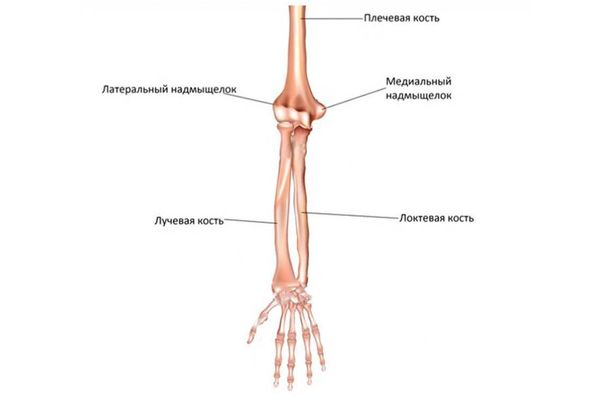
Кости плеча и предплечья
К медиальному надмыщелку плеча крепятся такие мышцы, как локтевой сгибатель запястья, длинная ладонная мышца, лучевой сгибатель запястья, поверхностный сгибатель пальцев и круглый пронатор. К латеральному — локтевой разгибатель запястья, разгибатель мизинца, разгибатель пальцев, короткий и длинный разгибатели запястья.
Иннервация сустава (снабжение нервами) происходит за счёт лучевого, локтевого и срединного нервов .
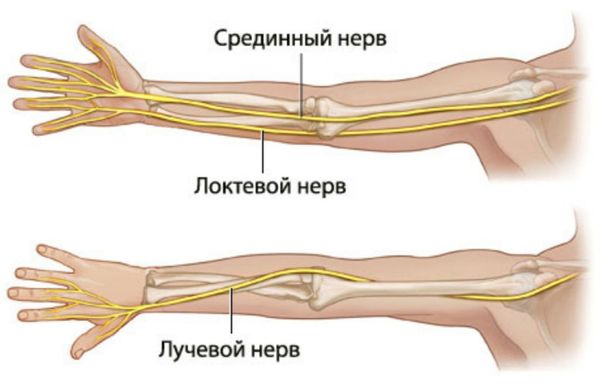
Основные нервы, проходящие через локтевой сустав
Функция локтевого сустава — это сгибание, разгибание, а также вращение кисти внутрь и наружу (пронация и супинация).
Механизм развития эпикондилита
При повторяющейся однотипной нагрузке на мышцы, которые крепятся к надмыщелкам, сухожилие в области локтевого сустава повреждается, на нём появляются многочисленные микротравмы. Если сухожилие не может восстановиться после таких повреждений, то исходом является эпикондилит. При этом происходит перестройка ткани сухожилия: ангиофибробластическая гиперплазия (образование фиброзной ткани в месте прикрепления сухожилия) и фибриллярная дегенерация коллагена, которая приводит к истощению и уменьшению прочности сухожилия. В результате возникает болевой синдром и ограничивается подвижность локтевого сустава и суставов кисти.
При гистологическом исследовании поражённой ткани обнаруживают грануляционную, фиброваскулярную и фиброзно-хрящевую ткань, микрофрагментацию (микроразрывы) сухожилий, кальцификацию (отложения кальция) и некроз (отмирание). Гистологический термин для таких изменений — ангиобластный тендиноз .
При травме в области локтевого сустава в ответ на острое повреждение возникает простая воспалительная реакция. Она протекает с покраснением, повышением температуры, острой болью и припухлостью в месте повреждения. На этой стадии изменения обратимы, можно полностью вылечиться при адекватной терапии. Без лечения процесс становится хроническим, т. е. развивается эпикондилит. Однако воспалительная реакция встречается реже, чем дегенерация.
Классификация и стадии развития эпикондилита
Исходя из места прикрепления сухожилий к плечевой кости, эпикондилит подразделяется на медиальный (внутренний) и латеральный (наружный) .
Стадии развития эпикондилита:
- Ранняя воспалительная реакция — это ответ организма на повреждение сухожилия, направленный на его восстановление и сохранение.
- Ангиофибробластная дегенерация — замена нормальной ткани сухожилия на грубую фиброзную (рубцовую).
- Структурная недостаточность — нарушение работы локтевого сустава из-за фиброзной ткани.
- Фиброз или кальцификация — трансформация фиброзной ткани в хрящевую и отложение в ней кальция .
Первая стадия длится от нескольких часов до нескольких дней, остальные от нескольких недель до нескольких лет.
Осложнения эпикондилита
Одним из осложнений медиального эпикондилита может быть неврит локтевого нерва. Он развивается из-за того, что локтевой нерв сдавливается в медиальной надмыщелковой борозде или вокруг неё. При этом появляются неврологические симптомы в виде жжения, онемения и покалывания в кисти .
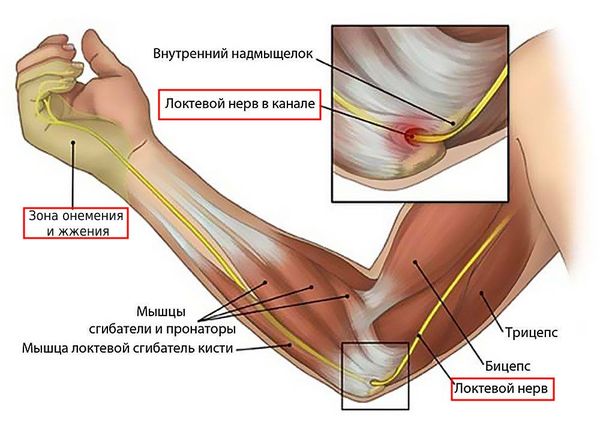
Неврит локтевого нерва
При эпикондилите становится сложно сгибать и разгибать руку, это может приводить к атрофии мышц.
Также исходом болезни может быть разрыв сухожилия, что проявляется болью, отёком, слабостью при сгибании локтя и повороте предплечья .
Диагностика эпикондилита
Сбор жалоб и анамнеза
Чтобы поставить диагноз, врач сначала спросит:
- Что беспокоит. На эпикондилит будет указывать боль в области наружной или внутренней поверхности локтевого сустава. Также могут быть жалобы на жжение, ограничение движений в кисти, слабость хвата.
- Как долго беспокоят симптомы.
- Какая профессия у пациента, какой рукой он чаще работает, какие у него условия труда.
- Есть ли хобби, как развлекается в свободное время.
- Имелись ли ранее эпизоды эпикондилита, если да, то какие методы лечения использовались.
- Есть ли вредные привычки, такие как курение .
Обследование при осмотре
Врач обратит внимание на отличительные признаки:
- болезненность при пальпации (прощупывании) в области наружного или внутреннего надмыщелка плечевой кости в месте прикрепления сухожилий;
- ослабление силы хвата на поражённой конечности .
Затем проведёт специальные тесты. Для выявления латерального эпикондилита выполняются:
- Тест со стулом. Врач попросит пациента поднять стул, выпрямленной рукой и развёрнутым вниз предплечьем и кистью.
- Тест Боудена. Нужно сильно сжать рукой манжетку тонометра, которую раздули до 30 мм рт. ст., или сжать её, удерживая давление, на одном уровне, который определит врач.
- Тест Томсона. Пациент сжимает кисть в кулак, далее выпрямляет руку и разгибает кисть. Врач захватывает кулак одной рукой, а другой фиксирует запястье. Затем просит разогнуть запястье с кулаком, при этом врач оказывает противодействие.
Для выявления медиального эпикондилита проверяются:
- Симптом «локтя игрока в гольф». Пациент сгибает руку в локте и запястье, а врач одной рукой фиксирует его плечо, другой держит кисть. Далее просит пациента, преодолевая сопротивление, создаваемое врачом, разогнуть руку в локтевом суставе.
- Тест разгибания предплечья. Пациент в положении сидя сгибает руку в локте и удерживает предплечье в супинированном положении (ладонью кверху). Врач держит предплечье ближе к кисти пациента, а тот в свою очередь пытается разогнуть руку в локтевом суставе, преодолевая усилие руки врача.
При появлении боли или других симптомов тесты считаются положительными. Это позволяет подтвердить заболевание .
Инструментальная диагностика
При подозрении на эпикондилит врач может назначить рентгенографию, УЗИ или МРТ.
Рентгенография локтевого сустава может показать кальцификаты (отложения солей кальция) в области прикрепления сухожилий к надмыщелкам, а также исключить отрывные переломы надмыщелков плечевой кости. Но на стадиях без кальцификата этот метод неинформативен .
УЗИ в области надмыщелков может выявить утолщение сухожилия, наличие жидкости в области прикрепления сухожилий, кальцификаты, разрушение нормальной структуры сухожилия. Т. е. УЗИ является информативным и точным для выявления эпикондилита .
МРТ локтевого сустава позволяет не только подтвердить диагноз, но и исключить другие патологии, такие как рассекающий остеохондрит, повреждение коллатеральных связок и компрессия локтевого нерва .
Дифференциальная диагностика
Боль в области локтя может возникать не только при эпикондилите, но и при других заболеваниях, таких как:
- Заднелатеральная нестабильность локтевого сустава. Отличить это состояние от эпикондилита можно с помощью специальных тестов (заднелатерального ротаторного теста на поворот-сдвиг, варусного и вальгусного стресс-тестов), а также МРТ.
- Злокачественные новообразования в области локтя. Кроме боли в локтевом суставе, они могут сопровождаться припухлостью, а также общими признаками: снижением веса, тошнотой, изменением вкуса пищи, периодическим повышением температуры тела. В биохимическом анализе крови определяется увеличение кальция. Чтобы уточнить диагноз, выполняют цитологическое и гистологическое исследование, рентгенографию или КТ.
- Шейная радикулопатия (С6 или С7). Возникает при раздражении нервных корешков в шейном отделе позвоночника. При этом состоянии болит вся рука, а не только область локтя, конечность становится слабой и присоединяется покалывание в кисти. Могут возникать боли при движении шеей. Выявить эту патологию можно с помощью рентгенографии, но самым информативным методом считается МРТ шейного отдела позвоночника.
- Компрессия (сдавление) заднего межкостного нерва в области аркады. Выявляется по симптомам вовлечения мышц задней поверхности предплечья: становится сложно разогнуть пальцы, отвести первый палец при нормальном разгибании запястья, предплечье поворачивается ладонью вверх. Диагностировать состояние можно с помощью УЗИ. МРТ в этом случае малоинформативно из-за анатомии хода нерва. Иногда проводится ЭНМГ, это исследование может выявить прерывание хода импульса в месте компрессии.
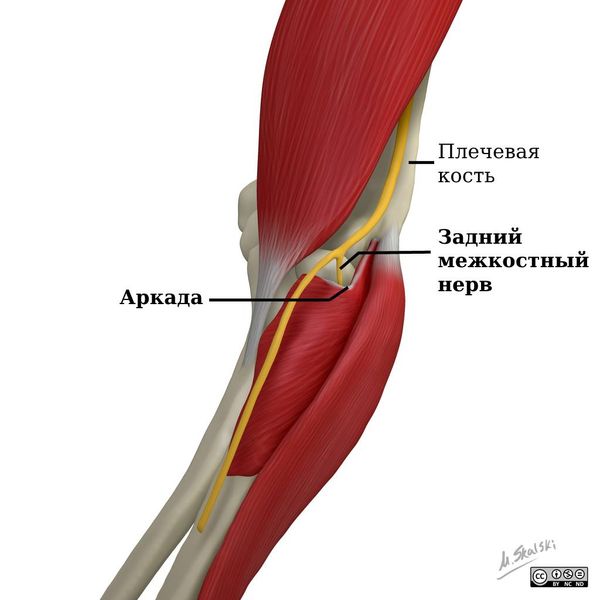
Расположение заднего межкостного нерва и аркады [16]
- Локтевой бурсит. Это воспаление синовиальной сумки (бурсы) локтевого сустава. Может сопровождаться болью, покраснением и припухлостью в задней поверхности локтевого сустава. В большинстве случаев протекает безболезненно, движения в суставе не нарушаются. Для диагностики проводится пункция и определяется состав жидкости в полости бурсы, если она ею наполнена. Инструментально подтверждается с помощью МРТ.
- Артрит (воспаление) локтевого сустава. Это острое заболевание сопровождается покраснением, отёком, повышением температуры в области локтя и нарушением движений в суставе. Рентгенография подтверждает диагноз, МРТ исключает остальные патологии.
- Сгибательно-пронаторная деформация. Встречается у детей с ДЦП. При этом состоянии невозможно разогнуть руку в локтевом суставе (он согнут), предплечье поворачивается кистью вниз, нарушается хват.
- Синдром круглого пронатора. Боль и жжение появляются примерно на 5 см ниже локтевого сустава по передней поверхности предплечья. Боль отдаёт в ладонь, в 1, 2 и 3-й пальцы. Диагностика проводится с помощью УЗИ, МРТ и ЭНМГ.
- Травмы опорно-двигательного аппарата локтевого сустава. Обращает на себя внимание сам факт травмы и сопутствующие симптомы: резкая боль при движениях, отёк, покраснение, может быть костная крепитация (треск) и патологическая подвижность в месте перелома. Диагноз подтверждается данными рентгенографии, МРТ или КТ .
Лечение эпикондилита
Консервативное лечение
- Холод местно. Он помогает уменьшить боль, отёк и локальное повышение температуры. Особенно эффективен после острого приступа эпикондилита. Прикладывать нужно на 5–10 минут 3–4 раза в день. Если держать дольше, то возникает гипотермия (снижение температуры) участка кожи, а через 30–60 минут может возникнуть обморожение 1-й степени, которое проявляется покалыванием, кожным зудом, онемением и болью. При согревании участка кожа краснеет, может шелушиться.
- Функциональный покой. Неподвижность локтевого сустава обеспечивают косыночной повязкой или ортезом, который ограничивает движения сухожилий сгибателей и разгибателей. Ортез нужно носить до 6 недель.
- Приём НПВС. Эти препараты снижают болевой синдром в совокупности с другими методами. Но при длительном применении могут вызвать поражение пищеварительной системы .
- Физиотерапия, в частности ударно-волновая терапия (УВТ). В большинстве случаев эта процедура значительно уменьшает болевой синдром, хотя при первых сеансах боль может усилиться. Противопоказания к УВТ следующие: острая фаза инфекционных заболеваний; гнойные воспаления; нарушение свёртываемости крови; нестабилизированные переломы костей; кардиостимулятор в радиусе 40 см; приём прямых антикоагулянтов; тромбоз вен на ногах; операции на сосудах ног .
- ЛФК для растяжения и укрепления сухожилий. Значительный положительный эффект показывает эксцентричная тренировка мышц, при котором растяжение мышц происходит под нагрузкой. При одном из таких упражнений рука пациента согнута в локтевом суставе под углом 40–50°, кисть с гантелей расположена ладонью вниз (пронированное предплечье), затем кисть медленно поворачивается до положения ладонью вверх. Упражнение длится 10–15 минут. Благодаря занятиям ЛФК увеличивается объём движений локтевого сустава. Этим методом лечения руководит врач ЛФК .
- Эргономика. Направлена на организацию рабочего места и улучшение режима работы и отдыха. При этом пациента обучают безопасной и эффективной работе на производстве, чтобы снизить вероятность повторных травм.
- Иглоукалывание. Может оказывать краткосрочный положительный эффект, но доказательств эффективности этого метода пока мало .
- Инъекции кортикостероидов в сухожилие. Они снимают симптомы, но эффект непостоянный: он длится от 6 недель до 12 месяцев. Осложнением этого метода может быть некроз (омертвение) сухожилия, если процедура проводится без ультразвукового (УЗ) контроля .
- Инъекции аутологической (самого пациента) цельной крови. Считается, что они помогают заживлению сухожилия за счёт воспалительного процесса в месте инъекции. Но сейчас этот метод не применяется из-за низкой эффективности .
- Инъекция обогащённой тромбоцитами плазмы крови (Р-PRP). Стимулирует образование факторов роста, что ведёт к естественному заживлению и восстановлению сухожилия .
- Инъекция гиалуроновой кислоты. Помогает устранить симптомы. Улучшение отмечается через 3 месяца .
- Введение полидоканола. При его введении происходит склерозирование сосудов. У метода низкая эффективность, поэтому он не применяется .
- Инъекция ботулотоксина. Кратковременно уменьшает симптомы (примерно на 4–8 недель) .
- Инъекция аспирата костного мозга (BMAC). Это перспективный метод лечения, в исследованиях он снижал болевой синдром, но доказательств эффективности пока мало, поэтому метод не используется .
- Инъекция теноцитов (ATI). Теноциты забирают из связки надколенника, культивируют и вводят в повреждённое сухожилие. Метод показывает положительный и краткосрочный, и долгосрочный эффект, но исследований на эту тему пока мало .
- Введение аллогенных мезенхимальных стволовых клеток жировой ткани. В исследованиях этот метод привёл к улучшению работоспособности, снижению боли и уменьшению дефекта сухожилия по данным УЗ контроля. Но пока что он использовался только в рамках исследований .
Чаще всего при эпикондилите используется комплексная терапия, включающая немедикаментозные и медикаментозные методы в сочетании с инъекциями кортикостероидов и Р-PRP.
Хирургическое лечение
Оперативное лечение применяется, если нет эффекта после 6–12 месяцев консервативной терапии. Могут выполняться:
- Чрескожная тенотомия. Подразумевает релиз (освобождение) сухожилия от его начала в месте прикрепления к надмыщелку. После операции боль уменьшается, но пациенты с медиальным эпикондилитом не смогут вернуться в спорт. При таком вмешательстве высок риск повредить локтевой нерв .
- Артроскопия локтевого сустава. Эффективна при латеральном эпикондилите. Во время операции удаляют патологическую ткань, за счёт этого симптомы уменьшаются . При медиальном эпикондилите не используется, так как часто приводит к повреждению локтевого нерва .
Прогноз. Профилактика
Прогноз заболевания относительно благоприятный, однако лечение занимает длительное время: от 1 до 12 месяцев в зависимости от объёма повреждения.
Чтобы предотвратить эпикондилит, рекомендуется:
- на производстве: улучшить условия на рабочем месте; соблюдать режим труда и отдыха; исключить постоянные повторяющиеся нагрузки или уменьшить их время за счёт более частых перерывов;
- при занятиях спортом: грамотно подбирать тренировки и определять нагрузки и время занятий; разминаться перед тренировками; делать перерывы между упражнениями .
Список литературы
- Buchanan B. K., Varacallo M. Tennis Elbow // StatPearls Publishing. — 2023.ссылка
- DeLuca M. K., Cage E., Stokey P. J., Ebraheim N. A. Medial epicondylitis: Current diagnosis and treatment options // Journal of Orthopaedic Reports. — 2023. — Vol. 2, № 3.
- Reece C. L., Susmarski A. J. Medial Epicondylitis // StatPearls Publishing. — 2023.ссылка
- Karanasios S., Korakakis V., Moutzouri M. et al. Diagnostic accuracy of examination tests for lateral elbow tendinopathy (LET) — A systematic review // Journal of Hand Therapy. — 2022. — Vol. 35, № 4. — Р. 541–551.ссылка
- Descatha A., Leclerc A., Chastang J. F., Roquelaure Y. Study Group on Repetitive Work. Medial epicondylitis in occupational setting: prevalence incidence and associated risk factors // J Occup Envirom Med. — 2003. — Vol. 45, № 9. — Р. 993–1001. ссылка
- Shiri R., Viikari-Juntura E., Varonen H., Heliovaara M. Prevalence and determinants of lateral and medial epicondylitis: a population study // Am J Epidemiol. — 2006. — Vol. 164, № 11. — Р. 1065–1074.ссылка
- McHardy A., Pollard H., Luo K. One-year followup study on golf injuries in Australian amateur golfers // Am J Sports Med. — 2007. — Vol. 35, № 8. — Р. 1354–1360. ссылка
- Ritz B. R. Humeral epicondylitis among gas- and waterworks employees // Scand J Work Environ Health. — 1995. — Vol. 21, № 6. — Р. 478–486. ссылка
- Ono Y., Nakamura R., Shimaoka M. et al. Epicondylitis among cooks in nursery schools // Occup Environ Med. — 1998. — Vol. 55, № 3. — Р. 172–179.ссылка
- Connell D., Datir A., Alyas F., Curtis M. Treatment of lateral epicondylitis using skin-derived tenocyte-like cells // Br J Sports Med. — 2009. — Vol. 43, № 4. — Р. 293–298.ссылка
- Ikpe S., Lesniak B. Biologics and Cell-Based Treatments for Upper Extremity Injuries // Oper Tech Orthop. — 2016. — Vol. 26, № 3. — Р. 177–181.
- Whaley A. L., Baker C. L. Lateral epicondylitis // Clin Sports Med. — 2004. — Vol. 23, № 4. — Р. 677–691.ссылка
- Van Rijn R. M., Huisstede B. M., Koes B. W., Burdorf A. Associations between work-related factors and specific disorders at the elbow: a systematic literature review // Rheumatology (Oxford). — 2009. — Vol. 48, № 5. — Р. 528–536.ссылка
- Taylor S. A., Hannafin J. A. Evaluation and management of elbow tendinopathy // Sports Health. — 2012. — Vol. 4, № 5. — Р. 384–393.ссылка
- Kraushaar B. S., Nirschl R. P. Tendinosis of the elbow (tennis elbow): clinical features and findings of histological, immunohistochemical, and electron microscopy studies // J Bone Joint Surg Am. — 1999. — Vol. 81, № 2. — Р 259–278.ссылка
- Skalski M. Radial nerve anatomy (illustrations) // Radiopaedia. — 2016.
- Zonno A., Manuel J., Merrell G. et al. Arthroscopic technique for medial epicondylitis: technique and safety analysis // Arthroscopy. — 2010. — Vol. 26, № 5. — Р. 610–616.ссылка
- De Carli A., Pulcinelli F., Rose G. D., Pitino D., Ferretti A. Calcific tendinitis of the shoulder // Joints. — 2014. — № 2. — Р. 130–136.ссылка
- Plancher K. D., Halbrecht J., Lourie G. M. Medial and lateral epicondylitis in the athlete // Clin Sports Med. — 1996. — Vol. 15, № 2. — Р. 283–305.ссылка
- Dorf E. R., Chhabra A. B., Golish S. R. et al. Effect of elbow position on grip strength in the evaluation of lateral epicondylitis // J Hand Surg Am. — 2007. — Vol. 32, № 6. — Р. 882–886.ссылка
- Букуп К., Букуп Й. Клиническое исследование костей, суставов и мышц. — 3-е изд. / пер. с англ. Б. И. Чернина, П. В. Красенкова. — М.: Медицинская литература, 2021. — С. 147–152.
- Park G. Y., Lee S. M., Lee M. Y. Diagnostic value of ultrasonography for clinical medial epicondylitis // Arch Phys Med Rehabil. — 2008. — Vol. 89, № 4. — Р. 738–742.ссылка
- Banks K. P., Ly J. Q., Beall D. P. et al. Overuse injuries of the upper extremity in the competitive athlete: magnetic resonance imaging findings associated with repetitive trauma // Curr Probl Diagn Radiol. — 2005. — Vol. 34, № 4. — Р. 127–142.ссылка
- Gibbs S. J. Physical Medicine and Rehabilitation for Epicondylitis // Medscape. — 2023.
- Peerbooms J. C., Sluimer J., Bruijn D. J., Gosens T. Positive effect of an autologous platelet concentrate in lateral epicondylitis in a double-blind randomized controlled trial: platelet-rich plasma versus corticosteroid injection with a 1-year follow-up // Am J Sports Med. — 2010. — Vol. 38, № 2. — Р. 255–262. ссылка
- Croisier J. L., Foidart-Dessalle M., Tinant F., Crielaard J. M., Forthomme B. An isokinetic eccentric programme for the management of chronic lateral epicondylar tendinopathy // Br J Sports Med. — 2007. — Vol. 41, № 4. — Р. 269–275.ссылка
- Martinez-Silvestrini J. A., Newcomer K. L., Gay R. E. et al. Chronic lateral epicondylitis: comparative effectiveness of a home exercise program including stretching alone versus stretching supplemented with eccentric or concentric strengthening // J Hand Ther. — 2005. — Vol. 18, № 4. — Р. 411–419.ссылка
- Schmidt-Horlohе K. Treatment of lateral and medial epicondylopathy: Are platelet-rich plasma, shock wave therapy, etc. effective for both? // Orthopadie (Heidelb). — 2023. — Vol. 52, № 5. — Р. 371–378.ссылка
- Tennis elbow // NHS. — 2020.
- Calandruccio J. H., Steiner M. M. Autologous Blood and Platelet-Rich Plasma Injections for Treatment of Lateral Epicondylitis // Orthop Clin North Am. — 2017. — Vol. 48, № 3. — Р. 351–357.ссылка
- Edwards S. G., Calandruccio J. H. Autologous blood injections for refractory lateral epicondylitis // J Hand Surg [Am]. — 2003. — Vol. 28, № 2. — Р. 272–278. ссылка
- Bisset L., Paungmali A., Vicenzino B., Beller E. A systematic review and meta-analysis of clinical trials on physical interventions for lateral epicondylalgia // Br J Sports Med. — 2005. — Vol. 39, № 7. — Р. 411–422.ссылка
- Zinger G., Bregman A., Safran O. et al. Hyaluronic acid injections for chronic tennis elbow // BMC Sports Sci Med Rehabil. — 2022. — Vol. 14, № 1. — Р. 8.ссылка
- Branson R., Naidu K., du Toit C. et al. Comparison of corticosteroid, autologous blood or sclerosant injections for chronic tennis elbow // J Sci Med Sport. — 2017. — Vol. 20, № 6. — Р. 528–533.ссылка
- Lin Y. C., Tu Y. K., Chen S. S. et al. Comparison between botulinum toxin and corticosteroid injection in the treatment of acute and subacute tennis elbow: a prospective, randomized, double-blind, active drug-controlled pilot study // Am J Phys Med Rehabil. — 2010. — Vol. 89, № 8. — Р. 653–659.ссылка
- Singh A., Gangwar D. S., Singh S. Bone marrow injection: A novel treatment for tennis elbow // J Nat Sci Biol Med. — 2014. — Vol. 5, № 2. — Р. 389–391.ссылка
- Wang A., Mackie K., Breidahl W. et al. Evidence for the Durability of Autologous Tenocyte Injection for Treatment of Chronic Resistant Lateral Epicondylitis: Mean 4.5-Year Clinical Follow-up // Am J Sports Med. — 2015. — Vol. 43, № 7. — Р. 1775–1783. ссылка
- Wang A., Breidahl W., Mackie K. E. et al. Autologous tenocyte injection for the treatment of severe, chronic resistant lateral epicondylitis: a pilot study // Am J Sports Med. — 2013. — Vol. 41, № 12. — Р. 2925–2932.ссылка
- Lee S. Y., Kim W., Lim C., Chung S. G. Treatment of Lateral Epicondylosis by Using Allogeneic Adipose-Derived Mesenchymal Stem Cells: A Pilot Study // Stem Cells. — 2015. — Vol. 33, № 10. — Р. 2995–3005.ссылка
- Barnes D. E., Beckley J. M., Smith J. Percutaneous ultrasonic tenotomy for chronic elbow tendinosis: a prospective study // J Shoulder Elbow Surg. — 2015. — Vol. 24, № 1. — Р. 67–73.ссылка
- Baker C. L. Jr, Baker C. L. 3-rd. Long-term follow-up of arthroscopic treatment of lateral epicondylitis // Am J Sports Med. — 2008. — Vol. 36, № 2. — Р. 254–260. ссылка
Видео по теме:
Вопрос-ответ:
Что такое эпикондилит и как определить его симптомы?
Эпикондилит – это воспаление сухожилий, прикрепляющихся к эпикондилам (костные выступы) плечевой кости. Наиболее распространенные формы – латеральный (внешний) и медиальный (внутренний) эпикондилит. Основные симптомы включают боль и чувствительность на внешней или внутренней стороне локтя, боль может распространяться вниз по предплечью. Часто наблюдается слабость в кисти и запястье, затруднения при захвате и поднятии предметов.
Какие факторы могут способствовать развитию эпикондилита?
Эпикондилит часто развивается из-за повторяющихся движений и переутомления мышц и сухожилий предплечья. Ключевыми факторами риска являются занятия спортом, особенно такими видами, как теннис, гольф и бейсбол, а также профессиональная деятельность, включающая повторяющиеся движения руками – работа за компьютером, малярные работы или использование инструментов, таких как отвертки и молотки. Плохая техника выполнения таких движений может также стать причиной воспаления.
Как можно лечить эпикондилит в домашних условиях?
Начальные стадии эпикондилита можно лечить с помощью ряда домашних методов. Важно обеспечить покой пораженной области, чтобы избежать дополнительных травм. Лед можно прикладывать к болевому участку на 15-20 минут несколько раз в день для уменьшения воспаления. Применение нестероидных противовоспалительных средств (НПВС), таких как ибупрофен или напроксен, может помочь с болью и воспалением. Легкие упражнения на растяжку и укрепление, рекомендованные врачом или физиотерапевтом, могут способствовать восстановлению.
Когда нужно обратиться к врачу при эпикондилите?
Если боль в локте не уменьшается в течение нескольких недель несмотря на меры самопомощи, или если она усиливается, важно обратиться к врачу. Также стоит показаться специалисту, если возникают значительные ограничения подвижности руки и трудности с выполнением обычных ежедневных задач. Медицинский профессионал может назначить более целенаправленное лечение, включая физиотерапию, инъекции кортикостероидов или, в редких случаях, хирургическое вмешательство.
Как долго длится процесс восстановления после эпикондилита?
Восстановление после эпикондилита может занять от нескольких недель до нескольких месяцев в зависимости от тяжести состояния и соблюдения рекомендаций по лечению. В легких случаях симптомы могут исчезнуть через несколько недель при правильном подходе к лечению. Однако хронические или тяжелые случаи могут потребовать длительного времени, включая регулярные сеансы физиотерапии и специальные упражнения. Важно постепенно возвращаться к обычной деятельности и избегать чрезмерных нагрузок на руку, чтобы предотвратить рецидивы.
Какие основные симптомы эпикондилита и как его диагностировать?
Основными симптомами эпикондилита являются боль и слабость в локтевом суставе, которые ухудшаются при выполнении активности, требующей вращения руки и предплечья. Чаще всего пациенты жалуются на болезненность при сжатии кулака или поднятии предметов. Боль может распространяться от локтя вниз по предплечью. Для диагностики врачи проводят физический осмотр, включающий специальные тесты на выявление болезненности и ограничения подвижности. Также могут быть назначены дополнительные методы визуализации, такие как УЗИ или МРТ, для исключения других патологий или оценки степени повреждения тканей.