Болезнь Вильсона — Коновалова — редкое наследственное дистрофическое заболевание, которое развивается из-за избыточного накопления меди в организме. Больше всего металла скапливается в головном мозге, глазах (с образованием характерной пигментации), печени и почках. При этом в органах нарушается обмен веществ и прогрессируют дистрофические изменения .
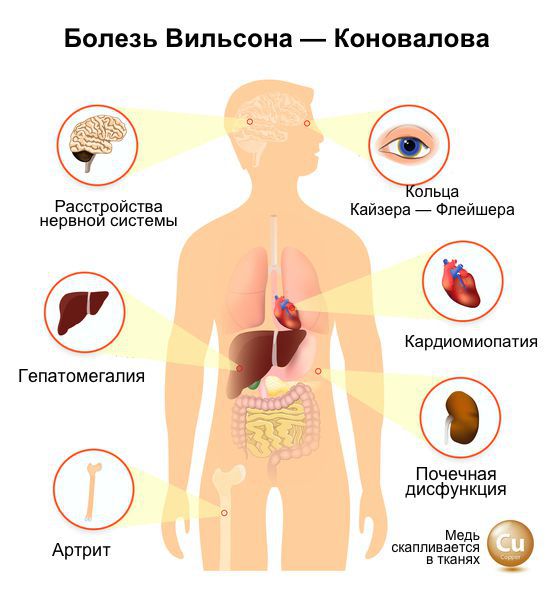
Болезнь Вильсона — Коновалова
Заболевание впервые описано в 1912 году английским неврологом Семюэлем Вильсоном. В своём печатном труде он описал симптомы и особенности изменения внутренних органов при этом заболевании. Обычно первые проявления становились заметными в молодом возрасте, позже прогрессировала ригидность, сложности при глотании, снижение двигательной способности мягкого нёба, языка, губ (причина расстройства речи — дизартрии). Развиваются непроизвольные движения, расстройства психики — пониженное или необоснованно повышенное настроение, немотивированная агрессия, которая на поздних стадиях сменяется безучастностью, бредовые идеи, галлюцинации.
Российский невролог Николай Васильевич Коновалов изучал болезнь Вильсона на протяжении многих лет. Это позволило ему создать оригинальную полноценную классификацию различных форм заболевания. За огромный вклад Коновалова в исследование проблемы фамилия учёного навсегда дополнила название болезни.
Частота встречаемости — от 1 до 9 случаев на 100000 населения.
Основная причина возникновения болезни — мутация гена с названием ATP7B, который ответственен за встраивание ионов меди в белок церулоплазмин . Всего описано более 300 мутаций этого гена. База данных мутаций постоянно расширяется новыми вариантами . По международным оценкам, носителем аномального гена является примерно 1 человек из 100. При данном виде наследования заболевание проявляется симптоматикой только в том случае, если патологический ген был унаследован от обоих родителей. Мальчики и девочки болеют с одинаковой частотой .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Вильсона — Коновалова
Симптомы при заболевании подразделяют на четыре группы:
- проявления заболевания, связанные с поражением печени;
- неврологическая симптоматика;
- психическая симптоматика;
- изменения со стороны остальных внутренних органов.
Наиболее значимые проявления заболевания — поражения печени, неврологические и психические симптомы, изменения со стороны глаз.
Симптомы поражения внутренних органов при болезни Вильсона — Коновалова :
| Поражаемый орган | Проявления заболевания |
|---|---|
| Поражение печени | — бессимптомная гепатомегалия (увеличение печени); — изолированная спленомегалия (увеличенная селезёнка); — цитолитическая активность биохимических показателей (показатели разрушения клеток); — стеатогепатит; — острый (фульминантный) гепатит; — утоиммуноподобный гепатит; — цирроз печени. |
| Поражение ЦНС | — двигательные нарушения (тремор, непроизвольные движения); — слюнотечение, дизартрия (нечеткость речи); — ригидная дистония (нарушение тонуса мышц по типу их скованности); — псевдобульбарный синдром (насильственный смех, плач, автоматические жевательные движения, нарушение глотания); — мигренеподобные головные боли; — бессоница; — дистонические атаки (внезапное приступообразное повышение мышечного тонуса на фоне исходной общей мышечной слабости, провоцируемое звуком, ярким светом, попыткой активно выполнить какое-либо движение). |
| Психиатрические симптомы | — депрессия; — невротическое поведение (неадекватная, болезненная манера действий с сохранной критикой к происходящему (в отличии от психоза), характеризующаяся навязчивыми, повторяющимися поступками, возникающими для достижения неудовлетворенных потребностей; — изменения личности (перепады настроения с последующим обеднением эмоций, остановка в обучении и утрата имеющихся навыков и способностей, целей, интересов и мотивации, несостоятельность в удовлетворении своих потребностей с последующей утратой интереса к ним); — психоз: нарушения психической деятельности, проявляющееся патологическим (болезненным) изменением восприятия себя и окружающих (галлюцинации), либо нарушение нормальной логики мышления с навязчивыми убеждениями и утратой критики собственных поступков. |
| Другие системы | — гемолитическая анемия; — дерматологические проявления: “голубые ногтевые лунки”, — патология почек: аминоацидурия (выделение аминокислот с мочой), почечнокаменная болезнь с болевым синдромом; — патология скелета: ранний остеопороз, артрит (воспаление суставов); — поражение сердца: кардиомиопатия, нарушения ритма; — панкреатит (воспаление поджелудочной железы), желчекаменная болезнь — гипопаратиреодизм, гигантизм; — нарушение менструального цикла, бесплодие, повторные выкидыши; — поражение глаз: появление колец Кайзера-Флейшера с характерным изменением цвета периферии роговицы на оттенки зелёного цвета, катаракта – помутнение хрусталика в виде подсолнуха. |
Изменения со стороны печени выделяют среди первых симптомов заболевания (часто они проявляются в возрасте 4-5 лет). Иногда болезнь Вильсона — Коновалова проявляется острым или хроническим гепатитом, который можно принять за воспалительное бактериальное или вирусное поражение печени. Патологический процесс начинается с быстрого развития желтухи: кожные покровы и видимые слизистые, белок глаз приобретают жёлтый оттенок. К изменению цвета кожных покровов могут присоединиться симптомы интоксикации и астении (общей слабости, повышенной утомляемости, неустойчивости настроения). Также возможна анорексия — потеря аппетита и отказ отвращение к пище.
Неврологические симптоматика и проявления психических заболеваний при болезни Вильсона — Коновалова встречаются в 35 и 10 % случаев, обычно в возрасте с 10 до 35 лет, хотя встречаются и поздние случаи начала в 55 лет. Неврологические проявления включают нарушение координации с дрожанием конечностей при удержании позы, также возможен тремор в состоянии покоя. Развиваются синдром мышечной дистонии — непроизвольного сокращения мышц с изменением нормального положения тела. Изменения тонуса мышц приводит к нарушению ходьбы. Также из-за уже указанных нарушений работы мышц изменяется речь. Возникает повышенное слюноотделение.
Психиатрическая симптоматика примерно у трети пациентов предшествует всем остальным симптомам. Так как проявления неспецифичны, их обычно не связывают с болезнью Вильсона — Коновалова. У детей отмечается задержка или остановка умственного развития, снижение успеваемости в школе и способности концентрировать внимание. Наблюдается резкая смена настроения — неадекватное чувство счастья и восторга сменяется мимолетным чувством страха и необоснованной тревоги. Возможно вспышки агрессии или сексуальные отклонения. Острые психиатрические нарушения (психозы) случаются редко.
У взрослых пациентов снижается скорость мыслительных процессов при сохранной памяти на прошлые события. По мере развития слабоумия агрессию и депрессию сменяет беспричинная эйфория, а затем эмоциональная тупость и безучастность. Нарастают такие симптомы как беспричинный смех и плач, болезненные рефлексы ротовой мускулатуры, хватательные автоматизмы .
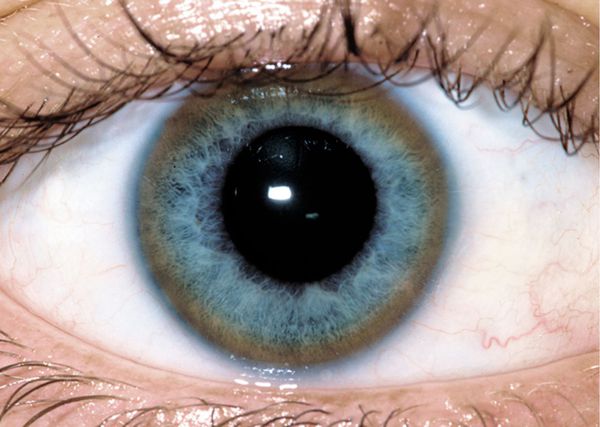
кольца Кайзера-Флейшера
К поражениям глаз при болезни Вильсона относят кольца Кайзера-Флейшера и медную катаракту по типу “подсолнух”. Но правильно трактовать эти симптомы может только специалист, так как они встречаются также при отравлении медью. Кольца Кайзера-Флейшера не всегда видны невооруженным глазом, иногда они обнаруживаются только при офтальмологическом осмотре при помощи щелевой лампы .
Патогенез болезни Вильсона — Коновалова
Основной механизм развития болезни Вильсона — Коновалова — это нарушение обменных процессов в организме, в результате которых медь накапливается в различных органах и тканях с прогрессирующим нарушением их функций. Кроме того, за различные симптомы отвечает разнообразие мутаций гена ATP7B, определяющего, как именно проявится заболевание .
Ген ATP7B кодирует белки, ускоряющие химические реакции меди у человека: АТФ-азу 7А и АТФ-азу 7В. Первый фермент способствуют всасыванию меди в кишечнике и её проникновению в головной мозг. Фермент мРНК АТФ-аза 7В обнаружен в клетках печени и сосудах капиллярах мозга. Он способствует выведению меди из головного мозга в кровь и из крови в желчь. Дефицит этого биологически активного вещества вызывает болезнь Вильсона — Коновалова.
Накопление меди в организме вызывает хроническое отравление (интоксикацию). Накапливаясь в печени и мозге, медь способствует гибели клеток этих органов. Это вызывает воспалительную реакцию и разрастание соединительной ткани в печени — фиброз печеночных протоков с нарушением их функций, из-за чего позже формируется цирроз. Гибель нервных клеток и их растворение (лизис) в головном мозге образует полости (кисты). Изменения других органов и тканей, как правило, незначительны.
При выбросе меди из разрушенных клеток в кровь под воздействием внешних факторов (инфекции, интоксикации, реакции на медикаменты) концентрация меди в плазме крови может повыситься в несколько раз. Это вызывает массированный распад эритроцитов, что приводит к тяжелому, чаще смертельному осложнению — фульминантной (от лат. fulmino — молниеносный, мгновенно и быстро развивающийся) печеночной несостоятельности.
Всё многообразие симптомов болезни Вильсона — Коновалова вызывает не только накопление меди, но и отравление продуктами распада собственных клеток (аутоинтоксикация) .
Классификация и стадии развития болезни Вильсона — Коновалова
В России чаще всего применяется классификация, которая построена на клинических особенностях болезни, сочетания поражения печени и центральной нервной системы. Течение болезни Вилсона — Коновалова подразделяют на:
- бессимптомную форму;
- печеночную форму;
- церебральную форму;
- смешанную форму.
Также применяется классификация Коновалова, которая включает пять форм гепато-церебральной дистрофии:
- Брюшная (абдоминальная) форма — тяжёлое поражение печени, которое проявляется гепатопатией, вильсоновским гепатитом, циррозом печени и фульминарной печёночной несостоятельностью. Может привести к смерти до появления симптомов со стороны нервной системы. Продолжительность от нескольких месяцев до 3-5 лет;.
- Ригидно-аритмогиперкинетическая (ранняя) форма — характеризуется быстрым течением и начинается в детском возрасте. Среди симптомов преобладает мышечная скованность, приводящая к изменениям суставов и их тугоподвижности. Движения замедляются, руки и ноги могут непроизвольно двигаться спирально и червеобразно в сочетании с быстрыми непроизвольными сокращениями мышц. Характерны нарушения речи (дизартрия) и глотания (дисфагия), насильственный, непроизвольный смех и плач, нарушения эмоционального состояния, умеренное снижение интеллекта. Заболевание продолжается 2-3 года, заканчивается смертельным исходом.
- Дрожательно-ригидная форма встречается чаще остальных; начинается в юношеском возрасте, протекает медленно, иногда с периодами полного или неполного восстановления и внезапными ухудшениями, сопровождающиеся повышением температуры тела до 37–38 °C; характерно одновременное развитие тяжёлой скованности мышц и ритмичного дрожания частотой 2-8 подёргиваний в секунду. Эти симптомы резко усиливаются при движениях и волнении, но исчезают в покое и во сне. Иногда наблюдаются дисфагия и дизартрия. Средняя продолжительность жизни около 6 лет.
- Дрожательная форма проявляется с возраста 20-30 лет, течёт относительно медленно (10-15 лет и более); преобладает дрожание, ригидность появляется лишь в конце болезни, иногда наблюдается пониженный тонус мышц; отмечается отсутствие мимики, медленная монотонная речь, тяжёлые изменения психики, частые эмоциональные вспышки, судорожные припадки.
- Экстрапирамидно-корковая форма встречается реже других. Типичные для гепато-церебральной дистрофии нарушения в дальнейшем осложняются внезапно развивающимися двигательными расстройствами по типу параличей (пирамидными парезами), судорожными (эпилептиформными) припадками и слабоумием тяжёлой степени. Длится 6-8 лет, заканчивается летально.
По течению заболевание можно разделить на две сменяющиеся стадии:
- латентная — характеризуется отсутствием внешних проявлений болезни, характерные изменения определяются только при лабораторном исследовании;
- стадия клинических проявлений — появляются специфические симптомы болезни гепато-церебеллярной дегенерации.
Во время лечения выделяют также стадию отрицательного баланса меди, при которой наблюдается регресс клинической симптоматики и характерных лабораторных изменений .
Осложнения болезни Вильсона — Коновалова
Фульминантная форма гепатита (Вильсоновский криз) — одно из самых опасных осложнений (смертность около 60-95 %). Провоцирующим фактором становятся инфекции или интоксикации. Характерен массовый некроз клеток печени. В дальнейшем медь из поврежденных гепатоцитов обильно выделяется в кровь, что приводит к быстрому разрушению эритроцитов. Свободный гемоглобин из разрушенных эритроцитов дополнительно повреждают печень, замыкая патологический круг тяжелейшей интоксикации и оказывая токсическое действие на почки и другие органы. Характерный симптом — “тающая печень” (печень быстро уменьшается в размерах).
Цирроз — замещение нормальной ткани печени фиброзной (соединительной). Долгое время может прогрессировать без симптоматики, но при неврологических проявлениях болезни Вилсона — Коновалова присутствует у всех пациентов в той или иной степени. Цирроз печени приводит к постепенному нарушению её функций — особенно дезинтоксикации.
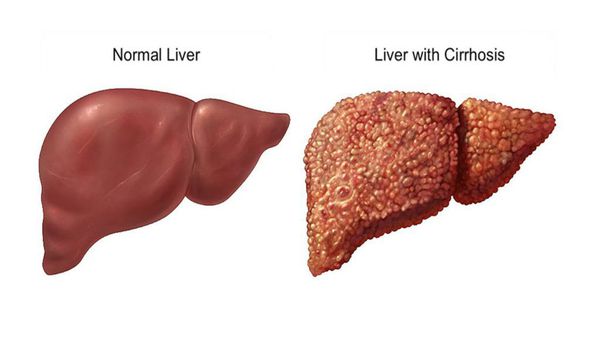
Цирроз печени
Гемолиз — повышенное разрушение красных телец крови (эритроцитов). Приводит к снижению количества эритроцитов и гемоглобина в крови — анемии. Основная функция эритроцитов — это доставка кислорода органам и тканям, поэтому снижение их количества приводит к недостаточному поступление кислорода. Это влечёт за собой нарушение метаболизма, внутренние органы начинают работать неправильно. Данное осложнение может протекать в острой, хронической и рекуррентной форме.
Образование камней в почках происходит из-за нарушения функционирования канальцев почек из-за накопления в почках меди. Камни мешают нормальной работе почек, ухудшают процесс фильтрации и усложняют процесс выделения мочи.
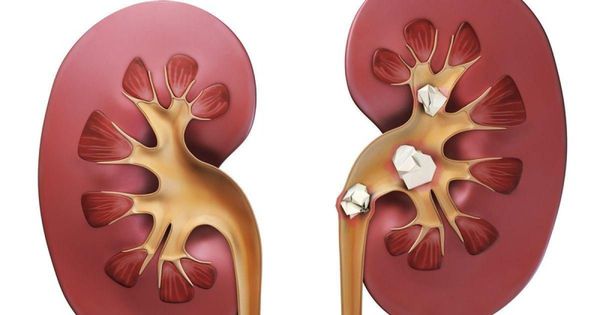
Камни в почках
Параноидный бред — психотическое нарушение, чаще выражается в виде идей преследования, уничтожения, обвинения, ущерба или отравления . Бред может быть как преходящим, так и затяжным. Возможно появление галлюцинаций.
Диагностика болезни Вильсона — Коновалова
Диагноз основывается на сочетании клинических симптомов, лабораторных данных и молекулярно-генетического тестирования. Ни один лабораторный тест, за исключением определения болезнетворного гена АТР7В на молекулярном уровне, не обеспечивает 100 % гарантию диагностики заболевания.
Основные диагностические показатели болезни Вильсона — Коновалова:
- Церулоплазмин: снижение на 50 %. Может быть нормальным. По другим данным — менее 20 мг/дл. По ряду причин (болезнь Менкеса, печёночная недостаточность, нефротический синдром, длительное парентеральное питание и др.) анализ может быть ложноотрицальным.
- Суточная экскреция меди с мочой: >100 мкг/сут., или > 40 мкг/сут. у детей. При бессимптомном течении показатели не превышают норму 40 мкг/сут.
- “Свободная” медь сыворотки: > 1,6 мкМ/л
- Медь в ткани печени: > 4 мкМ/г или > 250 мкг/г сухого веса.
| Симптомы | Лабораторные тесты |
|---|---|
| 1. Кольца Кайзера-Флейшера: • присутствуют (0 баллов) • отсутствуют (2 балла) | 1. Экскреция (выделение) меди с мочой: • норма (0 баллов) • 1-2 нормы (1 балл) • более 2 норм (2 балла) • норма, но увеличение более 5 норм при пробе с купренилом (2 балла) |
| 2.Нейропсихиатрическая симптоматика: (изменения на МРТ) • присутствует (2 балла) • отсутствует (0 баллов) | 2. Количественное определение меди в биоптатах печени: • норма (-1 балл) • 50-250 мкг/г (1 балл) • Более 250 мкг/г (2 балла) |
| 3. Кумбс-негативная гемолитическая анемия: • присутствует (1 балл) • отсутствует (0 баллов) | 3. Родамин – позитивные гепатоциты (при невозможности количественного определения меди в печени): • присутствуют (0 баллов) • отсутствуют (1 балл) |
| 4. Уровень церулоплазмина в сыворотке крови (при норме более 20 мг/дл): • норма (0 баллов) • 10-20 (1 балл) • менее 10 (2 балла) | |
| Молекулярно-генетическое исследование (выявление мутаций гена АТР7В) • гомозигота (два одинаковых гена определяющих в данном случае проявление болезни) или компаунд-гетерозигота, (из пары генов оба имеют разные мутации, приводящие к болезни, но они не идентичны друг другу) (4 балла) • гетерозигота (один ген из пары является нормальным, один с мутацией) (1 балл) • мутаций не обнаружено (0 баллов) | |
Суммарные баллы:
- 4 и более — высокая вероятность болезни;
- 2-3 — болезнь вероятна, но требуется дальнейшее обследование пациента;
- 0-1 — болезнь сомнительна.
Для уточнения степени поражения и формы заболевания используются МРТ головного мозга, хотя только на основании МРТ диагноз поставить нельзя. При МРТ исследовании сразу видны характерные очаги и уменьшение объёма головного мозга. Специфичным, но более редко встречающимся симптомом при данном заболевании на МРТ снимке является картина, напоминающая “лицо гигантской панды”. КТ- и МРТ-проявления могут опережать клиническую симптоматику.
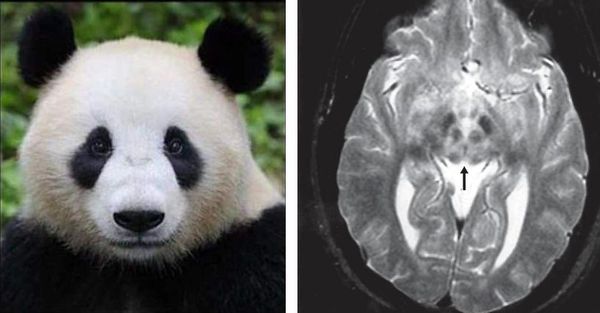
“Лицо гигантской панды” при болезни Вильсона — Коновалова
Компьютерная томография (КТ) головного мозга при наличии болезни выявляет увеличение желудочков, атрофию коры и ствола мозга. Однако более важным диагностическим методом при церебральной форме заболевания является именно МРТ.
Для определения очагов скопления меди и нехирургической оценки метаболизма мозга может потребоваться магнитно-резонансная спектроскопия (МРС). Это метод, позволяющий оценить изменения биохимической концентрации веществ при различных заболеваниях в тканях организма.
Также используется позитронно-эмиссионная томография (ПЭТ), позволяющая определить степень обмена и транспорта веществ в организме.
Перспективным методом ранней диагностики является транскраниальное УЗИ головного мозга.
Изменения, определяемые при УЗИ, КТ и МРТ печени и почек определяются и при других болезненных состояниях, поэтому не являются строго специфичными для болезни Вильсона — Коновалова и могут быть использованы только для оценки эффективности лечения.
Новым методом диагностики степени выраженности цирроза (фиброза) печени является эластометрия печени. Исследование использует способность ультразвука проходить с различной скоростью через ткани разной плотности, что позволяет определить изменение нормальной плотности органа .
Лечение болезни Вильсона — Коновалова
Целью лечения при бессимптомной стадии болезни является предотвращение проявления симптомов и нормализация лабораторных показателей. Цель на стадии клинических проявлений — стабилизация и максимально возможная регрессия основных симптомов заболевания, а также нормализация лабораторных показателей. Лечение болезни Вилсона — Коновалова можно разделить на несколько направлений.
Медикаментозное лечение. Включает в себя использование препаратов, выводящих медь из организма (медьэлиминирующая или хелатная терапия), а также использование препаратов, снижающих усвоение меди. Данное лечение назначается пожизненно.
Мировая практика предусматривает применение следующих комплексообразующих препаратов: пеницилламин, триентин, тетратиомолибдат и унитиол. Из таблетированных лекарственных средств в Российской Федерации зарегистрированы препараты d-пеницилламина.
Также при болезни Вилсона — Коновалова используются медикаменты, замедляющие и уменьшающих степень поражения органов мишеней при интоксикации медью (патогенетическая терапия). Кроме того, проводится симптоматическая терапия. Для лечения симптомов заболевания и восстановление поражённых органов используются витамины группы B, С и Е, нейропротективные и нейрометаболические средства, антиконвульсанты для лечения судорожного синдрома, препараты для коррекции психических симптомов заболевания.
Лечение препаратами, содержащими витамины группы В, способно улучшить функционирование нервной ткани, процессы её восстановления и обмен веществ. Наиболее известными комбинированными препаратами этой группы являются мильгамма и комбилипен. Витамин С (аскорбиновая кислота) способствует удалению меди из организма.
Витамин Е (альфа-токоферола-ацетат) является антиоксидантом, способным замедлять процессы окисления в организме и защищать клетки от повреждающего действия и разрушения .
При поражении печени оправдано применение L-орнитина-L-аспартата и других гепатопротекторов. При периферических отёках и осците назначают мочегонные. Также при выраженных отёках возможно использование фуросемида (лазикса). В случае тремора рук и насильственных движениях назначают лоразепам или клоназепам. В случае невротических проявлений (тревожности, депрессии) назначают различные антидепрессаны и анксиолитики .
Диетотерапия. Полное удаление меди из рациона невозможно, так как она содержится во всех продуктах. Однако необходимо исключить из пищи продукты, в которых содержание меди превышает 0,5 мг/100 г: субпродукты, моллюски, орехи, какао-продукты, грибы, бобовые, гречневая и овсяная крупа. Следует сократить потребление сахара, рафинированных углеводов и трансжиров. В целом диету при данном заболевании можно охарактеризовать как молочно-растительную, с достаточным содержанием белка.
Хирургическое лечение. Трансплантация печени при заболевании проводится в следующих случаях:
- при развитии фульминантной (молниеносной) печеночной несостоятельности;
- при безрезультатном лечении препаратами, связывающими медь в течение 3 месяцев;
- пациентам с декомпенсированным циррозом печени – нарастающей симптоматики печёночной недостаточности.
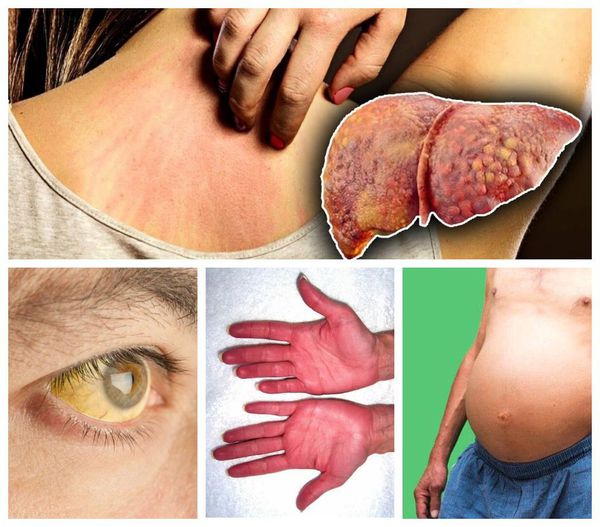
Декомпенированный цирроз печени
Декомпенированный цирроз печени — это нарушение нормальной работы печени, проявляющееся симптомами грубого нарушения пищеварительной функции. Проявляется следующим образом:
- Желтушность кожных покровов, склер глаз и слизистой рта;.
- Покраснение ладоней (печёночные ладони).
- Зуд кожи из-за накопления токсинов.
- Сосудистые звездочки, а также склонность к кровотечениям и гематомам при малейших повреждениях кожного покрова.
- Потеря аппетита, потеря веса вплоть до истощения;.
- Боли в области правого подреберья, иногда боли в животе без чёткой локализации.
- Накопление жидкости в брюшной полости (асцит).
- Печеночная энцефалопатия — прогрессирующее нарушение функций мозга (памяти, внимания мышления), изменение личности с неадекватным поведением различной выраженности, нарушение сознания (вплоть до комы). При несвоевременном лечении болезнь может привести к летальному исходу.
При трансплантации используется донорская пересадка печени — печень пересаживают целиком или частично. Трансплантация печени обеспечивает улучшение неврологической симптоматики более чем в 50 % случаев. При пересадке печени на стадии декомпенсированного цирроза печени выживание в течение первого года составляет 95 %, через 5 лет – 83 %, через 10 лет – 80%.
Плазмофильтрация и гемосорбция. Для удаления меди из организма также применяются фильтрация крови и плазмы: (плазмофильтрация и гемосорбция). При первой процедуре больного подключают к аппаратуре, благодаря которой кровь из одной руки, пройдя через аппарат, возвращается в другую. Клетки крови возвращаются в кровеносное русло сразу, а плазма проходит сквозь поры особого высокотехнологичного фильтра, где избавляется от продуктов распада и в очищенном виде возвращается в организм. При гемосорюбции цельная кровь пациента пропускается через ёмкость заполненную веществами – сорбентами.
В целом весь период лечения болезнь Вилсона — Коновалова можно разделить на 2 фазы: начальную фазу и фазу поддерживающей терапии. Критерием перехода на поддерживающую терапию является нормализация показателей обмена меди при 2-х последовательных исследованиях, выполненных с интервалом в 3 месяца .
Прогноз. Профилактика
Болезнь Вильсона — Коновалова — это прогрессирующие заболевание, поэтому при отсутствии своевременного лечения больные умирают от цирроза печени или от инфекционно-токсических осложнений (редко). На фоне прогрессирующей неврологической симптоматики пациент может находиться в обездвиженном состоянии. При лечении выводящими медь препаратами и трансплантации печени длительная выживаемость пациентов является нормой.
Факторы, повышающие смертность при болезни Вильсона — Коновалова :
- Поздно установленнй диагноз.
- Самовольный отказ от лечения.
- Связанные с неврологической симптоматикой несчастные случаи.
- Невозможность подобрать эффективное лечение .
Годовая выживаемость после трансплантации печени из-за фульминантной недостаточности достигает 70 %. Без трансплантации — единичные случаи. При декомпенсированном циррозе печени после трансплантации выживаемость пациентов в течение года — 95 %, через 5 лет — 83 %, через 10 лет — 80 %. Обратное развитие неврологической симптоматики после трансплантации отмечается более чем в 50 % случаев.
Восстановление функций печени происходит на 1-2 году лечения и не прогрессирует при полном выполнении всех рекомендаций. При фульминантном течении заболевания эффективно только оперативное лечение.
Специфической профилактики (вакцин, сывороток) для заболевания не существует в связи с его генетической природой.
Пациенты с болезнью Вильсона — Коновалова, которые узнают о диагнозе в результате плановых обследований и не имеют заметных симптомов, не воспринимают медикаментозное лечение как обязательное. В таком случае стоит говорить не о истинной профилактике заболевания, а скорее о профилактике внешних проявлений (клиники) болезни Вильсона — Коновалова и просветительской работе .
Профилактика заболевания включает:
- медико-генетическое консультирование;
- пренатальную (предродовую) диагностику;
- преимплантационную генетическую диагностику.
Скрининг у пациентов, имеющих необъяснимое повышение сывороточных аминотрансфераз, хронический гепатит, цирроз печени и неврологические нарушения неизвестного происхождения должен проводиться в возрасте от 2 до 18 лет. Все родственники по прямой линии больного с диагностированной болезнью должны проходить плановое обследование на наличие у них заболевания.
При беременности, когда имеется риск рождения пациента с болезнью Вильсона — Коновалова, проводится молекулярно-генетический анализ фетальных клеток на 15-18 неделе беременности или ворсинок хориона на 10-12 неделе.
Преимплантационная генетическая диагностика болезни Вильсона — Коновалова заключается в проведении ЭКО, возможности диагностики заболеваний до самого оплодотворения и последующей имплантации оплодотворенного эмбриона в организм женщины. Это может предотвратить зачатие ребенка с генетическими болезнями. Такой метод профилактики может быть выбором в ситуации, когда в семье уже определены мутантные гены, способные вызвать болезнь .
Список литературы
- Аснов А.Ю., Соколов А.А. Федеральные клинические рекомендации по диагностике и лечению болезни Вильсона-Коновалова (гепатолентикулярная дегенерация) С-Пб.: Литография СПб. 2015. 60 с.
- Профессиональные ассоциации: Союз педиатров России. Нарушения обмена меди (болезнь Вильсона) у детей. Год утверждения (частота пересмотра): 2016
- Профессиональные ассоциации: Союз педиатров России. Федеральные клинические рекомендации по оказанию медицинской помощи детям с болезнью Вилсона — Коновалова, 2013 год
- Н. В. Коновалов. Гепатоцеребральная дистрофия. М. Медгиз 1960
- J. M. Walshe Brain The conquest of Wilson’s disease, Volume 132, Issue 8, August 2009, Pages 2289–2295
- Davies LP, Macintyre G, Cox DW. New mutations in the Wilson disease gene, ATP7B: implications for molecular testing. Genet Test. 2008 Mar;12 (1) ссылка
- W. Cox Disorders of copper transport Volume 55, Issue 3, 1999, Pages 544–555
- Ronald F. Pfeiffer, M.D. Wilsons Disease 2007 April;27(2):123-132)ссылка
- Prevention of Wilson’s Disease in Asymptomatic Patients List of authors. Irmin Sternlieb, M.D., and I. Herbert Scheinberg, M.D.ссылка
- Вялова Н.В., Проскокова Т.Н. Психические расстройства при гепатолентикулярной дегенерации //Дальневосточный медицинский журнал, 2013.-N 4.-С.88-91.
- Вялова Н.В. Проскокова Т.Н., Хелимский А.М. Гепатолентикулярная дегенерация: клиника, диагностика, лечение // Дальневосточный медицинский журнал, 2012.-N 4.-С.130-134.
- Тулузановская И.Г., Жученко Н.А. Болезнь Вильсона-Коновалова: внутрисемейный клинический полиморфизм // Педиатрия —2017.-N 6.-С.215-216.
- Подзолков В.И., Покровская А.Е.,Трудности диагностики и лечения болезни Вильсона — Коновалова =// Клиническая медицина. 2017.-N 5.-С.465-470.
- Циммерман Я.С. Болезнь вильсона — гепатоцеребральная дистрофия // Клиническая медицина. 2017.-N 4.-С.310-315.
- Корой П.В. Болезнь Вильсона. Часть I. Этиология, патогенез, клинические проявления и скрининг // Вестник молодого ученого 2014.-N 3.-С.56-63
- Корой П.В. Болезнь Вильсона. Часть II. Этиология, патогенез, клинические проявления и скрининг // Вестник молодого ученого 2015. -N 1
- Корой П.В. Болезнь Вильсона. часть III. Общие принципы терапии, лечение в специальных ситуациях, мониторинг терапии и прогноз // Вестник молодого ученого 2015.-N 2.-С.35-44.
Патогенез болезни Вильсона – Коновалова
Начальным звеном в патогенезе заболевания является генетический дефект, который приводит к нарушению синтеза белка-ферроксидазы, ответственного за транспорт меди в организме. В результате медь не может адекватно выделяться из организма и начинает откладываться в паренхиматозных органах.
Основные этапы патогенетического процесса можно выделить следующим образом:
- Нарушение связывания меди с церулоплазмином: В норме медь связывается с церулоплазмином и выделяется с желчью. В случае заболевания этот процесс нарушается, что ведет к избыточному накоплению свободной меди.
- Гиперметаллопротеинемия: Повышение концентрации меди в крови способствует связыванию меди с низкомолекулярными белками, что увеличивает токсичность для клеток.
- Накопление меди в печени: Первым органом, страдающим от избытка меди, является печень. Высокие концентрации меди вызывают гепатоцитолиз – разрушение печеночных клеток, что ведет к развитию хронического гепатита и цирроза.
- Распространение меди на другие органы: Далее медь начинает накопление в других органах, таких как головной мозг, роговица, почки и сердце. Например, в мозге это может вызывать нейродегенеративные изменения, а в роговице – образование характерных кольцевых отложений.
- Окислительный стресс: Свободная медь способна участвовать в реакциях свободнорадикального окисления, что усиливает повреждения клеток и тканей, вызывая окислительный стресс. Это приводит к дальнейшему ухудшению функции пораженных органов.
На фоне всех этих процессов развиваются разнообразные симптомы заболевания, начиная от легких проявлений до серьезных нарушений функции жизненно важных органов. По мере прогрессирования патологических изменений, влияние меди становится все более токсичным, что требует срочного медицинского вмешательства.
Понимание патогенеза этого заболевания позволяет находить новые подходы к его диагностике и лечению, что делает этот аспект одним из ключевых в изучении болезни Вильсона – Коновалова.
Генетические аспекты болезни Вильсона – Коновалова
Основной ген, ответственный за болезнь Вильсона – Коновалова, называется ATP7B. Этот ген кодирует белок, который играет важную роль в транспорте меди во внутриклеточные структуры и её выведении из организма. Когда происходит мутация в этом гене, нарушается нормальное функционирование белка, что приводит к накоплению меди в различных органах и тканях.
- Мутации ATP7B: Более 500 различных мутаций гена ATP7B были идентифицированы у пациентов с болезнью Вильсона – Коновалова. Некоторые мутации являются общераспространенными, тогда как другие встречаются реже.
- Тип наследования: Заболевание наследуется по аутосомно-рецессивному типу. Это означает, что для развития болезни человек должен наследовать дефектные копии гена от обоих родителей.
- Генетические тесты: Существуют специальные тесты для выявления мутаций в гене ATP7B, которые позволяют поставить точный диагноз и начать лечение на ранних стадиях.
Изучение генетики болезни Вильсона – Коновалова также открывает возможности для разработки новых терапевтических стратегий. Генетическая информация может быть использована для целенаправленной терапии, направленной на коррекцию мутации или восстановление нормального функционирования белка.
Таким образом, генетические аспекты болезни Вильсона – Коновалова играют ключевую роль в понимании патогенеза, диагностики и лечения этого серьёзного заболевания. Современные исследования в области генетики предоставляют надежды на более эффективные методы лечения и улучшение качества жизни пациентов.
Генетические аспекты болезни Вильсона – Коновалова
Основная генетическая причина болезни связана с мутациями в определенном гене, которые приводят к нарушению обмена веществ. В данном случае эти нарушения касаются метаболизма меди, что в итоге приводит к серьёзным последствиям для организма.
- Основной генетический дефект заключается в мутации гена ATP7B, который ответственен за транспорт меди в организме. Этот ген располагается на 13 хромосоме.
- Генетический механизм наследования болезни Вильсона – Коновалова соответствует аутосомно-рецессивному типу. Это значит, что заболевание проявляется только в том случае, если ребенок унаследовал мутантный ген от обоих родителей.
Таким образом, вероятность наследования болезни осуществляется следующим образом:
- Если у обоих родителей есть мутантный ген, то каждый из их детей может либо унаследовать болезнь, либо стать носителем мутации.
- Если ребенок унаследовал один мутантный ген и один нормальный, он будет носителем, но заболевание не проявится.
- Если ребенок унаследовал два мутантных гена, то у него разовьется болезнь Вильсона – Коновалова.
Генетические тесты играют важную роль в диагностике данного заболевания, так как позволяют определить наличие мутации в гене ATP7B. Таким образом, понимание генетических аспектов болезни Вильсона – Коновалова не только помогает в диагностике, но и открывает пути к разработке новых методов лечения.
Классификация и стадии развития болезни Вильсона – Коновалова
Раздел по классификации и стадиям развития болезни Вильсона – Коновалова посвящен пониманию того, как именно это заболевание прогрессирует и какие этапы изменений в организме происходят. Заболевание претерпевает несколько фаз, каждая из которых имеет свои характерные особенности и симптоматику. Эти стадии могут отличаться по тяжести и продолжительности, что важно учитывать при диагностике и выборе стратегии лечения.
Первоначально болезнь может не проявлять явных симптомов, что значительно усложняет её диагностику на начальной стадии. По мере прогрессирования заболевание переходит в следующие этапы, каждый из которых характеризуется специфическими клиническими признаками и изменениями в органах и системах организма.
| Стадия | Описание |
|---|---|
| Начальная стадия | На данном этапе болезнь может протекать бессимптомно или проявляться незначительными нарушениями, которые часто остаются незамеченными или принимаются за другие, менее серьезные проблемы. |
| Ранняя симптоматическая стадия | На этом этапе начинают проявляться первые признаки заболевания. Пациент может испытывать незначительные нарушения в работе печени и центральной нервной системы. Симптомы могут быть неспецифичными, такими как усталость, легкая желтуха или неспецифические нервные симптомы. |
| Продвинутая стадия | Этот этап характеризуется более выраженными клиническими проявлениями. В печени заметимы существенные изменения, возможно развитие цирроза. Неврологические симптомы становятся более выраженными: появляются тремор, изменения в поведении, когнитивные расстройства. |
| Поздняя стадия | В этой фазе заболевания наблюдаются тяжелые нарушения функции печени вплоть до печеночной недостаточности. Неврологические нарушения становятся крайне выраженными, возможны судороги, тяжелые психические расстройства, и даже кома. Без адекватного лечения состояние пациента значительно ухудшается и может привести к летальному исходу. |
Таким образом, комплексное понимание стадий болезни Вильсона – Коновалова позволяет медицинским специалистам проводить более точную диагностику и разрабатывать эффективные методы лечения, адаптированные к каждому конкретному этапу заболевания.
Диагностика болезни Вильсона – Коновалова
Основные методы диагностики включают лабораторные исследования, инструментальные методы и генетический анализ. Рассмотрим эти методы более подробно.
Лабораторные исследования
- Биохимический анализ крови: определение уровня меди в сыворотке крови представляет одно из ключевых исследований. Вскрытие нарушений метаболизма меди помогает подтвердить или опровергнуть наличие заболевания.
- Общий анализ мочи: выявление повышенного уровня меди в моче также является важным показателем и служит подтверждающим фактором.
- Коэффициент церулоплазмина: низкий уровень церулоплазмина в крови может указывать на наличие болезни, так как этот белок участвует в транспортировке меди.
Инструментальные методы
- МРТ и КТ: магнитно-резонансная и компьютерная томография позволяют визуализировать изменения в печени и головном мозге, характерные для болезни Вильсона – Коновалова.
- Биопсия печени: взятие образца ткани печени для последующего исследования помогает определить накопление меди на клеточном уровне и степень повреждения органа.
- Офтальмологические исследования: при осмотре глазного дна могут быть выявлены характерные кольца Кайзера-Флейшера, свидетельствующие о болезни.
Генетический анализ
Для окончательной диагностики используется молекулярно-генетический тест, идентифицирующий мутации в гене ATP7B. Данное исследование позволяет точно определить наличие генетической предрасположенности к заболеванию, что особенно важно для раннего выявления болезни у родственников пациентов.
Комплексное использование различных методов диагностики позволяет добиться точного результата и своевременно начать лечение, что существенно влияет на прогноз и качество жизни пациентов с болезнью Вильсона – Коновалова.
Диагностика болезни Вильсона – Коновалова
Диагностика болезни Вильсона – Коновалова основывается на комплексном подходе, включающем клиническое обследование и разнообразные лабораторные исследования. Цель диагностики – подтвердить наличие заболевания, определить степень его тяжести и выявить возможные осложнения, чтобы назначить соответствующее лечение.
Клинические признаки
Для постановки диагноза врач проводит тщательный осмотр пациента, обращая внимание на проявления, свойственные болезни Вильсона – Коновалова. Особое внимание уделяется наличию неврологических, гепатологических и психиатрических симптомов. Значимыми признаками служит наличие кольца Кайзера-Флейшера на роговице глаз, которое можно обнаружить при офтальмологическом исследовании с помощью щелевой лампы.
Лабораторные анализы
Среди обязательных лабораторных исследований выделяются:
- Исследование уровня церулоплазмина – железо-связывающего белка в сыворотке крови, уровень которого обычно снижен при данном заболевании.
- Определение содержания меди в плазме и суточной моче – повышенное содержание меди в организме служит важным показателем для постановки диагноза.
- Печеночные тесты – анализы функции печени, включающие измерение различных ферментов и белков для выявления повреждений печени.
Генетические тесты
Генетическое тестирование играет ключевую роль в подтверждении диагноза. Оно позволяет выявить мутации в гене ATP7B, ответственные за развитие болезни. Данный метод особенно важен для скрининга родственников пациента, поскольку заболевание наследуется по аутосомно-рецессивному типу.
Визуализационные методики
Для оценки состояния внутренних органов, особенно печени и головного мозга, применяются различные методы визуализации:
- Магнитно-резонансная томография (МРТ) и Компьютерная томография (КТ) – эти методы позволяют выявить структурные изменения в печени, мозге и других органах, которые могут быть вызваны накоплением меди.
- Ультразвуковое исследование (УЗИ) – помогает оценить состояние печени, выявить признаки цирроза или других патологий.
Биопсия печени
В сомнительных случаях, когда результаты других исследований недостаточны для постановки окончательного диагноза, может быть проведена биопсия печени. Это весьма информативный метод, который позволяет напрямую определить содержание меди в ткани печени и оценить степень повреждения органа.
Комплексный подход к диагностике болезни Вильсона – Коновалова позволяет своевременно обнаружить заболевание, что крайне важно для успешного лечения и предотвращения осложнений. Высокий уровень профессионализма и использование новейших методов исследований являются ключевыми факторами в этом процессе.
Питание и образ жизни при болезни Вильсона – Коновалова
При лечении болезни Вильсона – Коновалова важно не только принимать медикаменты, но и придерживаться определённых принципов питания и образа жизни. Правильный подход помогает улучшить качество жизни, уменьшить симптомы и предотвратить возможные осложнения.
Диета при данной патологии играет ключевую роль. Пища должна быть бедной медью, так как избыток этого микроэлемента провоцирует ухудшение состояния. Пациентам рекомендуется исключить продукты, богатые медью, такие как орехи, шоколад, печень, морепродукты и грибы. Важно также ограничить потребление зелени, особенно шпината и петрушки, а также различных злаков и бобовых культур.
Основу рациона должны составлять продукты, не содержащие больших количеств меди. Это могут быть белое мясо птицы, яйца, молочные продукты, а также овощи и фрукты, не входящие в группу запрещенных. Овощи, такие как картофель, и фрукты, такие как яблоки и бананы, считаются безопасными. Важно также употреблять достаточное количество жидкости.
Кроме питания, образ жизни играет не менее значимую роль. Пациентам рекомендуется избегать стрессов и чрезмерных физических нагрузок, которые могут ухудшить состояние. Оптимально соблюдать режим дня, включая регулярные периоды отдыха и сна. Умеренные физические нагрузки, такие как пешие прогулки, йога или плавание, могут быть полезны, но перед началом любых физических упражнений желательно проконсультироваться с врачом.
Также стоит обратить внимание на окружающую среду. Кричущие, пыльные или загазованные помещения лучше избегать. Людям с данной патологией следует регулярно проходить обследования и мониторинг уровня меди в организме, так как это поможет своевременно корректировать как медикаментозную терапию, так и диету.
Строгий контроль питания и образа жизни при болезни Вильсона – Коновалова является важной составляющей комплексного лечения и может значительно улучшить состояние пациентов, способствуя снижению симптомов и предотвращению осложнений.
Питание и образ жизни при болезни Вильсона – Коновалова
Эффективное лечение и снижение симптоматики болезни Вильсона – Коновалова невозможно без соблюдения определенных рекомендаций в отношении питания и образа жизни. Эти аспекты играют ключевую роль в управлении заболеванием, помогая уменьшить воздействие меди на организм и поддерживать общее здоровье пациента.
Основной целью диетических мероприятий является ограничение потребления продуктов, богатых медью. Это медьсодержащие пищевые продукты, такие как печень, моллюски, грибы, орехи, шоколад, а также некоторые виды овощей и фруктов. Соблюдение такой специальной диеты помогает уменьшить уровни меди в организме и предотвратить ее накопление в жизненно важных органах.
Особое внимание следует уделять способам приготовления пищи. Например, использование медной посуды категорически исключено, так как она может привести к выделению меди в пищу. Предпочтение следует отдавать стеклянной или нержавеющей стали в качестве материала для кухонной утвари.
Водопроводная вода также может содержать медь, поэтому рекомендуется использовать фильтры для воды или кипятить ее перед употреблением. Применение бутилированной воды для готовки и питья может стать хорошей практикой для минимизации риска излишнего поступления меди.
Физическая активность играет важную роль в поддержании общего здоровья. Рекомендуются умеренные упражнения, такие как ходьба, плавание, йога, которые помогают поддерживать мышечный тонус и улучшать общее самочувствие. Избегание перегрузок и стрессовых ситуаций также важно, поскольку они могут обострить симптомы и привести к ухудшению состояния.
Важным компонентом является также регулярное медицинское наблюдение. Пациенты должны периодически посещать врача для контроля уровней меди в организме и оценки эффективности проводимой терапии. Врач может также назначить дополнительные анализы и корректировать лечебные мероприятия в зависимости от динамики состояния пациента.
Необходимо отметить важность психологической поддержки. Заболевание может негативно влиять на эмоциональное состояние человека, поэтому участие в группах поддержки или консультация с психотерапевтом может оказаться полезной для улучшения качества жизни и эмоционального благополучия.
Таким образом, соблюдение рекомендаций по питанию и образу жизни при болезни Вильсона – Коновалова играет важную роль в управлении заболеванием и улучшении качества жизни пациентов. Эффективное применение этих стратегий в сочетании с медицинским контролем и терапией может значительно облегчить симптомы и замедлить прогрессирование заболевания.
Прогноз. Профилактика
Болезнь Вильсона – Коновалова требует внимательного подхода к прогнозу и профилактическим мерам. Пациенты нуждаются в постоянном наблюдении врачей и периодическом обследовании для предотвращения осложнений и обеспечения качественной жизни. Данный раздел фокусируется на прогнозах для больных и способах минимизации рисков.
Прогноз
Прогноз для пациентов с болезнью Вильсона – Коновалова зависит от многих факторов, включая стадию диагностирования и начато ли лечение своевременно. При раннем выявлении и адекватной терапии удается значительно улучшить качество жизни больных и продлить их продолжительность жизни. Важно отметить, что без лечения болезнь прогрессирует и может приводить к серьезным патологиям, включая цирроз печени и неврологические нарушения.
Однако благодаря современным методам терапии пациенты могут вести практически нормальный образ жизни. Постоянная медикаментозная поддержка, направленная на снижение уровня меди в организме, является ключом к успешному контролю заболевания. Своевременно начатое лечение также уменьшает риск необратимых повреждений внутренних органов.
Профилактика
Профилактические меры особенно важны для лиц, имеющих семейный анамнез заболевания Вильсона – Коновалова. Важную роль играет генетическое консультирование и тестирование, позволяющее выявить носителей мутантного гена и начать мониторинг состояния здоровья с раннего возраста.
Соблюдение диеты с низким содержанием меди является одной из главных составляющих профилактических мер. Избегание продуктов, богатых медью, таких как печень, грибы, орехи и шоколад, помогает контролировать концентрацию меди в организме и предотвращает обострения болезни. Также необходимо избегать использования посуды и приборов, содержащих медь.
Регулярное медицинское обследование, включающее анализы крови на уровень меди, оценку функции печени и неврологический осмотр, позволяет своевременно выявлять отклонения и корректировать лечение при необходимости. Важную роль играют и специалисты, включая гастроэнтерологов, неврологов и генетиков, которые должны работать в тесном сотрудничестве для обеспечения комплексного медицинского обслуживания пациентов.
В рамках профилактики также следует учитывать необходимость образовательной работы с пациентами и их родственниками. Информирование о симптомах, причинах заболевания и мерах по его контролю способствует более ответственному подходу к лечению и профилактике.
Подводя итог, можно сказать, что интеграция современных методов диагностики и раннее начало терапии значительно увеличивают шансы на долгую и полноценную жизнь больных болезнью Вильсона – Коновалова. А тщательное соблюдение профилактических мер и регулярное медицинское наблюдение играют ключевую роль в поддержании здоровья и жизненного тонуса.
Прогноз. Профилактика
В статье поговорим о том, каковы перспективы для пациентов с болезнью Вильсона – Коновалова, и обсудим ключевые меры, которые помогут предотвратить прогрессирование этого заболевания. Эффективность лечения, своевременная диагностика и корректировка образа жизни влияют на продолжительность и качество жизни больных.
Прогноз при болезни Вильсона – Коновалова существенно зависит от момента, когда было начато лечение. Ранняя диагностика и начальная терапия хелаторами меди или цинковыми препаратами позволяют предотвратить серьёзные повреждения печени и нервной системы, существенно улучшая жизнь пациента. С другой стороны, при запоздалом обращении за медицинской помощью возможно прогрессирование патологических изменений, что влечёт за собой необратимые последствия.
Однако даже при наличии значительных поражений органов своевременная и адекватно подобранная терапия позволяет улучшить состояние больного. Прогноз в таких случаях оценивается как осторожно положительный, при условии соблюдения всех медицинских рекомендаций. Важно понимать, что заболевания не излечивается полностью, но его можно эффективно контролировать.
Ключевыми элементами профилактики являются генетическое консультирование и скрининг. Скрининг на болезнь Вильсона – Коновалова позволяет выявлять заболевание на ранних этапах у людей из групп риска, таких как родственники первой линии больных. Генетическое тестирование позволит точно определить наличие мутаций, связанных с этим недугом, и начать наблюдение или лечение до появления симптомов.
Не менее важна и вторичная профилактика – это комплекс мероприятий, направленных на предотвращение обострений и осложнений у уже больных пациентов. Включает регулярное наблюдение у гепатолога и невролога, регулярные анализы крови на уровень меди, контроль за функциями печени и почек.
Рекомендуется придерживаться диеты с низким содержанием меди. Это важно для снижения поступления меди в организм. Необходимо исключить из рациона такие продукты, как орехи, шоколад, грибы, и некоторые виды рыбы и морепродуктов.
Ограничить употребление алкоголя и отказаться от курения – важные шаги в профилактике заболеваний печени и смежных осложнений. Поддержание здорового образа жизни, включая регулярные физические нагрузки и полноценный отдых, значительно улучшает общее состояние и уменьшает вероятность обострений.
В таблице ниже представлены основные меры профилактики заболевания:
| Мера профилактики | Описание |
|---|---|
| Генетическое консультирование | Определение риска заболевания у потомков и выявление ранних признаков |
| Скрининг | Регулярное обследование людей из групп риска |
| Диета | Снижение потребления меди за счёт исключения определённых продуктов |
| Отказ от алкоголя и курения | Профилактика заболеваний печени и других осложнений |
| Регулярное медицинское наблюдение | Контроль за функциями органов и своевременная коррекция терапии |
| Здоровый образ жизни | Регулярные физические нагрузки, полноценный отдых и сбалансированное питание |
Прогноз. Профилактика
Прогноз и профилактика болезни Вильсона – Коновалова представляют собой ключевые аспекты, которые нуждаются в тщательном рассмотрении. Они играют важную роль в долгосрочном управлении состоянием пациента и могут значительно повлиять на качество его жизни.
Прогноз
Прогноз при болезни Вильсона – Коновалова во многом зависит от своевременности диагноза и начала лечения. Ранняя диагностика и адекватная терапия способны привести к значительному улучшению состояния, снижению симптомов и предотвращению тяжелых осложнений.
- Без лечения: болезнь прогрессирует, приводя к серьезным нарушениям функций печени и ЦНС.
- При адекватной терапии: использование соответствующих медикаментов и регулярный контроль за состоянием пациента могут существенно улучшить его прогноз.
- Пожизненное наблюдение: даже при успешном лечении требуется постоянное медицинское наблюдение для предотвращения возможных рецидивов и осложнений.
Ключевыми факторами, влияющими на прогноз, являются степень поражения печени и нервной системы на момент постановки диагноза. Чем раньше удается выявить заболевание, тем выше вероятность длительного контроля над ним.
Профилактика
Профилактика болезни Вильсона – Коновалова включает в себя несколько направлений, направленных на предотвращение развития заболевания либо минимизацию его последствий.
- Генетическое консультирование: важно для семей с историей болезни. Оно позволяет оценить риски и предпринять соответствующие меры для ранней диагностики и профилактики заболевания у потомков.
- Регулярные медосмотры: ключевы для раннего выявления нарушений обмена меди. Особенно это касается людей из групп риска.
- Соответствующая диета: рекомендовано ограничить продукты, богатые медью, такие как орехи, шоколад, грибы и печень. Это помогает снизить риск накопления меди в организме.
- Образ жизни: ведение здорового и активного образа жизни способствует общему укреплению организма и снижению риска развития различных осложнений.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы болезни Вильсона — Коновалова и как они проявляются?
Основные симптомы болезни Вильсона — Коновалова включают кожные, неврологические и психиатрические проявления. В частности, пациенты могут испытывать повышенную утомляемость, желтуху (желтушность кожи и склер глаз), и анемию. Неврологические симптомы могут включать тремор, ригидность, неустойчивую походку и изменение почерка, в то время как психиатрические могут варьироваться от депрессии до когнитивных изменений. Со временем без лечения болезнь может прогрессировать, приводя к серьёзным повреждениям печени и центральной нервной системы.
Как диагностируется болезнь Вильсона — Коновалова?
Диагностика болезни Вильсона — Коновалова включает несколько этапов. Во-первых, проводится анализ крови для измерения уровня церулоплазмина — белка, в который входит медь. Во-вторых, исследуется суточная экскреция меди с мочой. Третий ключевой метод — биопсия печени, которая позволяет определить концентрацию меди в тканях органа. Дополнительно могут назначаться магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) для оценки состояния мозга и печени.
Какие существуют методы лечения болезни Вильсона — Коновалова?
Лечение болезни Вильсона — Коновалова направлено на снижение уровня меди в организме. Основные методы включают медикаментозную терапию, такую как назначение хелатов (пеницилламин или триентин), которые связывают медь и способствуют её выведению из организма. Также используются препараты, улучшающие выведение меди через кишечник. В редких и тяжелых случаях может потребоваться трансплантация печени. Важно также придерживаться диеты с низким содержанием меди, исключив орехи, шоколад, грибы и некоторые моллюски.
Может ли болезнь Вильсона — Коновалова передаваться по наследству?
Да, болезнь Вильсона — Коновалова является наследственным заболеванием и передается по аутосомно-рецессивному типу. Это означает, что чтобы заболеть, человек должен наследовать дефектный ген от обоих родителей. Если ген есть только у одного из родителей, человек будет носителем и может передать его своим детям, но сам болеть не будет. Генетическое консультирование может помочь семьям, в которых уже есть случаи этого заболевания, понять риски и принять осознанные решения относительно планирования потомства.
Какой прогноз для людей с болезнью Вильсона — Коновалова, если начать лечение вовремя?
Прогноз для людей с болезнью Вильсона — Коновалова значительно улучшается, если диагноз поставлен на ранних стадиях и начато своевременное лечение. При адекватной терапии и соблюдении диеты пациенты могут жить полноценной жизнью многие годы. Однако, без лечения болезнь прогрессирует и может привести к тяжелым поражениям печени и центральной нервной системы, вплоть до летального исхода. Регулярное медицинское наблюдение и контроль уровня меди в организме строго необходимы для успешного управления заболеванием.
Какие симптомы у болезни Вильсона — Коновалова могут проявляться на ранних стадиях?
На ранних стадиях болезни Вильсона — Коновалова симптомы могут быть малозаметными и разнообразными. Часто они включают хроническую усталость, слабость, легкие треморы и нарушение координации движений. У некоторых пациентов могут замечаться изменения в психическом состоянии, такие как депрессия, раздражительность или снижение успеваемости в учебе и работе. Задача распознать заболевание на этой стадии осложняется из-за неспецифичности симптомов, которые могут напоминать множество других состояний. Важно обратиться к врачу при первых подозрениях, поскольку ранняя диагностика и начало лечения значительно улучшают прогноз.