Болезнь Кёнига (рассекающий остеохондрит коленного сустава) — это очаговое идиопатическое изменение субхондральной кости, при котором примыкающей к ней суставной хрящ становится нестабильным или разрушается, приводя к изменениям самой кости. Это ортопедическое заболевание может спровоцировать преждевременное развитие остеоартрита.
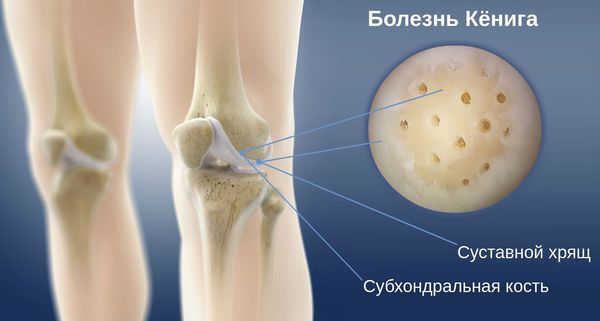
Разрушение субхондральной кости при болезни Кёнига
Болезнь Кёнига может возникнуть в любом возрасте. В большинстве случаев она развивается у молодых людей, обычно в подростковом возрасте. Встречается заболевание относительно редко. По данным литературы, его распространённость в среднем достигает 21 человека на 100 000 населения.
Рассекающий остеохондрит развивается в одном или нескольких местах формирования кости (центрах оссификации). Ему свойственна постепенная дегенерация или асептический некроз — отмирание участков костной ткани. В этот патологический процесс вовлекается как кость, так и суставной хрящ, однако в первую очередь поражается субхондральная кость.
Описание рассекающего остеохондрита впервые встречается во второй половине XIX века. В 1840 году французский хирург Malgaigne первыми описали удаление свободных костно-хрящевых тел из коленного сустава, а в 1870 году английский хирург Paget дал определение этому состоянию — “тихий некроз”.
В 1888 году немецкий врач Kӧnig предположил, что формирование свободных внутрисуставных тел происходит под влиянием различных факторов. Основная причина — идиопатическое воспаление, вызывающее отделение фрагмента от здоровой кости, прогрессию которого он именовал термином “рассекающий остеохондрит”.
Точная причина развития этой патологии доподлинно неизвестна до сих пор. Сегодня существуют различные теории возникновения болезни Кёнгиа, включая острые травмы, повторяющиеся микротравмы, генетический фактор, ишемию и нарушение остеохондральной оссификации. Чаще всего развитие заболевания провоцируют неоднократное травмирование. Поэтому к факторам риска заболевания относятся занятия такими видами спорта, которые чаще всего приводят к повреждениям колена — футбол, баскетбол, гимнастика, дзюдо, вольная борьба, тхэквондо, самбо и другие.
На практике Болезнь Кёнига часто обнаруживается у пациентов, профессионально занимающихся танцами, а также курсантов военных училищ.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Кёнига
При рассекающем остеохондрите возможно поражение различных суставов — локтевых, голеностопных и тазобедренных. При болезни Кёнига повреждаются только коленные суставы.
Клиническая картина болезни Кёнига может сильно варьироваться. Как правило, дети и подростки предъявляют жалобы на диффузную, неспецифическую боль в переднем отделе коленного сустава. Некоторые пациенты сталкиваются с перемежающимися болезненными ощущениями в колене, которые сопровождаются блокированием сустава и его периодичной отёчностью.
Подобные признаки заболевания могут возникать в обоих коленных суставах, но, как показывает практика, симптоматика возникает поочерёдно: сначала беспокоит один сустав, и через какое-то время присоединяется второй.
В начале заболевания боль и отёк в поражённом суставе проявляют себя более ярко при физической активности. В запущенной стадии эти симптомы беспокоят пациента постоянно, боли становятся ноющими.
Lefort и другие авторы отмечают, что болевая симптоматика встречается более чем у 80% пациентов. Если фрагмент кости нестабилен, у пациентов отмечаются такие механические признаки болезни, как неустойчивость, блок и хруст. При физикальном осмотре наблюдается хромота при ходьбе или беге.
Отёчность, боль, ограничение движений могут также указывать на синовит. Однако при болезни Кёнига у части пациентов боль в области поражённого сустава возникает при пальпации (прощупывания) во время проведения теста Вильсона. При рассекающем остеохондрите этот тест положителен в 25 % наблюдений, а при прекращении воспалительного процесса его результат становится отрицательным.
Иногда при длительно прогрессирующей симптоматике может развиваться атрофия четырёхглавой мышцы бедра, в результате которого бедро становится более худым.
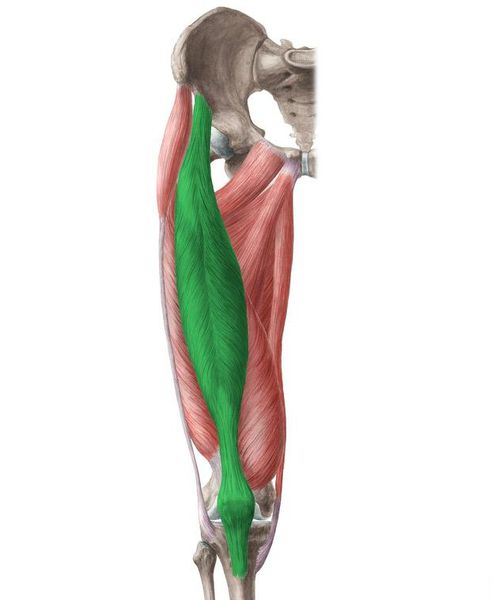
Четырёхглавая мышца бедра
Патогенез болезни Кёнига
Патогенез рассекающего остеохондрита до настоящего времени полностью не изучен. Специалистами были предложены различные теории, но ни одна из них не является основной. Поэтому рассмотрим подробнее каждую.
Воспаление
Многие авторы описывали признаки воспаления в гистологических образцах. Так, в течение шести лет King описал 24 подобных случая рассекающего остеохондрита, а Lavner — 42 случая за два года.
При микроскопическом изучении медиального бедренного мыщелка поражение можно охарактеризовать, как некротическое, неспецифическое, асептическое (негниющее) продуктивное воспалительное изменение. Другие гистологические анализы и вовсе не обнаружили схожие виды воспалительных изменений. Несмотря на имеющиеся доказательства, эта теория развития болезни Кёнига не подкрепляется литературой.
Острая травма
Ray и Coughlin описали 14 случаев рассекающего остеохондрита и предположили, что хроническая или острая травма, совмещённая с ишемией, вызывает прогрессирующее ухудшение и формирование свободных костно-хрящевых тел. Изменения начинаются в субхондральной кости со сниженной массой, которая обнаруживается только с помощью МРТ и выглядит как трабекулярный отёк. В дальнейшем трабекулы костной ткани разрушаются, и формируется склеротическое кольцо — на этой стадии изменений в хрящевой ткани нет. Впоследствии склероз субхондральной кости нарастает, развивается микронестабильность фрагмента, что влечёт за собой изменения хрящевой ткани и приводит к отслоению костно-хрящевого фрагмента или фрагментов.

Отслоение костно-хрящевого фрагмента
Повторяющиеся микротравмы
Одной из важных причин развития болезни Кёнига являются повторяющиеся микротравмы. Fairbank предположил, что удары мыщелков голени о мыщелки бедренной кости могут вызвать рассекающий остеохондрит в классической локации, т.е. в коленном суставе.
Другие авторы описывали различные причины возникновения рассекающего остеохондрита и заключили, что травма, особенно повторяющаяся микротравма, может быть основным фактором развития заболевания. В частности, Cahill предположил, что рассекающий остеохондрит, особенно у детей, возник в результате длительного воздействия на субхондральную кость. К такому мнению на сегодняшний день склоняется большинство учёных.
Генетические факторы
Нередко в научной литературе говорится о влиянии генетического фактора на возникновение и развитие болезни Кёнига, но точных данных о связи формирования рассекающего остеохондрита и генетической предрасположенности нет.
Ишемия
Невозможность спонтанного излечения рассекающего остеохондрита долгое время объяснялось ишемией или снижением сосудистого питания в месте поражения. Так, в итоге многих гистологических анализов поражений субхондральной кости был обнаружен некроз или снижение количества сосудов. Теоретически нарушить поступление крови в вовлечённый участок может сочетанная травма.
В связи с этим Enneking предположил, что недостаточность артериального разветвления в субхондральной кости может стать причиной нарушения и последующего образования рассекающего остеохондрита.
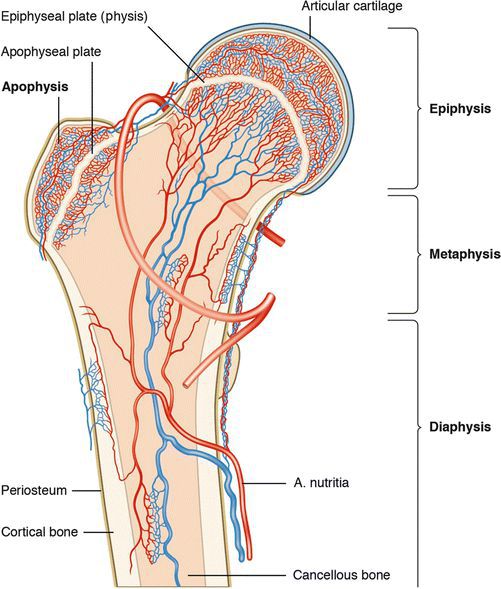
Кровоснабжение костей
Классификация и стадии развития болезни Кёнига
Существует несколько классификаций заболевания. Они основываются на возрасте, в котором возникают первые проявления заболевания, рентгенологических признаках, патологической анатомии и артроскопической оценке коленного сустава.
Smillie различает две формы рассекающего остеохондрита: ювенальную и взрослую. Считается, что ювенальная форма связана с нарушением развития эпифиза — концевого отдела трубчатой кости, а патология у взрослых — с прямой травмой.
Предложенная Conway и дополненная Guhl патологоанатомическая классификация учитывает анатомические характеристики очага поражения и выделяет четыре стадии заболевания:
- I стадия — отображение очаговых поражений на рентгенограммах, КТ- или МРТ-изображениях в виде склерозированной линии, при этом хрящ интактен, т. е. не повреждён;
- II и III стадии — появление на хряще трещин и частично отщеплённого фрагмента;
- IV стадия — смещение костно-хрящевого фрагмента и признаки дегенеративного поражения хряща.
Международное общество восстановления хряща, классифицируя рассекающий остеохондрит по данным артроскопии, также выделяет четыре стадии болезни:
- I стадия — стабильное повреждение с непрерывной, но размягчённой зоной, покрытой интактным хрящом;
- II стадия — повреждение с частичным нарушением целостности хряща, стабильное при исследовании зондом;
- III стадия — повреждение с нестабильным, но не смещённым фрагментом;
- IV стадия — пустой дефект со смещенным фрагментом.
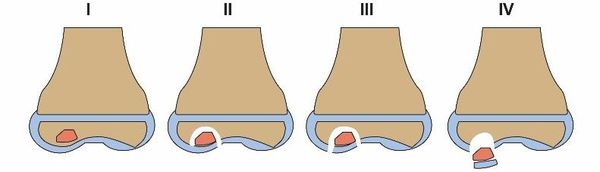
Стадии болезни Кёнига
Dipaola и другие авторы создали классификацию рассекающего остеохондрита на основании МРТ-признаков:
- поражение I класса — отсутствуют повреждения пластинки суставного хряща, но в нём отмечаются утолщения;
- поражение II класса — имеются нарушения в суставном хряще с сигналом низкой интенсивности по краям позади фрагмента;
- поражения III класса — имеются повреждение в суставном хряще с сигналом высокой интенсивности, меняющимся позади фрагмента (в частоте Т-2), предполагая наличие жидкости позади поражения;
- поражения IV класса — запущенная форма заболевания, при котором отмечается наличие свободного костно-хрящевого тела с дефектом поверхностного суставного хряща.
Осложнения болезни Кёнига
Крайняя степень осложнения данного заболевания — это деформирующий артроз с нарушением двигательной активности (блокадой сустава) и изменением оси конечности в целом.
Нарушение биомеханики сустава из-за асептического некроза субхондральной кости и наличие свободных тел внутри сустава приводят к развитию деформирующего гонартроза. Его первым клиническим симптомом является боль, усиливающаяся при физической нагрузке, хромота, особенно при спуске по лестнице. Пациенты отмечают “блоки” коленного сустава и чувство инородного тела в нём. На рентгенограммах можно обнаружить сужение суставной щели, внутрисуставные тела и остеосклероз.
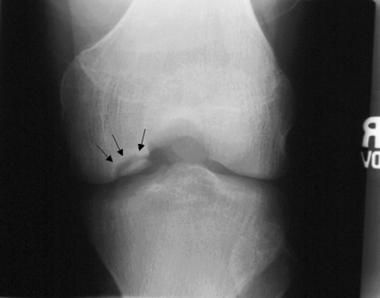
Узкая суставная щель
По мере прогрессирования заболевания:
- развивается контрактура (ограничение движений) и крепитация (ощущение хруста при пальпации);
- возникает деформация контуров сустава из-за изменения костной ткани и потери суставного хряща, а также гипотрофия мышц бедра;
- суставная щель в поражённом коленном суставе становится в 2-3 раза уже, чем та же щель в другом колене;
- по краям суставной щели и в зоне межмыщелкового возвышения появляются костные разрастания.
В более тяжёлых стадиях болезни пациент не может до конца выпрямить или согнуть ногу в колене, его беспокоят резко выраженные боли и хромота, а конечности деформируются во внешнюю или внутреннюю сторону. На рентгенограмме суставные поверхности значительно деформированы и склерозированы, отмечается субхондральный некроз, суставной щели практически нет, костные разрастания становятся обширными, появляются свободные суставные тела.
В клетках и сосудах синовиальной оболочки сустава развиваются реакции гиперчувствительности замедленного типа, в результате чего в полости сустава накапливается экссудат (жидкость, возникающая при воспалении) и нарушается функция синовиальной жидкости, которая обычно выполняет роль внутрисуставной смазки.
Диагностика болезни Кёнига
По характеру боли во время осмотра можно определить область поражения:
- при вовлечении внутреннего мыщелка бедра болевая зона располагается по передненаружной поверхности сустава;
- при поражении надколенника возникают фронтальные боли;
- при отшнуровавшемся внутрисуставном теле беспокоят острые болезненные ощущения, локализация которых зависит от расположения ущемлённого фрагмента.
Инструментальная диагностика начинается с рентгенографии сустава в прямой и боковой проекциях, а также в специальных укладках — рентгенография в заднепередней проекции при сгибании в колене до 45° и аксиальная (осевая) рентгенограмма надколеннико-бедренного сустава. Рекомендуется проводить рентгенографию обоих коленных суставов, если даже признаки нарушения наблюдаются только в одном, так как в практике около 25 % случаев приходится на билатеральное поражения суставов.
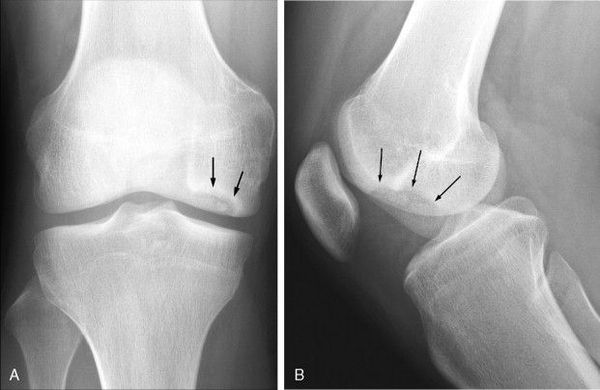
Рентгенография сустава в прямой и боковой проекциях
Также необходимо проводить билатеральную полноразмерную рентгенографию нижних конечностей, потому как их оси могут быть связаны с локализацией рассекающего остеохондрита и влиять на методы и успешность лечения.
МРТ обычно используется для точного установления размеров поражения, прогнозирования стабильности фрагмента, соответствия формы суставной поверхности, определения размеров костного отёка и наличия свободных костно-хрящевых тел. Это обследование следует проводить в случаях, когда у пациента есть стойкие симптомы заболевания, но на рентгенограммах никаких признаков рассекающего остеохондрита не обнаруживается.
Дифференциальная диагностика проводиться с деформирующим гонартрозом и повреждение мениска.
Лечение болезни Кёнига
Лечение зависит от нескольких факторов: возраста, размера патологического очага и стабильности фрагмента. В лечении используется, как консервативная терапия, так и хирургические методы лечения.
К консервативной терапии прибегают при лечении отдельных групп пациентов. Её цель — стимулирование регенерации повреждённого очага и предотвращение смещения фрагмента. Добиться этого удаётся в 50-94 % случаев. У пациентов с незрелым скелетом прогноз обычно лучше, чем у других. Лечение патологических очагов более 1 см оказывается неэффективным.
Основным принципом консервативной терапии является прекращение нагрузок на срок до 6-12 недель и ежедневное выполнение упражнений, направленных на поддержание объёма движений в суставе. Производится коррекция повседневной нагрузки, прекращаются занятия спортом и производится иммобилизация. Если после 12 недель пациент не предъявляет жалоб на болевой синдром, а на контрольных рентгенограммах и МРТ отмечается регресс процесса, то разрешается постепенное увеличение физической нагрузки до полной.
Хирургическое вмешательство следует рассматривать при отсутствии на рентгенограмме признаков регенерации после 6-12 месяцев консервативной терапии.
К методам оперативного лечения относятся:
- антеградное и ретроградное рассверливание;
- удаление внутрисуставного тела;
- удаление внутрисуставного тела с микрофрактурированием (перфорированием);
- фиксация внутрисуставного тела;
- пересадка остеохондральных аутотранс-плантатов (OATS);
- имплантация аутологичных хондроцитов (ACI);
- применение аллографтов.
Выбор метода зависит от стадии развития патологического процесса и размеров очага.
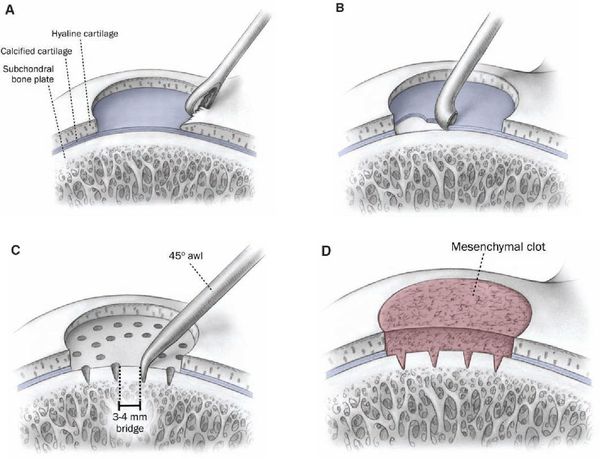
Оперативное лечение болезни Кёнига
Прогноз. Профилактика
Болезнь Кёнига — сложная лечебно-диагностическая задача для ортопедов, так как ни одна из методик выявления и устранения патологии не является абсолютно эффективной. И хотя современные методы лечения с помощью биоматериалов показывают хорошие промежуточные результаты, всё же они требуют анализа на протяжении десятков лет.
В целом, подходы консервативного и хирургического лечения принимают во внимание зрелость зон роста, расположение, стабильность и размеры фрагмента, а также целостность хряща. Чем младше пациент и чем раньше произведена диагностика и установлен диагноз, тем лучше отдалённые результаты лечения.
По результатам 30-летнего наблюдения стало известно, что у пациентов с формированными зонами роста деформирующий гонартроз развивается в 50 % случаев и на 10 лет раньше, чем у населения в целом. Это исследованин также показало, что худшим прогнозом обладают люди с поражением латерального мыщелка бедренной кости.
Список литературы
- Edmonds E.W., Shea K.G. Osteochondritis disecans: Editor comment // Clin Orthop Relat Res. — 2013; 471 (4): 1105-1106.
- Pare A., Malgaigne J.F. Oeuvres Completes d`Ambroise Pare // J.B. Bailliere. — 1840.
- Paget J. On the Production of Some of the Loose Bodies in Joints // Saint Bartholomew`s Hospital Reports. — 1870; 6.
- Kӧnig F. Zeiteschr Chir. — 1888; 27: 90-109.
- Shea K.G., Jacobs J.C.Jr., Carey J.L., Anderson A.F., Oxford J.T. Osteochondritis dissecans knee histology studies have variable findings and theories of etiology // Clin Orthop Relat Res. — 2013; 471(4): 1127-1136.
- Lefort G., Moyen B., Beaufils P., et al. Osteochondritis dissecans of the femoral condyles: report of 892 cases // Rev Chir Orthop Reparatrice Appar Mot. — 2006; 92: 97, 141.
- Ray R.B., Coughlin EJ.Jr. Osteochondritis dissecans of the talus // J Bone Joint Surg Am. — 1947; 29 (3): 697-706.
- Fairbank H.A. Osteochondritis dissecans // Br J Surg. — 1933; 21: 67-73.
- Cahill B.R. Osteochondritis dissecans of the knee: treatment of juvenile and abult forms // J Am Acad Orthop Surg. — 1995; 3 (4): 237-247.
- Dipaola J.D., Nelson D.W., Colville M.R. Characterizing osteochondral lesions by magnetic resonance imaging // Artroscopy. — 1991; 7 (1): 101-104.
- Johnson D.H., et al. Operativ artroscopy. — 2016.
- International Cartilage Repair Society (ICRS). Мeeting. — 2000.
- Wall E., Von Stein D. Juvenile osteochondritis dissecans // Orthop Clin North Am. — 2003; 34: 341-353.
- Frederico D.J., Lynch J., Jokl P. Osteochondritis dissecas of the knee: a historical review of etiology and treatment // Arthroscopy. — 1990; 6: 190-197.
- Pascual-Garrido C., McNickle A.G., Cole B.J. Surgical treatment options for osteochondritis dissecans of the knee // Sports Health. — 2009; 1 (4): 326-334.
- Hergenroeder A.C., Harvey B.S. Osteochondritis dissecans (OCD): Clinical manifestations and diagnosis // UpToDate. — 2017.
- Mestriner L.A. Osteochondritis dissecans of the knee: diagnosis and treatment // Rev. bras. ortop. — 2012; 5 (47).
- Twyman R.S., Desai K., Aichroth P.M. Osteochondritis dissecans of the knee. A long-term study // J Bone Joint Surg Br. — 1991; 73 (3): 461-464.
Психологические аспекты и качество жизни при болезни Кёнига
Болезнь Кёнига оказывает значительное влияние на внутренний мир и повседневную жизнь человека. Вопросы, касающиеся психологического состояния и общего самочувствия, зачастую оказываются не менее важными, чем физические симптомы этого состояния. Рассмотрение эмоциональных и ментальных сторон проблемы необходимо для полноценного понимания её влияния на жизнь пациента.
- Эмоциональное состояние: Возможное возникновение тревоги, депрессии и состояния неопределенности связано с неясностью прогноза и изменениями в обычной жизни.
- Социальная изоляция: Ограничения в подвижности могут привести к уменьшению контактов с близкими людьми, что вызывает чувство одиночества и отторжения.
- Физическая активность: Ограничение в двигательной активности обусловливает изменения в образе жизни пациента, снижая общий тонус и активность, что может усугубить эмоциональные проблемы.
При этом, для улучшения психологического состояния и качества жизни, следует принимать во внимание ряд факторов:
- Поддержка близких и медицинских специалистов: Эмоциональная поддержка от родных и грамотное консультирование со стороны специалистов помогают справляться с внутренними переживаниями.
- Психотерапевтические интервенты: Психотерапия и консультирование с использованием когнитивно-поведенческих методик способствуют улучшению ментального здоровья и адаптации к новой реальности.
- Групповая терапия и сообщества: Взаимодействие с людьми, испытывающими аналогичные трудности, может оказать положительное влияние, предоставив возможность обмена опытом и получения поддержки.
Таким образом, комплексный подход к лечению болезни Кёнига, который включает медицинские и психологические аспекты, значительно улучшает общее состояние пациента и повышает его качество жизни. Особое внимание необходимо уделять не только физическим проявлениям заболевания, но и эмоциональному и ментальному здоровью пациента. Это включает внимание к эмоциональным переживаниям, социальным отношениям и мотивации к активной жизни.
Видео по теме:
Вопрос-ответ:
Что такое болезнь Кёнига и какие основные симптомы этого заболевания?
Болезнь Кёнига, или рассекающий остеохондрит, — это состояние, при котором участок кости под гладкой хрящевой поверхностью сустава лишается кровоснабжения и начинает разрушаться. Основные симптомы включают боль в суставе, которая усиливается при физической активности, отек, ограничение диапазона движений, а также ощущение “заклинивания” или “щелчков” в суставе. Наиболее часто поражаются коленный, локтевой, голеностопный и тазобедренный суставы.
Какие методы диагностики используются для подтверждения болезни Кёнига?
Диагностика болезни Кёнига обычно включает несколько шагов. Врач начинает с физического осмотра и сбора анамнеза, обращая внимание на описанные пациентом симптомы и жалобы. Для подтверждения диагноза часто назначают визуализирующие методы исследований, такие как рентгенография, МРТ (магнитно-резонансная томография) или КТ (компьютерная томография). Эти методы позволяют детально изучить состояние костей и суставов, выявить наличие повреждений и определить этап заболевания.
Каковы причины возникновения болезни Кёнига?
Точные причины возникновения болезни Кёнига до сих пор не полностью ясны, но существуют несколько факторов, которые могут способствовать развитию этого заболевания. Среди них рассматриваются травмы и микротравмы сустава, повторные нагрузки на суставы (особенно у спортсменов), нарушение кровоснабжения кости и генетическая предрасположенность. В некоторых случаях болезнь может возникнуть без очевидных предшествующих факторов.
Какие методы лечения используются при болезни Кёнига?
Лечение болезни Кёнига зависит от стадии заболевания, возраста пациента и степени повреждения сустава. В начальных стадиях могут быть рекомендованы консервативные методы, такие как ограничение физических нагрузок, физиотерапия и использование ортопедических средств для разгрузки суставов. В случаях, когда консервативное лечение неэффективно, могут потребоваться хирургические вмешательства. Оперативные методы лечения включают артроскопическую санацию, фиксацию отслоившегося фрагмента кости, или даже трансплантацию хряща. После хирургического вмешательства важно соблюдать режим реабилитации, чтобы обеспечить полное восстановление суставных функций.