Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
Женщина с симптомами болезни Иценко — Кушинга
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
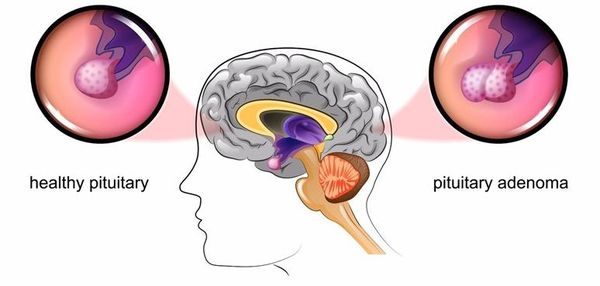
Микроаденома гипофиза
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Иценко — Кушинга
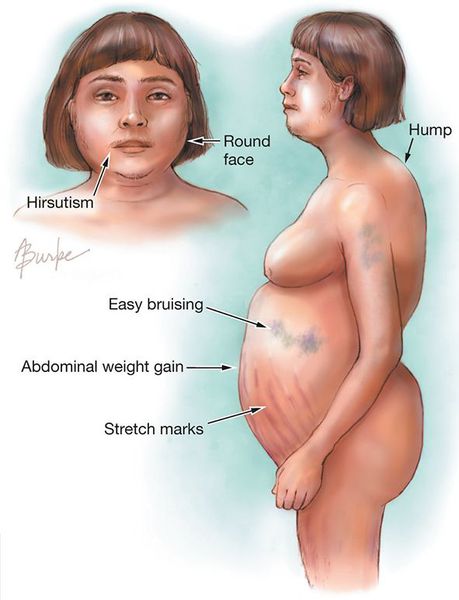
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
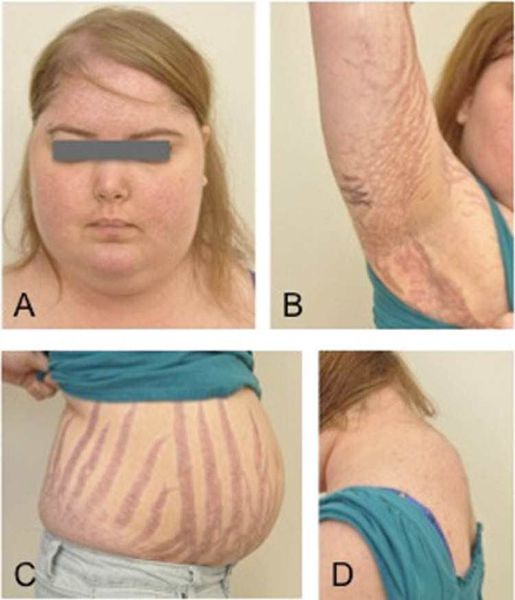
Ожирение — первый клинический признак болезни Иценко — Кушинга
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК:
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%;
- мочекаменная болезнь и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
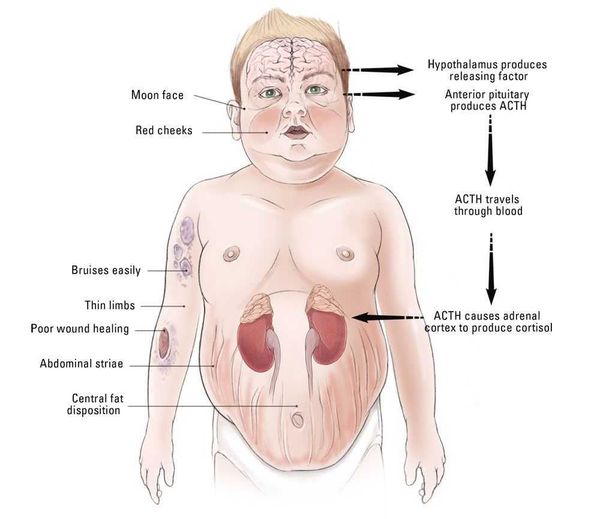
Клинические проявления болезни Иценко — Кушинга
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма.
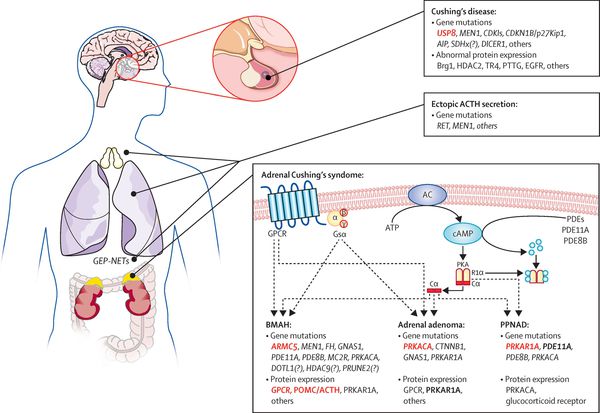
Механизм развития болезни Иценко — Кушинга
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен);
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести:
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая и сердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00.
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит.
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
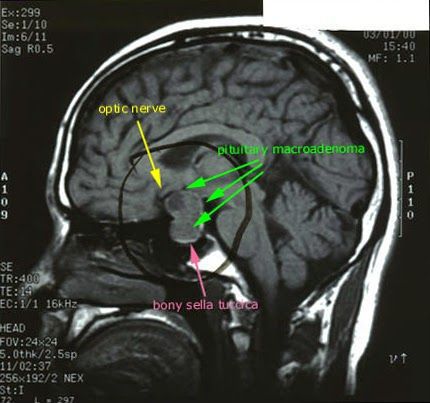
МРТ гипофиза
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм).
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин);
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон).
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
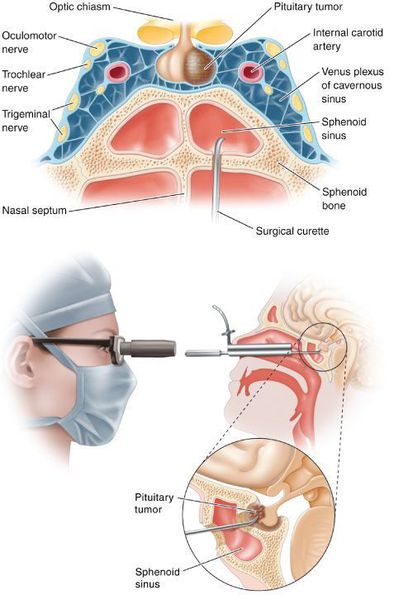
Транссфеноидальная аденомэктомия
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии.
Радиохирургия
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
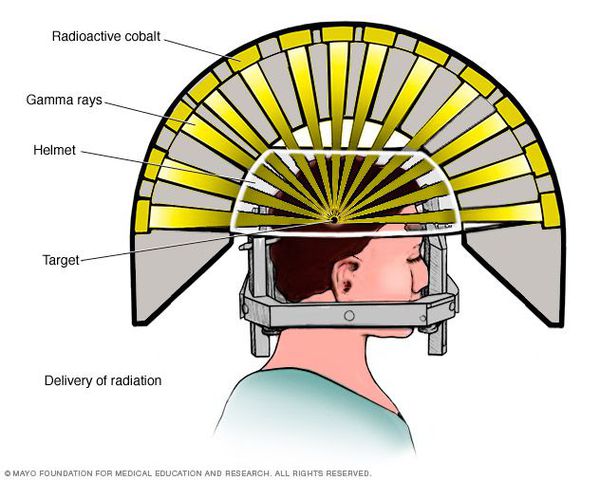
Операция с помощью гамма-ножа
- Протонотерапия. Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%).
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Список литературы
- Дедов И.И. Клиническая нейроэндокринология. — М.: УП «Принт», 2011. — С. 52.
- Марова Е.И., Арапова С.Д., Белая Ж.Е. и др. Болезнь Иценко — Кушинга: клиника, диагностика, лечение. — М.: ГЭОТАР-Медиа, 2012. — С. 64.
- Балаболкин М.И., Клебанова Е.М., Креминская В.М. Дифференциальная диагностика и лечение эндокринных заболеваний. — М.: МИА, 2008. — 751 с.
- Fagia Y., Spada A. The role of hypothalamus in pituitary neoplasia // J Clin. Endocrinol Metal. — 1995. — №92. — Р. 125-130.
- Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология. — 2-е изд. — М.: ГЭОТАР-Медиа, 2007. — 432 с.
- Дедов И.И., Мельниченко Г.А. Клинические рекомендации: Болезнь Иценко — Кушинга. — М., 2014. — С. 78.
- Дедов И.И., Мельниченко Г.А.: Болезнь Иценко — Кушинга. — М.: УП Принт, 2011. — 342 с.
- Pivonello R, De Martino MC, Cappabianca P et al. The medical treatment of Cushing’s disease: effectiveness of chronic treatment with the dopamine agonist cabergoline in patients unsuccessfully treated by surgery. — Clinical Endocrinology and Metabolism. 2009 — P. 533.
- Fleseriu M, Biller BMK, Findling JW et al. Mifepristone, a glucocorticoid receptor antagonist, produces clinical and metabolic benefits in patients with Cushing’s Syndrome. — JCEM, 2012. — Р. 2039-2049.
- Ritzel K, Beuschlein F, Mickish A et al. Outcome of bilateral adrenalectomy in Cushing’s syndrome: a systematic review. — JCEM, 2013. — Р. 1470.
- Becker G, Kocher M, Kortmann RD et al. Radiation therapy in the multimodal treatment approach of pituitary adenomas. — Strahlenther Onkol, 2002. — Р. 178-186.
- Дедов И.И., Мельниченко Г.А. Болезнь Иценко — Кушинга. М.: УП Принт, 2012. — С. 64.
- O’Riordain D.S., Farley D.R., Young W.F. Jr et al. Long-term outcome of bilateral adrenalectomy in patients with Cushing’s syndrome. Surgery. 1994. — 116:1088-1093.
- Мачехина Л.В. Роль инкретиновой системы в развитии синдромальных гипергликемии, ассоциированных с нейроэндокринными заболеваниями: дис. к. м. н. “НМИЦ Эндокринологии” Минздрава России, М., 2017. — С. 74-77
Эпидемиология болезни Иценко – Кушинга
Исследования показывают, что болезнь Иценко – Кушинга встречается относительно редко, хотя существует значительная разница в её распространенности в зависимости от региона и специфических популяционных особенностей.
- Общая распространенность: Болезнь Иценко – Кушинга относится к числу редких эндокринных синдромов. По разным оценкам, частота заболевания составляет от 5 до 10 случаев на миллион человек в год.
- Гендерные различия: Женщины страдают от этой болезни значительно чаще мужчин. У женщин заболевание диагностируется примерно в три раза чаще, чем у мужчин.
- Возрастные особенности: Хотя болезнь может поражать людей любого возраста, наибольшее число случаев приходится на возрастную группу от 20 до 50 лет.
Важность эпидемиологических исследований трудно переоценить. Они позволяют выявлять группы риска и создавать профилактические меры для раннего диагностирования и эффективного лечения болезни.
- Географические различия: Степень распространенности болезни может значительно варьироваться в зависимости от географического региона. В некоторых странах и регионах наблюдается большее число зарегистрированных случаев.
- Факторы риска: Важно учитывать наличие сопутствующих эндокринных заболеваний и генетическую предрасположенность, что может способствовать более частому проявлению болезни у определенных групп.
- Диагностическая доступность: В некоторых регионах уровень диагностики и качество медицинской помощи могут значительно отличаться, что отражается на выявляемости и статистической отчетности по числу заболевших.
Таким образом, понимание эпидемиологии болезни Иценко – Кушинга может сыграть ключевую роль в разработке профилактических мер, улучшении диагностики и предоставлении надлежащей медицинской помощи для наиболее уязвимых групп населения.
Этиология болезни Иценко – Кушинга
Это группа расстройств, связанных с хроническим повышением уровня гормонов надпочечников. Понять причины их возникновения крайне важно для диагностики и разработки эффективных методов лечения. Множество факторов могут приводить к развитию этого состояния, и их понимание помогает более точно выявить источник заболевания, а также предпринимать целенаправленные терапевтические меры.
Гормональные нарушения и гипофиз
Одна из основополагающих причин кроется в нарушениях работы гипофиза. Обычно это происходит из-за аденомы гипофиза, которая приводит к избыточной секреции гормона АКТГ. Этот гормон в свою очередь стимулирует надпочечники к производству большего количества кортизола, что и вызывает симптомы заболевания.
Кортизол, являясь ключевым элементом в регуляции обмена веществ, водно-электролитного баланса и реакции на стресс, в избыточных количествах оказывает пагубное влияние на организм. Повышенное его содержание в крови становится причиной множества симптомов и нарушений функций различных органов.
Заболевания надпочечников
Еще одной значимой причиной формирования данного заболевания являются патологические изменения в самих надпочечниках. Это могут быть опухоли, как доброкачественные, так и злокачественные, или гиперплазия. Независимо от природы этих изменений, они приводят к автономной продукции кортизола, что опять-таки создает избыток этого гормона в организме.
Необходимо отметить, что данный синдром может быть вызван не только опухолями надпочечников. Иногда его провоцируют другие эндокринные новообразования, например, синдром нескольких эндокринных неоплазий. Эти состояния влекут за собой сложные каскады гормональных нарушений, включающие гиперпродукцию кортизола.
Экзогенные причины
Побочное действие длительного приема глюкокортикоидных препаратов является третьей по частоте причиной возникновения этого состояния. Пероральное, ингаляционное или местное применение данных медикаментов может приводить к ингибированию эндогенного производства кортизола, в результате чего организм привыкает к повышенным концентрациям, и развивается соответствующая клиническая картина.
Другие факторы
Ряд редких генетических мутаций также могут быть причастны к развитию болезни Иценко – Кушинга. Эти мутации могут нарушать нормальную регуляцию гормонального баланса, что в свою очередь приводит к развитию данного синдрома.
Видео по теме:
Вопрос-ответ:
Что такое болезнь Иценко — Кушинга и как она развивается?
Болезнь Иценко — Кушинга (или эндогенный гиперкортицизм) — это эндокринное нарушение, обусловленное избыточной выработкой гормона кортизола корой надпочечников. Чаще всего это связано с аденомой гипофиза, небольшим доброкачественным опухолевым образованием, которое продуцирует повышенные уровни адренокортикотропного гормона (АКТГ). Этот гормон стимулирует надпочечники к выработке кортизола. В результате высокий уровень кортизола вызывает разнообразные системные изменения в организме. Клинические проявления включают увеличение веса, особенно в области живота и лица, высокое артериальное давление, мышечную слабость и склонность к кровоподтекам.
Какими методами можно диагностировать болезнь Иценко — Кушинга?
Диагностика болезни Иценко — Кушинга включает несколько шагов и анализов. Врачи обычно начинают с определения уровня кортизола в крови, моче и слюне. Анализ мочи на свободный кортизол предполагает сбор суточной мочи, чтобы измерить уровень кортизола. Тест подавления дексаметазоном – это другой метод, при котором пациент принимает синтетический глюкокортикоид (дексаметазон) и затем измеряется уровень кортизола в ответ на его воздействие. Если анализы показывают повышенный уровень кортизола, следующим шагом будет обследование гипофиза и надпочечников с помощью методов визуализации, таких как МРТ или КТ, чтобы определить наличие опухоли. Иногда могут использоваться специальные тесты, включающие введение гормонов, чтобы уточнить источник гиперкортицизма.
Какие основные симптомы болезни Иценко — Кушинга?
Болезнь Иценко — Кушинга характеризуется рядом симптомов, которые могут варьироваться у разных пациентов. Самыми распространенными из них являются: быстрое увеличение массы тела, особенно в области лица, шеи и туловища, гипертония, повышенная утомляемость, мышечная слабость. Также типичными являются кожные изменения, такие как истончение кожи и склонность к образованию синяков, а также растяжки (стрии) на животе, бедрах и груди. Помимо этого, могут наблюдаться нарушения менструального цикла у женщин и снижение либидо у мужчин. Иногда болезнь сопровождается психическими расстройствами, включая депрессию и тревожность. Если у вас есть подозрения на заболевание, крайне важно обратиться к врачу-эндокринологу для точного диагноза и последующего лечения.